Medicinsk expert av artikeln
Nya publikationer
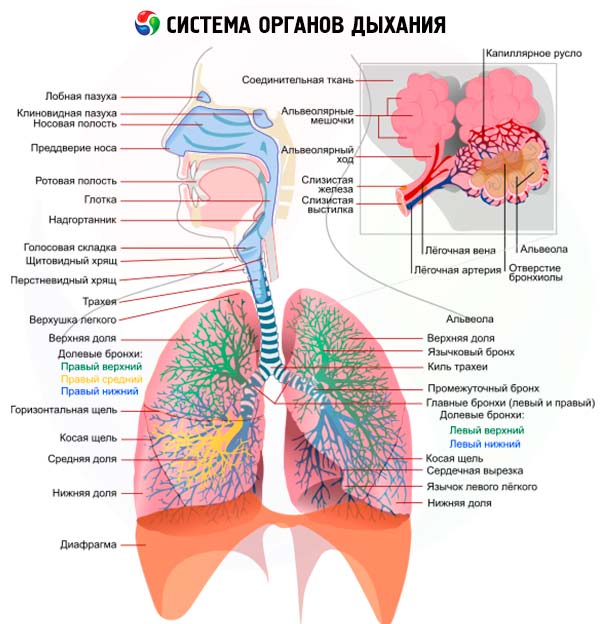
Undersökning av andningsvägarna
Senast recenserade: 05.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Trots de stora framgångarna med utvecklingen av speciella metoder för att studera andningsorganens tillstånd är många metoder för fysisk undersökning som beskrivs av R. Laennec fortfarande av primär betydelse. Visserligen försöker vi nu bara identifiera de symtom som verkligen har ett viktigt diagnostiskt värde, med förståelse för att vid vissa lungsjukdomar (till exempel bronkogen cancer eller tuberkulos) indikerar förekomsten av dessa symtom ofta ett ganska uttalat stadium av sjukdomen, och för tidig diagnos är det nödvändigt att använda mer subtila metoder.
En annan skillnad i det moderna forskningsstadiet inom andningssystemet är betydligt större uppmärksamhet på andningens fysiologi, sambandet mellan kliniska tecken och störningar i den externa andningsfunktionen, samt på funktionella, och inte bara anatomiska, förändringar.
Det nuvarande stadiet av förståelse av patologiska processer som förekommer i andningsorganen är omöjligt utan kunskap om de skyddsmekanismer som förhindrar penetration av mikroorganismer, dammpartiklar, giftiga ämnen, växtpollen etc. Förutom anatomiska barriärer (larynx, epiglottis, många delningar och förträngning av bronkialträdet), rik vaskularisering av luftvägarnas slemhinna, hostreflex, spelar en mycket viktig roll för att skydda andningsorganen mukociliär transport som utförs av bronkiernas cilierade epitel, samt bildandet av trakeobronkial sekret innehållande biologiskt aktiva substanser (lysozym, laktoferrin, al-antitrypsin) och immunoglobuliner av alla klasser syntetiserade av plasmaceller, men främst IgA. På nivån av terminala bronker, alveolära kanaler och alveoler utförs den skyddande funktionen huvudsakligen av alveolära makrofager och neutrofila granulocyter med deras uttalade kemotaxi och fagocytos, samt lymfocyter som utsöndrar lymfokiner som aktiverar makrofager. Bronkoassocierad lymfoid vävnad (BALT), liksom reaktioner av humoral immunitet (immunoglobuliner av klass A och G), är av särskild betydelse för andningsorganens skyddsmekanismer. En viktig plats i skyddet av lungorna upptas av deras fullständiga ventilation.
Alla dessa mekanismer för andningsskydd kan och bör nu studeras hos varje enskild patient, vilket möjliggör en mer detaljerad presentation av egenskaperna hos den utvecklande sjukdomen, och därmed valet av mer rationell behandling.
Vid undersökning av andningsorganen (vilket, liksom i alla andra fall, börjar med undersökning, följt av inspektion, palpation, perkussion och auskultation ) är den viktigaste frågan som behöver besvaras att bestämma processens dominerande lokalisering: luftvägarna, lungparenkymet eller pleura. Ofta är flera delar av andningssystemet involverade samtidigt: till exempel vid inflammation i en lunglob (lobär eller kruppös lunginflammation ) finns det nästan alltid inflammation i pleuraskikten ( pleurit ), vid fokal lunginflammation börjar processen oftast med inflammation i bronkerna ( bronkit ), och sedan utvecklas peribronkiell inflammation. Detta gör den kliniska bilden av ett antal lungsjukdomar mångsidig och tvingar oss att utvärdera de upptäckta tecknen från olika positioner.
Medicinsk historia av luftvägssjukdomar
Kontinuerlig frågeställning gör det möjligt att identifiera egenskaperna hos utvecklingen av lungpatologi - sjukdomens anamnes. Den allmänna principen "att inte spara tid på att bekanta sig med anamnesen" bör användas fullt ut vid studier av sjukdomar i andningssystemet. Tidssekvensen för uppkomsten av vissa tecken på sjukdomen, egenskaperna hos dess initiala period, återfall, deras frekvens och förekomsten av provocerande faktorer, behandlingens art och effektivitet, förekomsten av komplikationer specificeras.
Vid akuta lungsjukdomar kan således allmänna symtom som sjukdomskänsla, frossa och feber upptäckas flera dagar före lungsymptom (viral lunginflammation) eller nästan samtidigt med dem ( pneumokockpneumoni ), och akut uppträdande svår dyspné är ett mycket viktigt tecken på bronkialastma, akut andningssvikt och pneumothorax. Det är nödvändigt att utvärdera resultaten som erhållits med hjälp av speciella forskningsmetoder (sputum- och blodprov, röntgen, etc.). Av särskild vikt är indikationer på förekomsten av allergiska reaktioner (urtikaria, vasomotorisk rinit, Quinckes ödem, bronkospasm) som svar på verkan av faktorer som livsmedel, lukter, läkemedel (främst antibiotika, vitaminer). Nyligen har stor uppmärksamhet ägnats åt möjligheten att förvärra förloppet av bronkialastma vid användning av aspirin och andra icke-steroida antiinflammatoriska läkemedel ("aspirinastma").
Ett viktigt steg i frågeställningen är ett försök att fastställa sjukdomens etiologi (infektiös, yrkesrelaterad, medicinsk).
Ett antal allvarliga lungsjukdomar är förknippade med mer eller mindre långvarig kontakt med olika industriella (yrkesmässiga) faktorer, såsom damm innehållande kiseldioxid, asbest, talk, järn, aluminium etc. Förutom de välkända professionella dammlungsjukdomarna ( pneumokonios ) finner man nu alltmer ett samband mellan en sådan lungsjukdom som exogen allergisk alveolit och ett flertal miljöfaktorer, såsom ruttet hö, rå spannmål etc. ("bondens lunga", "ostmakarens lunga", "fjäderfäbondens lunga" etc.). Det är inte ovanligt att diffusa lungförändringar uppstår hos patienter som får läkemedel som cytostatika, nitrofuraner, cordarone och dess analoger, samt långvarig strålbehandling för olika icke-lungsjukdomar.
Alla identifierade egenskaper hos sjukdomsförloppet bör slutligen presenteras i form av en lämplig grafisk bild, varav ett exempel kan vara observationen av en patient med lobär lunginflammation.
Slutligen kan viktig information erhållas genom att studera familjehistoria (familjens predisposition för bronkopulmonella sjukdomar, såsom bronkialastma, tuberkulos eller förekomst av a1-antitrypsinbrist, cystisk fibros ), såväl som dåliga vanor: rökning är en allmänt erkänd riskfaktor för lungcancer, alkoholmissbruk bidrar till ett ogynnsamt förlopp av lunginflammation (suppuration, abscessbildning).
Rökning (särskilt cigarettrökning) spelar en särskild roll i lungsjukdomens historia hos varje enskild patient, eftersom det antingen orsakar eller förvärrar sjukdomen. Därför är det viktigt för läkaren att känna till (registrera) både antalet cigaretter som röks per dag och den tid patienten röker (de så kallade "cigarettpaketåren"). Kronisk bronkit och lungemfysem, allvarliga former av kroniskt obstruktiv lungsjukdom, är de vanligaste hos storrökare;bronkogen cancer, en av de vanligaste maligna tumörerna hos män och allt vanligare hos kvinnor, är direkt relaterad till rökning.
Undersökning av de övre luftvägarna
Direkt undersökning av andningsorganen börjar ofta med en undersökning av bröstkorgen. En preliminär undersökning av de övre luftvägarna är dock mer korrekt, på grund av den viktiga roll som olika patologiska förändringar i de övre luftvägarna kan spela i utvecklingen av lungsjukdomar. Det säger sig självt att en detaljerad undersökning av de övre luftvägarna är en öron-näs-hals-specialists ansvar. En läkare med vilken specialitet som helst (och särskilt en terapeut) måste dock känna till de viktigaste symtomen på de vanligaste sjukdomarna i näsa, svalg och struphuvud, samt vara skicklig på de enklaste metoderna för att undersöka de övre luftvägarna.
Först avgörs hur fritt patienten kan andas genom näsan. För att bättre bedöma näsandningen ombeds patienten att stänga näsgångarna växelvis och successivt trycka vänster och höger näsvinge mot nässkiljeväggen. Svårigheter med näsandning är ett vanligt klagomål hos patienter och förekommer till exempel vid en avvikande nässkiljevägg, akut och kronisk rinit, bihåleinflammation.
De klargör om patienten har en känsla av torrhet i näsan, vilket kan uppstå i det inledande skedet av akut rinit eller observeras konstant hos patienter med kronisk atrofisk rinit. Patienter klagar ofta på uppkomsten av flytningar från näsan. I sådana fall bestäms deras mängd (rik flytning vid akut rinit, sparsam, med skorpbildning - vid atrofisk rinit), natur (serös eller slemhinnig flytning - vid akut katarral rinit, vattnig - vid vasomotorisk rinit, tjock och varig - vid bihåleinflammation, serös - vid influensa, etc.), och de noterar också om mängden flytningar från höger och vänster näsgång är densamma.
Stor uppmärksamhet bör ägnas åt patienters klagomål om näsblod, vilka kan vara förknippade med lokala orsaker (trauma, tumörer, ulcerösa lesioner i nässlemhinnan) eller orsakade av vissa allmänna sjukdomar (till exempel hypertoni, hemorragisk diates, leukemi, vitaminbrist, etc.). Om näsblod förekommer, fastställs hur ofta de förekommer hos patienten (episodiskt eller regelbundet), om de är glesa eller rikliga. Glesa näsblod försvinner oftast av sig själva. Rikliga näsblod (över 200 ml per dag) kan åtföljas av allmänna symtom som är karakteristiska för all riklig blödning (allmän svaghet, blodtrycksfall, takykardi) och kräva akuta åtgärder för att stoppa dem (nästamponad). Man bör komma ihåg att det inte alltid är möjligt att korrekt bestämma volymen av näsblod, eftersom blodet som rinner ner längs nasofarynxens bakvägg ofta sväljs av patienterna.
Ibland klagar patienter också på försämrat luktsinne ( hyposmi ) eller dess fullständiga frånvaro. Luktstörningar kan vara förknippade med både svårigheter att andas i näsan och skador på luktnerven.
När bihålorna (frontala, maxillära, etc.) blir inflammerade kan smärta uppstå i området kring näsroten, pannan, kindbenen, ibland strålande till tinningregionen.
En grundlig undersökning av näshålan utförs av en öron-näs-halsläkare med hjälp av rhinoskopi, vilket innebär användning av speciella nässpeglar. Den främre delen av näshålan kan dock undersökas ganska bra utan att tillgripa speciella tekniker. För att göra detta kastar patienten huvudet något bakåt, fyra fingrar (II-V) på höger hand placeras på patientens panna och tummen på samma hand trycks lätt (nedifrån och upp) på nässpetsen. Var också uppmärksam på förekomsten av smärta vid palpering och knackning i området kring näsroten, dess rygg och projektionsställena för de främre och maxillära bihålorna. Smärta, liksom svullnad av mjukvävnader och hyperemi i huden i dessa områden kan uppstå vid skador på näsbenen, inflammatoriska sjukdomar i bihålorna.
En fullständig undersökning av struphuvudet är endast möjlig med hjälp av laryngoskopi, som utförs av en öron-näs-hals-specialist. I de fall där patienten undersöks av en läkare med annan specialitet analyseras patientens besvär, vilket indikerar en möjlig sjukdom i struphuvudet (till exempel smärta vid tal och sväljning, ett karakteristiskt skällande eller tvärtom tyst hosta), förändringar i rösten ( heshet, afoni) identifieras, andningsstörningar noteras (högljudda, spända, med andningssvårigheter), som uppträder till exempel vid larynxstenos.
Vid undersökning av struphuvudet bedöms eventuella formförändringar (till exempel på grund av trauma); vid palpering av struphuvudområdet bestäms förekomsten av svullnad eller smärta (på grund av traumatiska skador, kondroperichondritis, etc.).
Ytterligare metoder för undersökning av andningsorganen
För att klargöra diagnosen är graden av aktivitet i lungprocessen (exacerbation, remission), andningssystemets funktionella tillstånd, ytterligare metoder för klinisk undersökning av stor betydelse, såsom blodprov (inklusive immunologiska indikatorer), urin, men särskilt sputumanalys, bronkoalveolär lavagevätska, pleuravätska, samt radiologiska metoder, som under senare år har kompletterats med tomografiska och datortomografiska studier, radiokontrastmetoder (bronkografi, angiopulmonografi), radionuklid- och endoskopiska metoder (bronkoskopi, thorakoskopi, mediastinoskopi), punkteringsbiopsi av lungorna, mediastinala lymfkörtlar, speciella cytologiska studier. Särskild uppmärksamhet ägnas åt studier av funktionen av extern andning.
Behovet av att använda ytterligare forskningsmetoder är också relaterat till det faktum att i ett antal observationer visar den allmänna undersökningen inte några förändringar, särskilt i sjukdomens tidiga stadier, som inte manifesteras kliniskt (till exempel bronkogen cancer, litet tuberkulöst infiltrat). I dessa fall beror diagnosen på möjligheten att använda ytterligare metoder.
Sputumundersökning
Makroskopisk undersökning av sputum diskuterades tidigare. Mikroskopisk undersökning av sputum (färgade utstryk) kan avslöja en övervikt av neutrofiler, vilket är associerat med en bakteriell infektion (lunginflammation, bronkiektasi, etc.), vilket hos vissa patienter senare bekräftas genom detektion av mikrobiell tillväxt under sputumodling, eller eosinofiler, vilket anses vara karakteristiskt för bronkialastma och andra allergiska lungsjukdomar. Vid bronkialastma kan Curschmann-spiraler (sleminnehållande avgjutningar av spasmodiskt förträngda bronker) och Charcot-Leyden-kristaller (antas vara rester av eosinofiler) detekteras i sputum. Närvaron av erytrocyter i utstryket indikerar en blodblandning som ett tecken på bronkial eller lungblödning. Alveolära makrofager kan detekteras, vilket indikerar att materialet erhölls från de djupa delarna av luftvägarna. Om de innehåller hemoglobinderivat (siderofager, hjärtfelceller) kan man tänka sig förekomsten av blodstagnation i lungcirkulationen (dekompenserad mitralisdefekt, andra orsaker till hjärtsvikt). Allmän mikroskopi av sputum kan avslöja elastiska fibrer - ett tecken på förstörelse av lungvävnad (lungabscess och gangrän, tuberkulos), såväl som svampdrusor. Den viktigaste metoden för att studera sputum är identifiering av bakterier i Gram-färgade utstryk, vilket ger värdefull information om orsaken till den inflammatoriska processen, främst lunginflammation, och möjliggör en mer riktad etiologisk behandling.
Undersökning av lavagevätska
Under senare år har mikroskopisk undersökning av vätskan som erhålls genom att tvätta (från engelskans lavage - tvättning) väggarna i de subsegmentala bronkierna med en isoton lösning - bronkoalveolär lavagevätska (BALF), som aspireras med samma bronkofibroskop som användes för att injicera lösningen, blivit utbredd. Den normala cellulära sammansättningen av BALF hos icke-rökare per 100-300 ml vätska representeras huvudsakligen av alveolära makrofager (upp till 90%), bandneutrofiler (1-2%), lymfocyter (7-12%) och bronkiala epitelceller (1-5%). Viktiga diagnostiska slutsatser dras baserat på förändringar i den cellulära sammansättningen av BALF, aktiviteten hos alveolära makrofager och ett antal andra immunologiska och biokemiska indikatorer. Till exempel, i en så vanlig diffus lunglesion som sarkoidos, dominerar lymfocyter över neutrofiler i BALF; detektion av svampar och pneumocyster möjliggör diagnostisering av sällsynta varianter av bronkopulmonell infektion.
Pleurapunktion
Undersökning av vätska som erhållits genom pleurapunktion har ett visst diagnostiskt värde. Dess typ (ljus, transparent, grumlig, purulent, blodig, kylös), lukt och relativa densitet av proteininnehållet bestäms. I närvaro av exudat (i motsats till transudat) är den relativa densiteten och proteininnehållet i den erhållna vätskan högt, mer än 1,015 respektive 2,5 %; för närvarande bestäms förhållandet mellan proteininnehållet i pleuravätskan och proteininnehållet i plasma istället för Rivolt-testet (i närvaro av exudat är det mer än 0,5).
Röntgenundersökningsmetoder
Av särskild betydelse vid diagnos av luftvägssjukdomar är radiologiska metoder, som bekräftar diagnostiska antaganden som uppstår i tidigare undersökningsstadier, är tillförlitliga under dynamisk observation och i vissa fall hjälper till att klargöra sjukdomens etiologi redan innan resultaten av bakteriologiska och cytologiska studier erhålls. Vikten av radiologiska metoder för att bestämma lokaliseringen av lungförändringar och förstå processens essens är ovillkorlig. Till exempel kan bronkopneumoni och svampskador bestämmas i vilken del av lungorna som helst, lobära och segmentala förändringar är främst karakteristiska för lunginflammation, lunginfarkt och endobronkiell tumörtillväxt.
För närvarande används fluoroskopi mycket mer sällan, eftersom det innebär en högre strålningsbelastning, tolkningen av förändringar är till stor del subjektiv, jämförande dynamisk observation är svår, även om användningen av en TV-skärm och videoinspelning av bilden gör det möjligt att undvika vissa negativa aspekter. Fördelen med denna metod är möjligheten att studera lungorna under andning, särskilt diafragmans rörelser, bihålornas tillstånd och matstrupens position.
Röntgenundersökning ( fluorografisk ) är den mest objektiva, utbredda och i huvudsak den viktigaste metoden för ytterligare undersökning, vilket gör det möjligt att erhålla korrekta data och utvärdera dem dynamiskt. Användningen av sneda, laterala positioner, lordosposition (för att identifiera apikala lokaliseringar) etc. hjälper till att klargöra diagnosen. I detta fall analyseras egenskaperna hos lungparenkymet, kärl- och interstitiella strukturer (lungmönster), lungrötterna och ett antal andra delar av andningssystemet bedöms. Förändringar specificeras mer detaljerat under tomografi och datortomografi. Dessa metoder gör det möjligt att identifiera patologi i bronker, luftstrupe (i synnerhet dess bifurkationer), tätningar belägna på olika djup. Särskilt informativ i detta avseende är datortomografi, som tack vare användningen av en dator, samtidigt på kort tid bearbetar data från hundratals genomlysningar av ett visst vävnadslager, vilket gör det möjligt att erhålla information om mycket små och svåråtkomliga formationer för konventionell röntgenundersökning.
Radiologiska metoder inkluderar även kontrastangiopulmonografi med införandet av jodhaltiga ämnen (urotrast, verografin), vilket hjälper till att identifiera egenskaperna hos lungcirkulationens kärl, såväl som artärerna i bronkialträdet.
Av visst diagnostiskt värde är data som erhållits med radionuklidmetoder: införande av radioaktiva isotoper och efterföljande bedömning av deras distribution i bröstorganen med hjälp av speciella apparater (skannrar, gammakameror, etc.). Inom pulmonologi används vanligtvis radioaktiva isotoper av teknetium ( 99Tc ), särskilt teknetiummärkt albumin, gallium ( 67Ga ), xenon ( 133Xe ), indium ( 133In ), fosfor ( 32P ). Radionuklidmetoder möjliggör bedömning av perfusionsegenskaper (teknetium), regional ventilation (xenon), proliferativ cellaktivitet i interstitiet och lymfkörtlar (gallium). Till exempel avslöjar denna studie tillförlitligt perfusionsstörningar vid lungemboli och ansamling av galliumisotop i mediastinala lymfkörtlar vid aktiv sarkoidos.
Endoskopiska forskningsmetoder
En särskild plats i undersökningen av en patient med lungsjukdom tillhör endoskopiska metoder, bland vilka bronkoskopi är av största vikt. Med hjälp av ett modernt bronkofibroskop är det möjligt att visuellt bedöma luftvägarnas egenskaper från glottis till subsegmentala bronker, funktionen hos den mukociliära rulltrappan, ta innehållet i andningsrören på olika nivåer för cytologisk och bakteriologisk undersökning, utföra bronkoalveolär lavage med efterföljande undersökning av den erhållna tvätten, göra en punktionsbiopsi av bronkialslemhinnan, samt en transbronkiell biopsi av angränsande vävnader (lymfkörtlar, lungor). Bronkoskopet används också för terapeutiska ändamål, ibland för att tvätta bronkerna och lokal administrering av antibakteriella medel vid bronkiektatisk sjukdom (bronkial sanering), men särskilt för att flytandegöra och suga ut slem från lumen i blockerade bronker under en okontrollerbar attack av bronkialastma, särskilt i närvaro av en bild av "tyst lunga", avlägsnande av en främmande kropp.
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Indikationer för bronkoskopi
Indikationer |
Anteckningar |
Hemoptys. |
För att fastställa källan (helst i perioden nära slutet av blödningen) och för att stoppa blödningen. |
Kronisk hosta utan uppenbar orsak. |
Det kan finnas en endobronkiell tumör som inte syns på röntgenbilden. |
Fördröjd läkning av lunginflammation. |
För att utesluta lokal bronkial obstruktion. |
Atelektas. |
För att fastställa orsaken. |
Lungcancer. |
För biopsi, bedömning av operabilitet. |
Lungabscess. |
För att utesluta bronkial obstruktion, erhåll material för bakteriologisk undersökning och för att förbättra dräneringen. |
Främmande kropp. |
Att radera. |
Bronkoskopi är obligatorisk för patienter med hemoptys (särskilt upprepad) eller lungblödning; det gör det möjligt att fastställa källan (luftstrupe, bronker, parenkym) och orsaken (bronkiektasi, tumör, tuberkulos) till blödning.
Bland andra endoskopiska metoder, även om de sällan används, finns thorakoskopi (undersökning av pleuralagren) och mediastinoskopi (undersökning av det främre mediastinum), vars huvudsyfte är biopsi av motsvarande områden.
Ultraljudsundersökning (ultraljud)
Inom pulmonologi är ultraljud ännu inte särskilt informativt; det kan användas för att identifiera små områden av exsudat och utföra pleurapunktion.
Intradermala tester
Vid diagnos av vissa lungsjukdomar används intradermala tester, vilka hjälper till att fastställa förekomsten av atopi (till exempel allergisk rinit, vissa typer av bronkialastma), orsaken till pulmonell eosinofili;tuberkulintestet (särskilt inom pediatrisk och ungdomspraxis) och Kveim-testet (vid diagnos av sarkoidos) har diagnostiskt värde.
Studie av extern andningsfunktion
Utvärdering av andningsorganens funktionella tillstånd är det viktigaste steget i patientundersökningen. Lungornas funktioner är mycket varierande: gasutbyte, reglering av syra-basbalansen, värmeväxling, vattenutbyte, syntes av biologiskt aktiva produkter, men en av andningsorganens huvudfunktioner är gasutbytesfunktionen, vilket inkluderar luftflödet in i alveolerna (ventilation), gasutbyte i alveolerna (diffusion) och syretransport med blodet från lungkapillärerna (perfusion). Därför intar studiet av den externa andningsapparatens funktion en särskild plats i studiet av andningsorganen. Detta systems normala funktion säkerställer gasutbyte mellan den externa och interna miljön och avgör därför fullständigheten av vävnadsandningen, vilket är anledningen till att det är viktigt att förstå rollen för alla komponenter i den externa andningsmekanismen. Läkaren måste fastställa detta systems funktionella kapacitet, dvs. identifiera graden av andningssvikt.
Den viktigaste metoden för att bestämma den externa andningens funktion, främst ventilationsfunktionen, är spirografi. De viktigaste spirografiska indikatorerna (lungvolymer) är indelade i statisk och dynamisk. Den första gruppen inkluderar volymetriska parametrar. Först och främst är detta lungornas vitalkapacitet (VC), dvs. luftvolymen under maximal utandning som produceras efter maximal inandning. Av de dynamiska indikatorerna är lungornas forcerade vitalkapacitet (FVC) av särskild betydelse - luftvolymen under den mest intensiva och snabba utandningen, vilket är 80-85% av VC under den första sekunden av utandningen (FEV1) (Tiffeneau-test). FVC påverkas av bronkial öppenhet: ju mindre bronkernas lumen är, desto svårare är utandningen, desto mindre är volymen av forcerad utandning.
En annan dynamisk indikator är den volymetriska hastigheten vid forcerad inandning och utandning (normalt 5–7 l/s) och vid lugn andning (normalt 300–500 ml/s) – den bestäms av en speciell anordning, en pneumotakometer, och återspeglar bronkiernas öppenhet: en minskning av utandningshastigheten är ett tecken på bronkial obstruktion.
Andningsfrekvensparametrarna representeras grafiskt genom att plotta flödesvolymkurvorna, där varje punkt motsvarar en viss procentandel av FVC: luftflödeshastigheten (i liter per 1 s) plottas längs ordinataaxeln, den forcerade expiratoriska volymen (i procent eller liter) plottas längs abskissaaxeln, och topp- och momentana volymetriska flödeshastigheter (MVF) bestäms vid tidpunkten för forcerad utandning. Vid bronkial obstruktion är kurvan förskjuten åt vänster och har en plan terminaldel, vid lungrestriktion är den förskjuten åt höger och skiljer sig inte i form från normen.
Lungornas diffusionskapacitet kan bestämmas med hjälp av kolmonoxid (CO) som strömmar genom membranet (liksom O2): när CO inhaleras beräknas diffusionshastigheten, vilken minskar (ibland signifikant) vid allvarliga lesioner i alveolmembranet och interstitiet i lungorna.
Vid bedömning av andningsfunktionen är bestämning av partialtrycket av syre och koldioxid, liksom pH-värdet i arteriellt blod, av stor klinisk betydelse.
Kapillärbäddens tillstånd (perfusion eller syretransport med blodet) bedöms genom att inhalera rent syre: en otillräcklig ökning av PO2 i arteriellt blod efter inhalation indikerar dålig perfusionskapacitet i lungorna.
Vem ska du kontakta?

