Medicinsk expert av artikeln
Nya publikationer
Nefrokalcinos hos vuxna och barn
Senast recenserade: 12.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
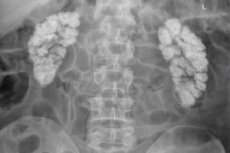
Hyperkalcemisk nefropati, nefrokalcinos, förkalkning eller förkalkning av njurarna är en generaliserad avsättning av kalcium i njurvävnaderna i form av dess olösliga salter (oxalat och fosfat).
Epidemiologi
Mikroskopi-detekterbar nefrokalcinos är ett tillfälligt men ganska vanligt fynd hos patologer, och den kliniska statistiken för livstidsdetektering av nefrokalcinos är 0,1–6 %. [ 1 ] Nefrokalcinos har rapporterats i upp till 22 % av fallen av primär hyperparatyreoidism. [ 2 ]
Enligt vissa uppgifter når prevalensen av nefrokalcinos hos för tidigt födda barn 15–16 %.
Hos vuxna är 95–98 % av fallen medullär nefrokalcinos och 2–5 % är kortikala.
Orsaker nefrokalcinos
Den främsta orsaken till nefrokalcinos, som förekommer i ett antal patologier och är ett av deras synliga tecken, är en systemisk störning av kalciummetabolismen och fosfor-kalciumbalansen, vilket leder till avlagringar av vävnadsförkalkningar (kalkifieringar). I de flesta fall, när dessa komplexa processer störs med deltagande av olika faktorer, observeras bilateral förkalkning, det vill säga nefrokalcinos utvecklas i båda njurarna. [ 3 ]
Så, kalciumavsättning i njurvävnad kan orsakas av:
- hyperkalcemi – en förhöjd nivå av tvåvärda kalciumkatjoner i blodet, vilket är möjligt, även vid överdriven konsumtion; [ 4 ]
- primär hyperparatyreoidism, där överproduktion av bisköldkörtelhormon (ett hormon i bisköldkörtlarna) leder till benresorption; [ 5 ]
- renal tubulär acidos typ I, som uppstår på grund av njurarnas oförmåga att upprätthålla normala fysiologiska pH-nivåer i blod och urin;
- nekros i njurbarken (kortikal nekros), som kan utvecklas vid allvarliga infektioner, pankreatit, komplicerad förlossning, brännskador etc.;
- förekomsten av en medfödd anomali - medullär svampig njure; [ 6 ]
- MEN I – multipelt endokrin neoplastiskt syndrom typ I;
- idiopatisk hypomagnesemi, samt magnesiumförlust på grund av diabetes eller förhöjda sköldkörtelhormonnivåer (tyreotoxikos);
- förstörelse (resorption, osteolys) av benvävnad vid osteoporos, primära tumörer eller metastaser;
- funktionell insufficiens i binjurebarken - hypoaldosteronism; [ 7 ]
Läs också:
Nefrokalcinos hos barn kan vara:
- vid för tidig födsel (vid en graviditetsålder på mindre än 34 veckor);
- vid hyperkalcemi hos nyfödda;
- vid svår neonatal hyperparatyreoidism;
- på grund av medfödda tubulära dysfunktioner, främst proximal tubulär acidos och Bartters syndrom; [ 8 ]
- en konsekvens av hemolytiskt uremiskt syndrom;
- vid Williams syndrom eller Albright syndrom;
- på grund av obalans av vitamin D och fosfater under artificiell matning av spädbarnet; [ 9 ], [ 10 ]
- vid perinatal, infantil eller juvenil hypofosfatasi (X-länkad sjukdom i fosformetabolismen) och autosomalt dominant hypofosfatemisk rakit;
- på grund av cystinos (oförmåga att bryta ner aminosyran L-cystein) med Fanconis syndrom;
- i närvaro av ärftlig oxalos (primär hyperoxaluri);
- om det finns en ärftlig intolerans (malabsorption) av fruktos. [ 11 ]
Läs mer i publikationen – Ärftlig och metabolisk nefropati hos barn.
Riskfaktorer
Experter anser följande riskfaktorer för nefrokalcinos:
- - historia av kronisk glomerulonefrit av någon etiologi, kronisk pyelonefrit, polycystisk njursjukdom;
- minskad bentäthet – osteoporos, vilket kan vara en följd av immobilisering hos patienter med långvarig sängläge, degenerativa förändringar hos äldre, minskade nivåer av könshormoner hos kvinnor under klimakteriet, överskott av vitamin A i kroppen, långvarig behandling med systemiska kortikosteroider eller intag av halsbrännamediciner baserade på aluminiumföreningar;
- sarkoidos;
- maligna neoplasmer, plasmacells- eller multipelt myelom, lymfatisk leukemi, etc.;
- ärftligt Alports syndrom;
- hypervitaminos av vitamin D;
- långvarig användning av kalciumtillskott, tiaziddiuretika, laxermedel. [ 12 ]
Patogenes
Kalcium finns i benvävnad, och extraskelettalt Ca står endast för 1% av detta makroelement i kroppen. Kalciumnivåerna kontrolleras av regleringsmekanismer i mag-tarmkanalen, njurarna och osteogena celler (osteoklaster).
Under dagen filtrerar njurarnas glomeruli 250 mmol Ca-joner och cirka 2 % av det filtrerade kalciumet utsöndras i urinen.
Vid hyperkalcemisk nefropati ligger patogenesen för förkalkningsavlagringar i njurvävnader i störningar i mekanismerna för biokemisk reglering av kalcium- och fosfornivåer, samt störningar i benvävnadens metabolism orsakade av bisköldkörtelhormon (PTH), vitamin D, tyreoideastimulerande hormon kalcitonin (som påverkar syntesen av PTH) och peptidhormonet FGF23, en fibroblasttillväxtfaktor 23 som produceras av benvävnadsceller.
Således saktar kalciumutsöndringen ner med en ökning av PTH-syntesen, och på grund av brist på kalcitonin ökar benresorptionen,
Även i blodplasma och extracellulära vätskor ökar nivån av joniserat Ca om innehållet av fosforjoner är otillräckligt - på grund av dess ökade utsöndring från kroppen. Och dess utsöndring kan vara överdriven på grund av nedsatt njurtubulifunktion eller ökad produktion av hormonet FGF23.
Dessutom spelar hyperaktiviteten hos det intracellulära enzymet 1-α-hydroxylas en viktig roll för att öka koncentrationen av kalcium i plasma – med efterföljande kristallisering och avsättning av dess salter i njurarna. Detta enzym säkerställer omvandlingen av vitamin D till kalcitriol (1,25-dihydroxivitamin D3). I kombination med en hög nivå av parathormon stimulerar kalcitriol återabsorptionen av Ca i tarmen. [ 13 ]
Symtom nefrokalcinos
Enligt nefrologer sker själva processen med njurförkalkning asymptomatisk, och tidiga eller första tecken på nefrokalcinos saknas, förutom i de fall där konsekvenserna av kausala faktorer som orsakar försämring av glomerulär filtrering av njurarna och en minskning av dess hastighet börjar manifestera sig.
Symtomen varierar beroende på etiologi och kan inkludera: hypertoni; ökad urinproduktion – polyuri och täta urinträngningar; polydipsi (osläcklig törst).
Vid medullär nefrokalcinos kan fokala kalciumavlagringar bildas i njurbläckarna, vilket resulterar i urinstenar, vilka leder till återkommande urinvägsinfektioner; buksmärtor och smärtor i ländryggen (till och med njurkolik); illamående och kräkningar; och blod i urinen (hematuri).
Hos barn under det första levnadsåret hämmar nefrokalcinos – utöver urineringsstörningar och en tendens till infektiös inflammation i urinvägarna – den fysiska och psykomotoriska utvecklingen.
Konsekvenser och komplikationer
Bland konsekvenserna av nefrokalcinos är det nödvändigt att notera utvecklingen av fokal kalkdystrofi i njurarna, vilket leder till akut och kronisk njursvikt med eventuell förgiftning av kroppen (uremi) med kemiska föreningar som finns i blodet (urea och kreatinin).
En komplikation i form av obstruktiv uropati är möjlig, vilket leder till njurödem och hydronefros.
Förkalkning av njurpyramidernas (papillernas) toppar leder till kronisk tubulointerstitiell nefrit.
Medullär nefrokalcinos, särskilt hos patienter med hyperparatyreoidism, kompliceras ofta av urolitiasis, som börjar med avsättning av mikroskopiska kalciumoxalatkristaller i njurbägaren. [ 14 ]
Formulär
Utfällning och ansamling av kalcium vid nefrokalcinos kan vara av tre typer:
- molekylär nefrokalcinos (eller kemisk) är en ökning av intracellulärt kalcium i njurarna utan kristallbildning och kan inte visualiseras;
- mikroskopisk nefrokalcinos, där kalciumsaltkristaller kan ses med hjälp av ljusmikroskopi, men de visualiseras inte på njurröntgen;
- Makroskopisk nefrokalcinos är synlig på röntgen och ultraljud.
Avlagringar kan ackumuleras i det inre medullära interstitiet, i basalmembranen och i böjarna av Henles öglor, i cortex och även i tubulernas lumen. Och beroende på lokalisering delas nefrokalcinos in i medullär och kortikal.
Medullär nefrokalcinos kännetecknas av interstitiell (intercellulär) avsättning av kalciumoxalat och fosfat i njurmärgen - runt njurpyramiderna.
Om vävnaderna i det kortikala lagret i njurparenkymet genomgår förkalkning - i form av en eller två ränder av avsatta Ca-salter längs zonen med skadad kortikal vävnad eller många små avlagringar spridda i njurbarken - bestäms kortikal nefrokalcinos.
Diagnostik nefrokalcinos
Diagnos av nefrokalcinos kräver en fullständig undersökning av njurarna. Patologin diagnostiseras vanligtvis med visualiseringsmetoder, eftersom endast instrumentell diagnostik kan upptäcka kalciumavlagringar med hjälp av: ultraljud av njurar och urinledare; [ 15 ] ultraljud med dopplerografi av njurarna, datortomografi eller magnetresonanstomografi.
Om resultaten av radiologiska metoder för att diagnostisera njurarna inte är tillräckligt övertygande kan en njurbiopsi krävas för att bekräfta nefrokalcinos.
Nödvändiga laboratorietester inkluderar urintester: allmänt, Zimnitsky-test, totalt kalcium i urinen, samt utsöndring av fosfat, oxalat, citrat och kreatinin. Tester tas för totalt och joniserat kalcium i blodet, för innehållet av alkaliskt fosfatas, paratyroidhormon, kalcitonin i blodplasman.
Med tanke på den multifaktoriella etiologin för njurförkalkning kan utbudet av diagnostiska tester vara mycket bredare. För att upptäcka osteoporos utförs till exempel datortomografi av svampig benvävnad, röntgenabsorptiometri och ultraljudsdensitometri; fler tester krävs för att fastställa MEN typ I-syndrom, etc. [ 16 ]
Differentiell diagnos
Differentialdiagnos är obligatorisk: med papillär nekros i njuren, njurtuberkulos, pneumocystis eller mykobakteriell extrapulmonell infektion hos patienter med AIDS, etc.
Nefrokalcinos bör inte förväxlas med nefrolitiasis, det vill säga bildandet av njursten, även om båda patologierna förekommer samtidigt hos vissa patienter.
Vem ska du kontakta?
Behandling nefrokalcinos
Vid nefrokalcinos inriktas behandlingen inte bara på den etiologiskt relaterade patologin och minskning av befintliga symtom, utan också på att minska kalciumhalten i blodet.
Behandling av hyperkalcemi kräver ökat vätskeintag och hydrering med isoton natriumkloridlösning, och kalcimimetika (Cinacalcet, etc.) tas också.
Terapi för makroskopisk nefrokalcinos kan inkludera tiaziddiuretika och citratläkemedel (kaliumcitrat, etc.) som främjar bättre löslighet av kalcium i urin.
Om nefrokalcinos är associerad med osteoporos och ökad benresorption används antiresorptiva medel (benresorptionshämmare) – bisfosfonater och andra läkemedel för behandling och förebyggande av osteoporos.
Fosfatbindande läkemedel (Sevelamer eller Renvela) förskrivs för behandling av hyperfosfatemi. Läkemedelsbehandling för hypoaldosteronism utförs med mineralokortikoider (trimetylacetat, Florinef, etc.).
Patienter med kronisk hypoparatyreoidism kan ges rekombinant humant paratyreoidhormon (teriparatid).
Nefrokalcinos, som uppstår i njurbarken under dess nekros, kräver systemisk antibiotikabehandling, återställande av vatten-elektrolytbalansen genom intravenös vätskeadministrering och hemodialys.
För att begränsa intaget av vissa makronäringsämnen ordineras en diet för nefrokalcinos, mer information:
Kirurgisk behandling innebär inte att kalkavlagringar tas bort från njurvävnaden: endast bildade stenar kan tas bort. Kirurgiskt ingrepp är möjligt vid primär hyperparatyreoidism, eftersom det genom att ta bort bisköldkörteln är möjligt att stoppa den negativa effekten av dess hormon på njurarna. [ 17 ]
Förebyggande
Bland de åtgärder som kan förhindra utvecklingen av hyperkalcemisk nefropati nämner experter att dricka tillräckligt med vatten och minska konsumtionen av salt och livsmedel som innehåller mycket kalcium och oxalater.
Och naturligtvis snabb behandling av sjukdomar som leder till nefrokalcinos.
Prognos
Etiologin för kalciumavlagringar i njurarna och arten av komplikationerna i denna process kommer att avgöra prognosen för nefrokalcinos i varje specifikt fall. Specifika orsaker till nefrokalcinos, såsom Dents sjukdom, primär hyperoxaluri och hypomagnesemisk hyperkalciurisk nefrokalcinos, kan i avsaknad av effektiv behandling utvecklas till kronisk njursvikt, [ 18 ] njursvikt i slutstadiet. Radiologiskt upptäckt nefrokalcinos är sällan reversibel. Patologin fortskrider sällan, men medicinen kan ännu inte minska graden av förkalkning.

