Medicinsk expert av artikeln
Nya publikationer
Pulmonell hypertension
Senast recenserade: 12.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Pulmonell hypertension (pulmonell arteriell hypertension) är en ökning av trycket i lungartärsystemet, vilket kan bero på en ökning av motståndet i lungkärlsbädden eller en signifikant ökning av volymen av pulmonellt blodflöde. Denna patologi är sekundär i de flesta fall; när orsaken är okänd kallas den primär. Vid primär pulmonell hypertension uppstår förträngning av lungkärlen, hypertrofi och fibros.
Pulmonell hypertension leder till överbelastning och hjärtsvikt i höger kammare. Symtom på pulmonell hypertension inkluderar trötthet, andnöd vid ansträngning och ibland bröstsmärtor och svimning. Diagnos ställs genom att mäta lungartärtrycket. Behandling av pulmonell hypertension inkluderar vasodilatorer och, i vissa allvarliga fall, lungtransplantation. Prognosen är i allmänhet dålig om inte en behandlingsbar orsak identifieras.
Normalt sett är trycket i lungartären:
- systoliskt - 23-26 mm Hg
- diastoliskt - 7-9 mm Hg
- genomsnitt -12-15 mm Hg
Enligt WHO:s rekommendationer är den övre gränsen för normen för systoliskt tryck i lungartären 30 mm Hg, diastoliskt - 15 mm Hg.
Orsaker pulmonell hypertension
Pulmonell hypertension uppstår när det genomsnittliga pulmonella artärtrycket är > 25 mmHg i vila eller > 35 mmHg under träning. Många tillstånd och mediciner orsakar pulmonell hypertension. Primär pulmonell hypertension är pulmonell hypertension i frånvaro av sådana orsaker. Resultatet kan dock vara likartat. Primär pulmonell hypertension är sällsynt, med en incidens på 1 till 2 personer per miljon.
Primär pulmonell hypertension drabbar kvinnor dubbelt så ofta som män. Medelåldern vid diagnos är 35 år. Sjukdomen kan vara familjär eller sporadisk; sporadiska fall är cirka 10 gånger vanligare. De flesta familjära fall har mutationer i genen för benmorfogenetisk proteinreceptor typ 2 (BMPR2), en medlem av familjen av transformerande tillväxtfaktor (TGF)-beta-receptorer. Cirka 20 % av sporadiska fall har också BMPR2-mutationer. Många personer med primär pulmonell hypertension har förhöjda nivåer av angioprotein 1; angioprotein 1 verkar nedreglera BMPR1A, ett BMPR2-relaterat protein, och kan stimulera serotoninproduktion och proliferation av glatta muskelceller i endotelceller. Andra möjliga associerade faktorer inkluderar störningar i serotonintransporten och human herpesvirus 8-infektion.
Primär pulmonell hypertension kännetecknas av variabel vasokonstriktion, glatt muskulaturhypertrofi och ombyggnad av kärlväggen. Vasokonstriktion tros bero på ökad tromboxan- och endotelin 1-aktivitet (vasokonstriktorer) å ena sidan, och minskad prostacyklin- och kväveoxidaktivitet (vasodilatorer) å andra sidan. Ökat pulmonellt kärltryck, som uppstår på grund av kärlobstruktion, förvärrar endotelskador. Skada aktiverar koagulation på intimalytan, vilket kan förvärra hypertonin. Detta kan också underlättas av trombotisk koagulopati på grund av ökade nivåer av plasminogenaktivatorhämmare typ 1 och fibrinopeptid A samt minskad aktivitet av vävnadsplasminogenaktivator. Fokal koagulation på endotelytan bör inte förväxlas med kronisk tromboembolisk pulmonell arteriell hypertension, som orsakas av organiserade pulmonella tromboembolier.
I slutändan leder primär pulmonell hypertension hos de flesta patienter till högerkammarhypertrofi med dilatation och högerkammarsvikt.
Orsakerna till pulmonell hypertension presenteras i klassificeringen.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Etiologisk klassificering av pulmonell hypertension
Vänsterkammarsvikt
- Ischemisk hjärtsjukdom.
- Arteriell hypertoni.
- Aortaklaffdefekter, aortakoarktation.
- Mitralisinsufficiens.
- Kardiomyopati.
- Myokardit.
Ökat tryck i vänster förmak
- Mitralstenos.
- Tumör eller trombos i vänster förmak.
- Triatriellt hjärta, supravalvulär mitralisannulus.
Lungvensobstruktion
- Mediastinal fibros.
- Pulmonell ventrombos.
Parenkymativa lungsjukdomar
- Kroniska obstruktiva lungsjukdomar.
- Interstitiella lungsjukdomar (disseminerade processer i lungorna).
- Akut allvarlig lungskada:
- andnödssyndrom hos vuxna;
- svår diffus pneumonit.
Sjukdomar i lungartärsystemet
- Primär pulmonell hypertension.
- Återkommande eller massiv lungemboli.
- In situ-trombos i lungartären.
- Systemisk vaskulit.
- Distal lungartärstenos.
- Ökat pulmonellt blodflöde:
- medfött hjärtfel med vänster-höger-shunting (ventrikulär septumdefekt, förmaksseptumdefekt);
- öppen arteriell ductus.
- Läkemedels- och matinducerad pulmonell hypertension.
Pulmonell hypertension hos nyfödda
- Bevarad fostercirkulation.
- Hyalinmembransjukdom.
- Diafragmatisk bråck.
- Mekoniumaspiration.
Hypoxi och/eller hyperkapni
- Bor i höga bergsområden.
- Obstruktion i övre luftvägarna:
- förstorade tonsiller;
- obstruktivt sömnapnésyndrom.
- Obesity hypoventilationssyndrom (Pickwicks syndrom).
- Primär alveolär hypoventilation.
Många författare anser det lämpligt att klassificera pulmonell hypertension beroende på tidpunkten för dess utveckling och att skilja mellan akuta och kroniska former.
Orsaker till akut pulmonell hypertoni
- PE eller trombos in situ i lungartärsystemet.
- Akut vänsterkammarsvikt av något ursprung.
- Astmatisk status.
- Andnödssyndrom.
Orsaker till kronisk pulmonell hypertoni
- Ökat pulmonellt blodflöde.
- Ventrikulär septumdefekt.
- Förmaksseptumdefekt.
- Öppen arteriell ductus.
- Ökat tryck i vänster förmak.
- Mitralisklaffsdefekter.
- Myxom eller tromb i vänster förmak.
- Kronisk vänsterkammarsvikt av vilket ursprung som helst.
- Ökat motstånd i lungartärsystemet.
- Hypoxisk genes (kroniskt obstruktiv lungsjukdom, höghöjdshypoxi, hypoventilationssyndrom).
- Obstruktiv genes (återkommande lungemboli, påverkan av farmakologiska medel, primär pulmonell hypertension, diffusa bindvävssjukdomar, systemisk vaskulit, veno-ocklusiv sjukdom).
Symtom pulmonell hypertension
De första kliniska symtomen på pulmonell hypertension uppträder när blodtrycket i lungartären ökar med 2 gånger eller mer jämfört med normen.
De huvudsakliga subjektiva manifestationerna av pulmonell hypertension är praktiskt taget desamma i alla etiologiska former av detta syndrom. Patienter är oroliga för:
- andnöd (det tidigaste och vanligaste klagomålet hos patienter) initialt under fysisk ansträngning och senare i vila;
- svaghet, ökad trötthet;
- svimning (orsakad av hjärnans hypoxi, mest typiskt för primär pulmonell hypertension);
- smärta i hjärtområdet av konstant natur (hos 10-50% av patienterna, oavsett etiologi för pulmonell hypertension); orsakad av relativ koronar insufficiens på grund av svår hypertrofi av myokardiet i höger kammare;
- hemoptys är ett vanligt symptom på pulmonell hypertension, särskilt med en signifikant ökning av trycket i lungartären;
- heshet i rösten (noterad hos 6–8 % av patienterna och orsakad av kompression av vänster återkommande nerv av en signifikant vidgad lungartär);
- smärta i leverområdet och svullnad i fötter och smalben (dessa symtom uppträder vid utveckling av pulmonell hjärtsvikt hos patienter med pulmonell hypertension).
Progressiv dyspné vid ansträngning och lätt uttröttlighet förekommer i nästan alla fall. Dyspné kan åtföljas av atypiska bröstbesvär och yrsel eller ostadighetskänsla vid ansträngning. Dessa symtom på pulmonell hypertension orsakas främst av otillräcklig hjärtminutvolym. Raynauds fenomen förekommer hos cirka 10 % av patienterna med primär pulmonell hypertension, varav 99 % är kvinnor. Hemoptys är sällsynt men kan vara dödlig; dysfoni på grund av kompression av larynxnerven av en förstorad lungartär (Ortners syndrom) är också sällsynt.
I avancerade fall kan symtom på pulmonell hypertension inkludera högerkammarhöjning, diffust andra hjärtljud (S2) med accentuerad pulmonell komponent av S (P), pulmonellt ejektionsklick, högerkammars tredje hjärtljud (S3) och jugularvenös utspändhet. Leverstockning och perifert ödem är vanliga i avancerade stadier.
Portopulmonell hypertoni
Portopulmonell hypertension är svår pulmonell arteriell hypertension med portalhypertension hos patienter utan sekundära orsaker.
Pulmonell hypertension förekommer hos patienter med en mängd olika tillstånd som leder till portalhypertension med eller utan cirros. Portopulmonell hypertension är mindre vanligt än hepatopulmonellt syndrom hos patienter med kronisk leversjukdom (3,5–12 %).
De första symtomen är andnöd och trötthet, samt bröstsmärtor och hemoptys. Patienter har fysiska fynd och EKG-förändringar som är karakteristiska för pulmonell hypertension; tecken på cor pulmonale (jugular venös pulsation, ödem) kan utvecklas. Trikuspidalinsufficiens är vanligt. Diagnosen misstänks utifrån ekokardiografi och bekräftas med höger hjärtkateterisering.
Behandling - behandling av primär pulmonell hypertension, exklusive hepatotoxiska läkemedel. Hos vissa patienter är vasodilatorbehandling effektiv. Resultatet bestäms av den underliggande leverpatologin. Portopulmonell hypertension är en relativ kontraindikation för levertransplantation på grund av den ökade risken för komplikationer och dödlighet. Efter transplantation upplever vissa patienter med måttlig pulmonell hypertension en reversering av patologin.
Var gör det ont?
Vad stör dig?
Diagnostik pulmonell hypertension
En objektiv undersökning avslöjar cyanos, och vid långvarig pulmonell hypertension får fingrarnas distala falanger formen av "trumpinnar" och naglarna får utseendet av "urglas".
Auskultation av hjärtat avslöjar karakteristiska tecken på pulmonell hypertension - accentuering (ofta delning) av andra tonus över a.pulmonalis; systoliskt blåsljud över regionen av xiphoidprocessen, ökande vid inandning (Rivero-Corvallo-symtom) - ett tecken på relativ insufficiens av trikuspidalklaffen, bildad i samband med uttalad hypertrofi av myokardiet i höger kammare; i senare stadier av pulmonell hypertension kan diastoliskt blåsljud detekteras i det andra interkostalrummet till vänster (över a.pulmonalis), orsakat av relativ insufficiens av lungartärklaffen med dess betydande expansion (Graham-Still-blåsljud).
Hjärtslagverk visar vanligtvis inte symtom som är patognomoniska för pulmonell hypertension . I sällsynta fall är det möjligt att upptäcka en expansion av gränsen för vaskulär slöhet i det andra interkostalrummet till vänster (på grund av expansion av lungartären) och en förskjutning av hjärtats högra gräns utåt från den högra parasternala linjen på grund av hypertrofi av myokardiet i höger kammare.
Patognomoniska orsaker till pulmonell hypertension är: hypertrofi i höger kammare och höger förmak, samt tecken som indikerar en ökning av trycket i lungartären.
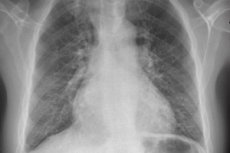
För att upptäcka dessa symtom används följande: lungröntgen, EKG, ekokardiografi, kateterisering av höger hjärt med tryckmätning i höger förmak, höger kammare och lungartärstammen. Vid kateterisering av höger hjärt är det också lämpligt att bestämma pulmonellt kapillärtryck eller pulmonellt artärkiltryck, vilket återspeglar trycknivån i vänster förmak. Kiltrycket i pulmonellt artär ökar hos patienter med hjärtsjukdom och vänsterkammarsvikt.
För att identifiera orsakerna till pulmonell hypertension är det ofta nödvändigt att använda andra undersökningsmetoder, såsom röntgen och datortomografi av lungorna, ventilations-perfusionsradionuklidscintigrafi av lungorna, angiopulmonografi. Användningen av dessa metoder gör det möjligt att fastställa patologin i parenkym och kärlsystem i lungorna. I vissa fall är det nödvändigt att tillgripa lungbiopsi (för att diagnostisera diffusa interstitiella lungsjukdomar, pulmonell veno-ocklusiv sjukdom, pulmonell kapillär granulomatos, etc.).
I den kliniska bilden av pulmonell hjärtsjukdom kan hypertensiva kriser i lungartärsystemet observeras. De viktigaste kliniska manifestationerna av krisen är:
- plötslig kvävning (förekommer oftast på kvällen eller natten);
- svår hosta, ibland med slem blandat med blod;
- ortopné;
- svår allmän cyanos;
- upphetsning är möjlig;
- pulsen är frekvent och svag;
- uttalad pulsering av a.pulmonalis i det andra interkostalrummet;
- utbuktning av conus a.pulmonalis (vid perkussion manifesteras det av expansion av vaskulär slöhet i det andra interkostalrummet till vänster);
- pulsering av höger kammare i epigastriumet;
- accent av den andra tonen på a.pulmonalis;
- svullnad och pulsering av halsvenerna;
- uppkomsten av vegetativa reaktioner i form av urina spastic (frisättning av en stor mängd lätt urin med låg densitet), ofrivillig avföring efter krisens slut;
- uppkomsten av Plesh-reflexen (hepatojugulär reflex).
Diagnosen primär pulmonell hypertension misstänks hos patienter med betydande dyspné vid ansträngning i avsaknad av andra sjukdomar som kan orsaka pulmonell hypertension i anamnesen.
Patienterna genomgår initialt lungröntgen, spirometri och EKG för att identifiera vanligare orsaker till dyspné, följt av Doppler-ekokardiografi för att mäta trycket i höger kammare och pulmonell artär och för att identifiera eventuella anatomiska avvikelser som orsakar sekundär pulmonell hypertension.
Det vanligaste radiografiska fyndet vid primär pulmonell hypertension är vidgade hilarer med markant perifer förträngning ("klippta"). Spirometri och lungvolymer kan vara normala eller uppvisa mild restriktion, men diffusionskapaciteten för kolmonoxid (DL) är vanligtvis minskad. Vanliga EKG-förändringar inkluderar högeraxelavvikelse, R > S i V; SQ T-vågor och toppade P-vågor.
Ytterligare undersökningar utförs för att diagnostisera sekundära orsaker som inte är kliniskt uppenbara. Dessa inkluderar ventilation-perfusionsskanning för att upptäcka tromboembolisk sjukdom; lungfunktionstester för att identifiera obstruktiva eller restriktiva lungsjukdomar; och serologiska tester för att bekräfta eller utesluta reumatiska sjukdomar. Kronisk tromboembolisk pulmonell arteriell hypertension föreslås med datortomografi eller lungskanning och diagnostiseras med arteriografi. Andra undersökningar, såsom HIV-testning, leverfunktionstester och polysomnografi, utförs i lämpliga kliniska situationer.
Om den initiala utvärderingen inte avslöjar några tillstånd associerade med sekundär pulmonell hypertension, bör lungartärkateterisering utföras för att mäta trycket i höger hjärt- och lungartär, pulmonellt kapillärt kiltryck och hjärtminutvolym. Höger förmaksseptumdefekt bör uteslutas genom att mäta O2- mättnaden. Primär pulmonell hypertension definieras som ett genomsnittligt lungartärtryck större än 25 mm Hg i avsaknad av möjliga orsaker. De flesta patienter med primär pulmonell hypertension har dock signifikant högre tryck (t.ex. 60 mm Hg). Vasovidgande medel (t.ex. inhalerad kväveoxid, intravenös epoprostenol, adenosin) används ofta under proceduren; minskningen av högerkammartrycket som svar på dessa läkemedel hjälper till att vägleda läkemedelsvalet. Biopsi användes en gång i stor utsträckning men rekommenderas inte längre på grund av dess höga morbiditet och mortalitet.
Om en patient diagnostiseras med primär pulmonell hypertension undersöks familjehistoria för att identifiera eventuell genetisk överföring, vilket indikeras av fall av för tidig död hos relativt friska personer i familjen. Vid familjär primär pulmonell hypertension är genetisk rådgivning nödvändig för att informera familjemedlemmar om risken för sjukdomen (cirka 20 %) och för att rekommendera dem att genomgå screening (ekokardiografi). I framtiden kan testning för mutationer i BMPR2-genen vid familjär primär pulmonell hypertension vara av värde.
Vad behöver man undersöka?
Vilka tester behövs?
Vem ska du kontakta?
Behandling pulmonell hypertension
Behandling av sekundär pulmonell hypertension syftar till att behandla den underliggande patologin. Patienter med svår pulmonell arteriell hypertension på grund av kronisk tromboembolism bör genomgå pulmonell tromboendarterektomi. Detta är en mer komplex operation än akut kirurgisk embolektomi. I den extrapulmonella cirkulationen excideras den organiserade vaskulariserade tromben längs lungstammen. Denna procedur botar pulmonell arteriell hypertension i en betydande andel fallen och återställer extrapulmonell funktion; på specialiserade centra är den operativa dödligheten mindre än 10 %.
Behandling av primär pulmonell hypertension utvecklas snabbt. Den börjar med orala kalciumkanalblockerare, vilka kan minska lungartärtrycket eller pulmonellt kärlmotstånd hos cirka 10–15 % av patienterna. Det finns ingen skillnad i effekt mellan de olika typerna av kalciumkanalblockerare, även om de flesta experter undviker verapamil på grund av dess negativa inotropa effekter. Respons på denna behandling är ett gynnsamt prognostiskt tecken, och patienter bör fortsätta behandlingen. Om det inte finns något svar påbörjas andra läkemedel.
Intravenös epoprostenol (en prostacyklinanalog) förbättrar funktionen och förlänger överlevnaden även hos patienter som är resistenta mot vasodilatorer vid tidpunkten för kateterisering. Nackdelar med behandlingen inkluderar behovet av en central kateter och betydande biverkningar, inklusive rodnad, diarré och bakteriemi på grund av långvarig central kateterinläggning. Alternativa läkemedel – inhalerade (iloprost), orala (beraprost) och subkutana (treprostinil) prostacyklinanaloger – studeras.
Den orala endotelinreceptorantagonisten bosentan är också effektiv hos vissa patienter, vanligtvis de med mildare sjukdom och som inte svarar på vasodilatorer. Oral sildenafil och L-arginin undersöks också.
Prognos
Lungtransplantation erbjuder det enda hoppet om bot, men medför en hög risk för komplikationer på grund av avstötningsproblem och infektion. Femårsöverlevnaden är 60 % på grund av bronkiolit obliterans. Lungtransplantation är reserverad för patienter med hjärtsvikt i stadium IV enligt New York Heart Association (definierad som andnöd med minimal aktivitet, vilket kräver sängliggande eller stolsbundenhet) som inte har svarat på prostacyklinanaloger.
Många patienter behöver ytterligare läkemedel för att behandla hjärtsvikt, inklusive diuretika, och de måste också få warfarin för att förhindra tromboembolism.
Medianöverlevnaden för patienter utan behandling är 2,5 år. Orsaken är vanligtvis plötslig död på grund av högerkammarsvikt. Femårsöverlevnaden med epoprostenol är 54 %, medan den hos minoriteten av patienter som svarar på kalciumkanalblockerare överstiger 90 %.
Pulmonell hypertension har en dålig prognos om symtom som låg hjärtminutvolym, högre tryck i lungartären och höger förmak, bristande respons på vasodilatorer, hjärtsvikt, hypoxemi och försämrad total funktionell status föreligger.

