Medicinsk expert av artikeln
Nya publikationer
Undersökning av kranialnerver. III, IV, VI par: okulomotoriska nerver, blockerings- och utdragningsnerver
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.

Den okulomotoriska nerven innehåller motorfibrer som innerverar ögonglobens mediala, övre och nedre rectusmuskler, den nedre obliqua muskeln och muskeln som lyfter det övre ögonlocket, samt autonoma fibrer som, avbrutna i ciliarganglionet, innerverar ögats inre glatta muskulatur - pupillens slutmuskel och ciliarmuskeln. Trochlearnerven innerverar den övre obliqua muskeln och abducensnerven - ögonglobens yttre rectusmuskel.
Orsaker till dubbelseende
Vid insamling av anamnes fastställs om patienten har diplopi och, om det finns, hur de dubbla objekten är placerade - horisontellt (patologi hos VI-paret), vertikalt (patologi hos III-paret) eller när man tittar ner (lesion hos IV-paret). Monokulär diplopi är möjlig vid intraokulär patologi som leder till spridning av ljusstrålar på näthinnan (vid astigmatism, hornhinnesjukdomar, vid begynnande katarakt, blödning i glaskroppen), såväl som vid hysteri; vid pares av ögats yttre (strimmiga) muskler uppstår inte monokulär diplopi. Känslan av imaginär skakning av objekt (oscillopsi) är möjlig vid vestibulär patologi och vissa former av nystagmus.
Ögonrörelser och deras studier
Det finns två former av samtidiga ögonrörelser: konjugat (blick), där ögongloberna samtidigt vrider sig i samma riktning; och vergens, eller diskonjugat, där ögongloberna samtidigt rör sig i motsatta riktningar (konvergens eller divergens).
Inom neurologisk patologi observeras fyra huvudtyper av okulomotoriska störningar.
- En felställning i ögonens rörelser på grund av svaghet eller förlamning av en eller flera tvärstrimmiga muskler i ögat; detta resulterar i strabismus och dubbelseende på grund av att objektet som betraktas projiceras i höger och vänster öga inte på liknande, utan på olika områden av näthinnan.
- Konjugat synfel i ögonens konjugerade rörelser, eller samtidig blickpares: båda ögonen upphör att röra sig frivilligt i en eller annan riktning (åt höger, åt vänster, nedåt eller uppåt) på ett koordinerat sätt (gemensamt); samma rörelseunderskott detekteras i båda ögonen, medan dubbelseende och strabismus inte förekommer.
- Kombination av förlamning av ögonmusklerna och blickförlamning.
- Spontana patologiska rörelser i ögonen, förekommer främst hos patienter i koma.
Andra typer av okulomotoriska störningar ( samtidig strabismus, internukleär oftalmoplegi ) observeras mindre ofta. De listade neurologiska störningarna bör särskiljas från medfödd obalans i ögonmuskeltonus (icke-paralytisk strabismus eller icke-paralytisk medfödd strabismus, oftofori), där en felställning av ögonglobens optiska axlar observeras både under ögonrörelser i alla riktningar och i vila. Latent icke-paralytisk strabismus observeras ofta, där bilderna inte kan falla på identiska platser på näthinnan, men denna defekt kompenseras av reflexkorrigerande rörelser av det latenta kisande ögat (fusionsrörelse). Vid utmattning, mental stress eller av andra skäl kan fusionsrörelsen försvagas, och latent strabismus blir uppenbar; i detta fall uppstår dubbelseende i frånvaro av pares av de yttre ögonmusklerna.
Utvärdering av parallellitet hos optiska axlar, analys av strabismus och diplopi
Läkaren står framför patienten och ber hen titta rakt fram och i fjärran, med blicken fäst på ett avlägset objekt. Normalt sett bör pupillerna på båda ögonen vara i mitten av palpebralfissuren. Om axeln på en av ögongloberna är avvikande inåt (esotropi) eller utåt (exotropi) när man tittar rakt fram och i fjärran indikerar det att ögonglobernas axlar inte är parallella (strabismus), och det är detta som orsakar dubbelseende (diplopi). För att upptäcka mindre strabismus kan man använda följande teknik: hålla en ljuskälla (till exempel en glödlampa) på ett avstånd av 1 m från patienten i ögonhöjd och observera symmetrin i ljusreflektionerna från irisen. I ögat vars axel är avvikande kommer reflektionen inte att sammanfalla med pupillens mittpunkt.
Patienten ombeds sedan att fixera blicken på ett föremål som är i ögonhöjd (en penna, sin egen tumme) och att sluta det ena ögat i tur och ordning. Om det kisande ögat, när det "normala" ögat stängs, gör en ytterligare rörelse för att bibehålla fixeringen på föremålet ("justeringsrörelse"), har patienten troligtvis medfödd strabismus, och inte förlamning av ögonmusklerna. Vid medfödd strabismus bevaras rörelserna för varje ögonglob, om de testas separat, och utförs fullt ut.
Smidig spårning bedöms. Patienten ombeds följa ett objekt med ögonen (utan att vrida på huvudet) som hålls på ett avstånd av 1 m från ansiktet och långsamt rör sig horisontellt åt höger, sedan åt vänster, sedan upp och ner på varje sida (läkarens rörelsebana i luften ska motsvara bokstaven "H"). Ögonens rörelser övervakas i sex riktningar: åt höger, åt vänster, ner och upp när ögonen i tur och ordning vrids åt båda hållen. Patienten tillfrågas om dubbelseende har utvecklats när man tittar i en eller annan riktning. Om dubbelseendet föreligger avgörs det i vilken riktning dubbelseendet ökar med rörelsen. Om ett färgat (rött) glas placeras framför ena ögat är det lättare för en patient med dubbelseende att skilja mellan dubbla bilder, och för läkaren att ta reda på vilken bild som hör till vilket öga.
Mild pares av den yttre ögonmuskeln orsakar inte märkbar strabismus, men subjektivt upplever patienten redan dubbelseende. Ibland räcker det med att patienten rapporterar dubbelseende vid en viss rörelse för att läkaren ska kunna avgöra vilken ögonmuskel som är drabbad. Nästan alla fall av nyutvecklad dubbelseende orsakas av förvärvad pares eller förlamning av en eller flera strimmiga (yttre, extraokulära) ögonmuskler. Som regel orsakar nyutvecklad pares av den extraokulära muskeln dubbelseende. Med tiden saktar synuppfattningen på den drabbade sidan ner och dubbelseendet försvinner. Det finns två huvudregler som måste beaktas vid analys av en patients klagomål om dubbelseende för att avgöra vilken muskel i vilket öga som är drabbad:
- avståndet mellan de två bilderna ökar när man tittar i den paretiska muskelns verkningsriktning;
- Bilden som skapas av ögat med en förlamad muskel verkar för patienten vara belägen mer perifert, det vill säga längre bort från neutralpositionen.
Särskilt en patient vars dubbelseende ökar när man tittar åt vänster kan bli ombedd att titta på ett objekt till vänster och frågas vilken bild som försvinner när läkarens handflata täcker patientens högra öga. Om bilden närmast neutralpositionen försvinner, betyder det att det öppna vänstra ögat är "ansvarigt" för den perifera bilden, och därför är dess muskel defekt. Eftersom dubbelseende uppstår när man tittar åt vänster, är vänster ögats laterala rektusmuskel förlamad.
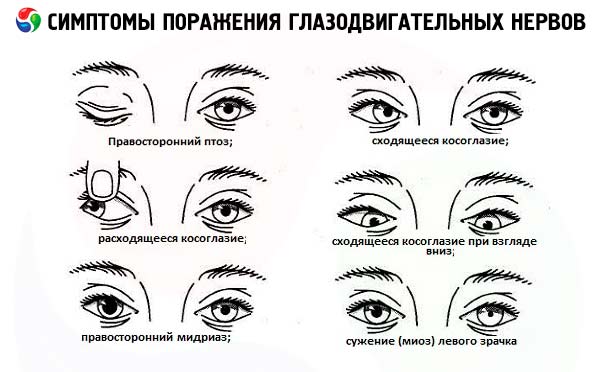
Fullständig skada på ögonnervsstammen leder till diplopi i vertikala och horisontella plan på grund av svaghet i ögonglobens övre, mediala och nedre rectusmuskler. Dessutom, vid fullständig förlamning av nerven på den drabbade sidan, uppstår ptos (svaghet i muskeln som lyfter det övre ögonlocket), ögonglobens utåt- och något nedåtböjning (på grund av verkan av den bevarade laterala rectusmuskeln, som innerveras av abducensnerven, och den övre obliqua muskeln, som innerveras av trochlearnerven), utvidgning av pupillen och förlust av dess ljusreaktion (förlamning av pupillens sfinkter).
Skada på abducensnerven orsakar förlamning av den yttre rektusmuskeln och följaktligen medial deviation av ögongloben ( konvergent strabismus ). När man tittar i lesionens riktning uppstår dubbelseende horisontellt. Således indikerar dubbelseende i horisontalplanet, som inte åtföljs av ptos och förändringar i pupillreaktioner, oftast skada på det sjätte paret. Om lesionen är belägen i hjärnstammen uppstår, förutom förlamning av den yttre rektusmuskeln, även förlamning av den horisontella blicken.
Skada på trochlearnerven orsakar förlamning av den övre obliqua musculus och manifesteras av begränsad nedåtgående rörelse av ögongloben och klagomål på vertikal dubbelseende, vilket är mest uttalat när man tittar nedåt och i motsatt riktning mot lesionen. Diplopi korrigeras genom att luta huvudet mot axeln på den friska sidan.
Kombinationen av förlamning av ögonmusklerna och blickförlamning tyder på skador på strukturerna i pons eller mellanhjärnan. Dubbelseende, som intensifieras efter fysisk ansträngning eller i slutet av dagen, är typiskt för myasthenia gravis.
Med en signifikant minskning av synskärpan i ett eller båda ögonen kan patienten inte märka diplopi även i närvaro av förlamning av en eller flera extraokulära muskler.
Bedömning av koordinerade ögonrörelser
Blickpares orsakas av supranukleära störningar, inte av skador på det 3:e, 4:e eller 6:e paret av kranialnerver. Normalt sett är blick en vänligt konjugerad rörelse hos ögongloberna, dvs. deras koordinerade rörelser i en riktning. Det finns två typer av konjugerade rörelser: sackader och smidig förföljelse. Sackader är mycket precisa och snabba (cirka 200 ms) fastoneska rörelser hos ögongloberna, som normalt sker antingen under en frivillig blick på ett objekt (på kommando "titta åt höger", "titta åt vänster och uppåt", etc.), eller reflexmässigt, när en plötslig visuell eller auditiv stimulus får ögonen (vanligtvis huvudet) att vända sig mot denna stimulus. Kortikal kontroll av sackader utförs av frontalloben i den kontralaterala hemisfären.
Den andra typen av konjugerade ögonrörelser är smidig spårning: när ett objekt rör sig och kommer in i synfältet fixerar ögonen ofrivilligt på det och följer det, och försöker hålla bilden av objektet i zonen med den tydligaste synen, det vill säga i området med gula fläckar. Dessa ögonrörelser är långsammare än sackader och är, jämfört med dem, mer ofrivilliga (reflexiva). Deras kortikala kontroll utförs av parietalloben i den ipsilaterala hemisfären.
Blickstörningar (om kärnorna 3, 4 eller 6 par inte påverkas) åtföljs inte av en störning av isolerade rörelser hos varje ögonglob separat och orsakar inte dubbelseende. Vid blickundersökning är det nödvändigt att ta reda på om patienten har nystagmus, vilket detekteras med hjälp av smooth pursuit-testet. Normalt rör sig ögongloberna smidigt och i samklang vid spårning av ett objekt. Förekomsten av ryckiga ryckningar i ögongloberna (ofrivilliga korrigerande sackader) indikerar en störning i förmågan till smidig spårning (objektet försvinner omedelbart från området med bästa syn och hittas igen med hjälp av korrigerande ögonrörelser). Patientens förmåga att hålla ögonen i en extrem position när man tittar i olika riktningar kontrolleras: åt höger, åt vänster, uppåt och nedåt. Var uppmärksam på om patienten utvecklar blickinducerad nystagmus när man tittar bort från mittpositionen, dvs. nystagmus som ändrar riktning beroende på blickriktningen. Den snabba fasen av blickinducerad nystagmus riktas mot blicken (när man tittar åt vänster riktas den snabba komponenten av nystagmus åt vänster, när man tittar åt höger - åt höger, när man tittar uppåt - vertikalt uppåt, när man tittar neråt - vertikalt nedåt). Nedsatt smidig spårningsförmåga och förekomsten av blickinducerad nystagmus är tecken på skador på cerebellära kopplingar till neuroner i hjärnstammen eller centrala vestibulära kopplingar, och kan också vara en konsekvens av biverkningar av antikonvulsiva medel, lugnande medel och vissa andra läkemedel. Om lesionen är i occipito-parietalregionen, oavsett förekomst eller frånvaro av hemianopsi, är reflexmässiga långsamma spårande ögonrörelser mot lesionen begränsade eller omöjliga, men frivilliga rörelser och rörelser på kommando bevaras (dvs. patienten kan göra frivilliga ögonrörelser i vilken riktning som helst, men kan inte följa ett objekt som rör sig mot lesionen). Långsamma, fragmenterade, dysmetriska förföljningsrörelser observeras vid supranukleär pares och andra extrapyramidala störningar.
För att testa frivilliga ögonrörelser och sackader ombeds patienten att titta åt höger, vänster, uppåt och nedåt. Tiden som krävs för att börja utföra rörelserna, deras noggrannhet, hastighet och jämnhet bedöms (ett svagt tecken på dysfunktion i de samtidiga ögonrörelserna i form av att de "snubblar" upptäcks ofta). Patienten ombeds sedan att växelvis fixera blicken på topparna på två pekfingrar, som är placerade på ett avstånd av 60 cm från patientens ansikte och cirka 30 cm från varandra. Noggrannheten och hastigheten hos frivilliga ögonrörelser bedöms.
Sackadisk dysmetri, där den frivilliga blicken åtföljs av en serie ryckiga, ryckiga ögonrörelser, är karakteristiskt för skador på cerebellära kopplingar, även om det också kan förekomma vid patologi i hjärnans occipitala eller parietallaber - med andra ord, oförmågan att nå ett mål med blicken (hypometri) eller att blicken "hoppar" över målet på grund av överdriven amplitud i ögonrörelserna (hypermetri), korrigerad med hjälp av sackader, indikerar en brist i koordinationskontrollen. Markerad långsamhet i sackader kan observeras vid sjukdomar som hepatocerebral dystrofi eller Huntingtons chorea. Akut skada på frontalloben (stroke, traumatisk hjärnskada, infektion) åtföljs av förlamning av horisontell blick i motsatt riktning mot lesionen. Både ögonen och huvudet är avböjda mot lesionen (patienten "tittar på lesionen" och vänder sig bort från de förlamade lemmarna) på grund av den intakta funktionen hos det motsatta huvudcentrumet och ögonrotationen åt sidan. Detta symptom är tillfälligt och varar bara några dagar, eftersom obalansen i blicken snart kompenseras. Förmågan att reflexmässigt följa med frontal blickpares kan kvarstå. Horisontell blickpares med frontallobsskada (cortex och inre kapsel) åtföljs vanligtvis av hemipares eller hemiplegi. När den patologiska lesionen är lokaliserad i mitthjärnans takregion (pretektala lesioner som involverar hjärnans bakre kommissur, som är en del av epithalamus), utvecklas vertikal blickpares, i kombination med nedsatt konvergens ( Parinauds syndrom ); uppåtriktad blick påverkas vanligtvis i större utsträckning. När pons och mediala longitudinella fasciculus, som ger laterala samtidiga rörelser för ögongloberna på denna nivå, påverkas, uppstår horisontell blickpares mot lesionen (ögonen avleds till sidan mittemot lesionen, patienten "vänder sig bort" från hjärnstamslesionen och tittar på de förlamade lemmarna). Sådan blickpares kvarstår vanligtvis under lång tid.
Utvärdering av avstängda ögonrörelser (konvergens, divergens)
Konvergens testas genom att patienten ber att fokusera på ett objekt som rör sig mot ögonen. Till exempel ombeds patienten att fixera blicken på spetsen av en klubba eller pekfinger, som läkaren smidigt för mot näsryggen. När objektet närmar sig näsryggen vrids normalt båda ögonglobernas axlar mot objektet. Samtidigt smalnar pupillen av, ciliarmuskeln slappnar av och linsen blir konvex. På grund av detta fokuseras bilden av objektet på näthinnan. Denna reaktion i form av konvergens, pupillförträngning och ackommodation kallas ibland den ackommodativa triaden. Divergens är den omvända processen: när objektet avlägsnas vidgas pupillen och ciliarmuskelns sammandragning gör att linsen plattas ut.
Om konvergens eller divergens är nedsatt uppstår horisontell diplopi när man tittar på närliggande respektive avlägsna objekt.
Konvergenspares uppstår när det pretektala området i mitthjärnans tak påverkas i nivå med de övre colliculi i lamina quadrigemina. Det kan vara associerat med uppåtriktad blickpares vid Parinauds syndrom. Divergenspares orsakas vanligtvis av bilateral skada på det sjätte paret av kranialnerver.
Den isolerade pupillresponsen på ackommodation (utan konvergens) testas i varje ögonglob separat: spetsen på en neurologisk hammare eller ett finger placeras vinkelrätt mot pupillen (det andra ögat är stängt) på ett avstånd av 1–1,5 m och förs sedan snabbt närmare ögat, medan pupillen smalnar av. Normalt reagerar pupillerna starkt på ljus och konvergens med ackommodation.
Spontana patologiska rörelser hos ögongloberna
Spontana rytmiska blickstörningssyndrom inkluderar okulogyriska kriser, periodisk alternerande blick, blick-"ping-pong"-syndrom, okulär guppning, okulär dipping, alternerande sned deviation, periodisk alternerande blickdeviation, etc. De flesta av dessa syndrom utvecklas med allvarlig hjärnskada och observeras främst hos patienter i koma.
- Okulogyriska kriser är plötsliga uppåtriktade och, mer sällan, nedåtriktade avvikelser av ögongloben som utvecklas och kvarstår i flera minuter till flera timmar. De observeras vid förgiftning med neuroleptika, karbamazepin, litiumpreparat; vid hjärnstamsencefalit, tredje ventrikulärt gliom, traumatisk hjärnskada och vissa andra patologiska processer. En okulogyrisk kris bör särskiljas från tonisk uppåtriktad blickavvikelse, som ibland observeras hos komatösa patienter med diffus hypoxisk hjärnskada.
- "Ping-pong"-syndromet observeras hos patienter i koma; det består av periodisk (var 2-8:e sekund) samtidig avvikelse av ögonen från en extrem position till en annan.
- Hos patienter med allvarliga skador på pons eller bakre skallgropen observeras ibland okulärt nipplande - snabba ryckiga nedåtgående rörelser av ögongloben från ett mittläge följt av en långsam återgång till det centrala läget. Horisontella ögonrörelser saknas.
- "Ocular dipping" är en term som används för att beskriva långsamma nedåtgående rörelser hos ögongloben, följt efter några sekunder av en snabb återgång till deras ursprungliga position. Horisontella ögonrörelser bibehålls. Den vanligaste orsaken är hypoxisk encefalopati.
Pupiller och ögonspalter
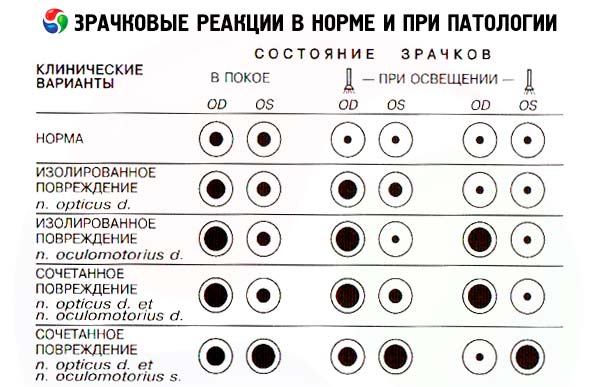
Pupillernas och ögonspalternas reaktioner beror inte bara på okulomotornervens funktion - dessa parametrar bestäms också av näthinnans och synnervens tillstånd, som utgör den afferenta delen av reflexbågen för pupillens reaktion på ljus, samt den sympatiska effekten på ögats glatta muskulatur. Ändå undersöks pupillreaktioner vid bedömning av tillståndet hos det tredje paret kranialnerver.
Normalt är pupillerna runda och lika stora i diameter. Under normal rumsbelysning kan pupilldiametern variera från 2 till 6 mm. En skillnad i pupillstorlek (anisokori) på högst 1 mm anses normal. För att kontrollera pupillens direkta reaktion på ljus ombeds patienten att titta på avstånd, sedan tänds en ficklampa snabbt och graden och stabiliteten av pupillens sammandragning i detta öga bedöms. Den tända lampan kan föras till ögat från sidan, från tinningsidan, för att utesluta pupillens ackommodativa reaktion (dess sammandragning som svar på att ett objekt närmar sig). Normalt, när den är belyst, sammandrags pupillen, denna sammandragning är stabil, det vill säga den förblir stabil hela tiden ljuskällan är nära ögat. När ljuskällan tas bort vidgas pupillen. Sedan bedöms den ackommodativa reaktionen hos den andra pupillen, vilket sker som svar på belysning av det undersökta ögat. Det är således nödvändigt att belysa pupillen på ena ögat två gånger: under den första belysningen tittar vi på den belysta pupillens reaktion på ljus, och under den andra belysningen observerar vi reaktionen hos det andra ögats pupillen. Pupillen i det obelysta ögat sammandrags normalt i exakt samma takt och i samma utsträckning som pupillen i det belysta ögat, det vill säga normalt reagerar båda pupillerna på samma sätt och samtidigt. Testet med alternerande pupillbelysning gör det möjligt för oss att upptäcka skador på den afferenta delen av reflexbågen för pupillreaktionen på ljus. Belys en pupill och notera dess reaktion på ljus, flytta sedan snabbt lampan till det andra ögat och utvärdera återigen pupillens reaktion. Normalt, när det första ögat belyses, sammandrags pupillen i det andra ögat initialt, men sedan, i det ögonblick lampan flyttas, vidgas den något (en reaktion på borttagandet av belysning som överensstämmer med det första ögat) och slutligen, när en ljusstråle riktas mot den, sammandrags den igen (en direkt reaktion på ljus). Om det andra ögat, under det andra steget av detta test, inte drar ihop sig utan fortsätter att vidgas när det belyses direkt, utan fortsätter att vidgas (paradoxal reaktion), tyder detta på en skada på den afferenta vägen för pupillreflexen i detta öga, dvs. skada på dess näthinna eller synnerv. I detta fall orsakar inte direkt belysning av den andra pupillen (det blinda ögats pupillen) att den drar ihop sig. Den fortsätter dock att vidgas i samklang med den första pupillen som svar på att belysningen av den senare upphör.
För att testa pupillreflexerna i båda ögonen för konvergens och ackommodation ombeds patienten att först titta på avstånd (till exempel på väggen bakom läkaren) och sedan rikta blicken mot ett närliggande objekt (till exempel på fingertoppen som hålls rakt framför patientens näsa). Om pupillerna är trånga mörkläggs rummet före testet. Normalt sett åtföljs blickens fixering på ett objekt nära ögonen av en lätt förträngning av pupillerna i båda ögonen, i kombination med konvergens av ögongloberna och en ökning av linsens konvexitet (ackommodativ triad).
Således sammandrar sig pupillen normalt som svar på direkt belysning (direkt pupillrespons på ljus); som svar på belysning av det andra ögat (kompanjonal pupillrespons på ljus); när blicken fokuseras på ett närliggande objekt. Plötslig skräck, rädsla eller smärta orsakar vidgning av pupillerna, förutom i fall där de sympatiska fibrerna till ögat är avbrutna.
Tecken på skada
Genom att bedöma bredden på palpebralfissurerna och ögonglobens utskjutande kan man upptäcka exoftalmos - utskjutande av ögongloben från orbita och under ögonlocket. Exoftalmos kan enklast upptäckas genom att stå bakom en sittande patient och titta ner på hans ögonglober. Orsakerna till ensidig exoftalmos kan vara en tumör eller pseudotumor i orbita, trombos i sinus cavernös, carotis-cavernös fistel. Bilateral exoftalmos observeras vid tyreotoxikos (ensidig exoftalmos förekommer i detta tillstånd mer sällan).
Ögonlockens position bedöms från olika synhåll. Normalt, när man tittar rakt fram, täcker det övre ögonlocket hornhinnans övre kant med 1-2 mm. Ptos (hängande) av det övre ögonlocket är en vanlig patologi, som vanligtvis åtföljs av konstant sammandragning av frontalmuskeln på grund av patientens ofrivilliga försök att hålla det övre ögonlocket upphöjt.
Hängande övre ögonlock orsakas oftast av skador på okulomotornerven; kongenital ptos, som kan vara unilateral eller bilateral; Bernard-Horners syndrom; myotonisk dystrofi; myasteni; blefarospasm; ögonlocksödem på grund av injektion, trauma, venös stas; åldersrelaterade vävnadsförändringar.
- Ptos (partiell eller fullständig) kan vara det första tecknet på okulomotorisk nervskada (utvecklas på grund av svaghet i muskeln som lyfter det övre ögonlocket). Det kombineras vanligtvis med andra tecken på skada på det tredje paret kranialnerver (ipsilateral mydriasis, bristande pupillrespons på ljus, försämrad uppåtgående, nedåtgående och inåtgående rörelse av ögongloben).
- Vid Bernard-Horners syndrom orsakas förträngning av palpebralfissuren och ptos i övre och nedre ögonlocken av funktionell insufficiens i den glatta muskulaturen i nedre och övre ögonlocksbrosket (tarsalmusklerna). Ptos är vanligtvis partiell och ensidig. Den kombineras med mios orsakad av insufficiens i pupillvidgarens funktion (på grund av en defekt i den sympatiska innervationen). Mios är mest uttalad i mörker.
- Ptos vid myoton dystrofi (dystrofisk myotoni) är bilateral och symmetrisk. Pupillstorleken är oförändrad, deras reaktion på ljus bibehålls. Det finns andra tecken på denna sjukdom.
- Vid myasteni är ptos vanligtvis partiell, asymmetrisk och dess svårighetsgrad kan variera avsevärt under dagen. Pupillreaktionerna är inte försämrade.
- Blefarospasm (ofrivillig sammandragning av orbicularis oculi-muskeln) åtföljs av partiell eller fullständig slutning av palpebralfissuren. Mild blefarospasm kan förväxlas med ptos, men vid den förra höjs det övre ögonlocket periodiskt aktivt och det finns ingen kontraktur av frontalmuskeln.
Oregelbundna attacker av pupillvidgning och -kontraktion, som varar i flera sekunder, kallas "hippus" eller "undulation". Detta symptom kan uppstå vid metabolisk encefalopati, hjärnhinneinflammation och multipel skleros.
Unilateral mydriasis (pupillutvidgning) i kombination med ptos och pares av de yttre musklerna observeras vid skada på okulomotornerven. Pupillutvidgning är ofta det första tecknet på skada på okulomotornerven när nervstammen komprimeras av ett aneurysm och när hjärnstammen är ur led. Omvänt, vid ischemiska lesioner i det tredje paret (till exempel vid diabetes mellitus), påverkas vanligtvis inte de efferenta motorfibrerna som går till pupillen, vilket är viktigt att ta hänsyn till vid differentialdiagnos. Unilateral mydriasis som inte kombineras med ptos och pares av ögonglobens yttre muskler är inte karakteristisk för skada på okulomotornerven. Möjliga orsaker till denna sjukdom inkluderar läkemedelsinducerad paralytisk mydriasis som uppstår vid lokal användning av atropinlösning och andra M-antikolinergika (i detta fall slutar pupillen att dra ihop sig som svar på användning av en 1% lösning av pilokarpin); Adie-pupill; spastisk mydriasis orsakad av sammandragning av pupillvidgaren när de sympatiska strukturerna som innerverar den är irriterade.
En pupill, eller pupillotoni, observeras vanligtvis på ena sidan. Vanligtvis är pupillen på den drabbade sidan vidgad ( anisokori ) och dess onormalt långsamma och förlängda (myotoniska) ljusrespons och konvergens med ackommodation. Eftersom pupillen så småningom reagerar på ljus minskar anisokori gradvis under den neurologiska undersökningen. Denervationshypersensitivitet hos pupillen är typisk: efter instillation av 0,1 % pilokarpinlösning i ögat smalnar den kraftigt av till en exakt storlek.
Pupillotoni observeras vid en godartad sjukdom (Holmes-Adie syndrom), som ofta är familjär, förekommer oftare hos kvinnor i åldern 20-30 år och kan, utöver den "toniska pupillen", åtföljas av en minskning eller frånvaro av djupa reflexer från benen (mer sällan från armarna), segmental anhidros (lokal svettningsstörning) och ortostatisk arteriell hypotoni.
Vid Argyll Robertsons syndrom drar pupillen ihop sig när blicken fästs på nära håll (ackommodationsresponsen bibehålls), men reagerar inte på ljus. Argyll Robertsons syndrom är vanligtvis bilateralt, i kombination med en oregelbunden pupillform och anisokori. Under dagen har pupillerna konstanta storlekar och svarar inte på administrering av atropin och andra mydriatika. Detta syndrom observeras vid lesioner i mellanhjärnans tegmentum, till exempel vid neurosyfilis, diabetes mellitus, multipel skleros, tallkottkörteltumör, allvarligt kraniocerebralt trauma med efterföljande expansion av Sylvian-akvedukten, etc.
En smal pupill (på grund av pares av pupilldilatatorerna), i kombination med partiell ptos av övre ögonlocket (pares av muskeln i ögonlockets övre brosk), anoftalmos och nedsatt svettning på samma sida av ansiktet indikerar Bernard-Horners syndrom. Detta syndrom orsakas av nedsatt sympatisk innervation i ögat. Pupillen vidgas inte i mörker. Bernard-Horners syndrom observeras oftast vid infarkter i medulla oblongata (Wallenberg-Zakharchenkos syndrom) och pons, hjärnstamstumörer (avbrott i de centrala nedåtgående sympatiska banorna som kommer från hypotalamus); ryggmärgsskada i nivå med ciliospinalcentrum i de laterala hornen i den grå substansen i segmenten C8 Th2 ; vid fullständig tvärgående skada på ryggmärgen i nivå med dessa segment (bilateralt Bernard-Horners syndrom, i kombination med tecken på nedsatt sympatisk innervation av organ belägna under skadenivån, samt med ledningsstörningar i frivilliga rörelser och känslighet); sjukdomar i lungans och pleurans toppar (Pancoast-tumör, tuberkulos, etc.); vid skador på första thorakala spinalroten och nedre plexus brachialis; aneurysm i den inre halspulsådern; tumörer i området kring jugularforamen, sinus cavernös; tumörer eller inflammatoriska processer i orbita (avbrott i postganglionära fibrer som löper från den övre cervikala sympatiska ganglionen till ögats glatta muskulatur).
När de sympatiska fibrerna till ögongloben irriteras uppstår symtom som är "motsatsen" till Bernard-Horners symtom: pupillvidgning, vidgning av palpebralfissuren och exoftalmos (Pourfur du Petits syndrom).
Vid ensidig synförlust orsakad av avbrott i de främre delarna av synvägen (näthinna, synnerv, chiasm, synväg), försvinner den direkta reaktionen från pupillen i det blinda ögat på ljus (eftersom de afferenta fibrerna i pupillreflexen avbryts), liksom den samstämmiga reaktionen från pupillen i det andra, friska ögat på ljus. Pupillen i det blinda ögat kan dra ihop sig när pupillen i det friska ögat lyser (dvs. den samstämmiga reaktionen på ljus i det blinda ögat bibehålls). Om ficklampan flyttas från det friska till det drabbade ögat kan man därför inte observera en sammandragning, utan tvärtom en utvidgning av pupillen i det drabbade ögat (som en samstämmig reaktion på att det friska ögat upphör att lysa) - Marcus Gunns symptom.
Under undersökningen uppmärksammas även irisens färg och enhetlighet. På den sida där ögats sympatiska innervation är nedsatt är irisen ljusare (Fuchs symtom), och det finns vanligtvis andra tecken på Bernard-Horners syndrom. Hyalin degeneration av irisens pupillkant med depigmentering är möjlig hos äldre personer som en manifestation av involutionsprocessen. Axenfelds symtom kännetecknas av depigmentering av iris utan ansamling av hyalin i den, det observeras vid störningar i sympatisk innervation och metabolism. Vid hepatocerebral dystrofi avsätts koppar längs irisens ytterkant, vilket manifesteras av gulgrön eller grönbrun pigmentering (Kayser-Fleischer-ringen).


 [
[