Medicinsk expert av artikeln
Nya publikationer
Lumbalpunktion
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Lumbalpunktion (lumbalpunktion, punktering av ryggmärgens subaraknoidalum, spinalpunktion, lumbalpunktion) är införandet av en nål i ryggmärgens subaraknoidalum för diagnostiska eller terapeutiska ändamål.
Lumbalpunktion är en av de mest använda undersökningsmetoderna inom neurologi. I vissa fall (infektionssjukdomar i centrala nervsystemet, subaraknoidalblödning) baseras diagnosen helt på resultaten av lumbalpunktionen. Dess data kompletterar den kliniska bilden och bekräftar diagnosen vid polyneuropatier, multipel skleros och neuroleukemi. Det bör noteras att den utbredda användningen av neuroavbildningstekniker har kraftigt minskat antalet diagnostiska lumbalpunktioner. Punktion kan ibland användas för terapeutiska ändamål för intratekal administrering av antibiotika och kemoterapeutiska läkemedel, samt för att minska det intrakraniella trycket vid benign intrakraniell hypertoni och normotensiv hydrocefalus.
Den totala volymen cerebrospinalvätska hos vuxna är cirka 120 ml. När man talar om att extrahera små volymer (från 10 till 20 ml) för diagnostiska ändamål bör man komma ihåg att den dagliga sekretionsvolymen är 500 ml. Således sker en fullständig förnyelse av cerebrospinalvätska 5 gånger om dagen.
Indikationer för förfarandet
Lumbalpunktion utförs för diagnostiska eller terapeutiska ändamål.
- För diagnostiska ändamål utförs en punktering för att undersöka cerebrospinalvätskan. Vid analys av cerebrospinalvätskan bestäms dess färg, transparens och cellsammansättning. Det är möjligt att studera cerebrospinalvätskans biokemiska sammansättning, utföra mikrobiologiska tester, inklusive dess insättning på speciella medier. Under en lumbalpunktion mäts cerebrospinalvätskans tryck och öppenheten i ryggmärgens subaraknoidala utrymme undersöks med hjälp av kompressionstester.
- För terapeutiska ändamål utförs lumbalpunktion för att avlägsna cerebrospinalvätska och normalisera cerebrospinalvätskans cirkulation, kontrollera tillstånd i samband med kommunicerande hydrocefalus, samt för att desinficera cerebrospinalvätska vid hjärnhinneinflammation av olika etiologier och administrera läkemedel (antibiotika, antiseptika, cytostatika).
Det finns absoluta och relativa indikationer för lumbalpunktion.
- Absoluta indikationer: misstänkt CNS-infektion ( hjärnhinneinflammation, encefalit, ventrikulit), onkologiska lesioner i hjärnans och ryggmärgens membran, normotensiv hydrocefalus; diagnos av läckage av cerebrospinalvätska och detektion av cerebrospinalvätskefistlar genom att införa färgämnen, fluorescerande och radiopaka substanser i subaraknoidalrummet; diagnos av subaraknoidal blödning när datortomografi inte är möjlig.
- Relativa indikationer: feber av okänd ursprung hos barn under 2 år, septisk vaskulär emboli, demyeliniserande processer, inflammatoriska polyneuropatier, paraneoplastiska syndrom, systemisk lupus erythematosus, etc.
Teknik lumbalpunktion
Lumbalpunktion kan utföras med patienten liggande eller sittande. Den senare positionen används sällan idag. Vanligtvis utförs punktionen med patienten liggande på sidan med huvudet lutat framåt och benen böjda i höft- och knäleden. Ryggmärgsköten hos en frisk vuxen är vanligtvis belägen mellan de mellersta delarna av L1- och L2 kotorna. Durasäcken slutar vanligtvis vid S2 - nivån. Linjen som förbinder höftkammarna skärL4 -tappskottet eller utrymmet mellan L4-tappskotten och L5 -tappskotten (Jacobis linje).
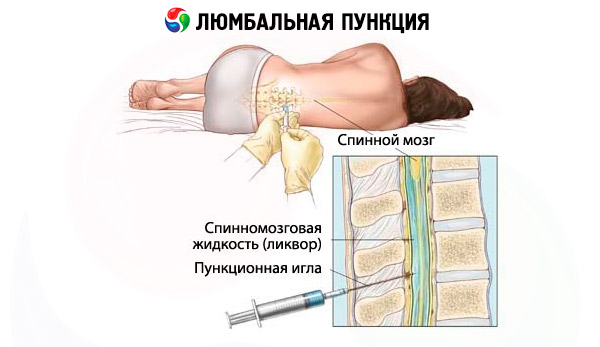
Hos vuxna utförs lumbalpunktion vanligtvis i L3-L4-utrymmet ; hos barn bör proceduren utföras genom L4-L5-utrymmet . Huden i punkteringsområdet behandlas med en antiseptisk lösning, följt av lokalbedövning genom att administrera ett bedövningsmedel intradermalt, subkutant och längs punkteringen. En speciell nål med en dorn används för att punktera subaraknoidalrummet i det sagittala planet parallellt med de spinala processerna ( i en liten vinkel). Nålens avfasning bör vara orienterad parallellt med kroppens långa axel. En benobstruktion uppstår vanligtvis vid avvikelse från mittlinjen. Ofta, när nålen passerar genom de gula ligamenten och dura mater, noteras en känsla av bristning. I avsaknad av ett sådant landmärke kan nålens position kontrolleras genom att cerebrospinalvätska förekommer i nålpaviljongen; för detta måste dornen tas bort regelbundet. Om typisk radikulär smärta uppstår under nålinsättningen ska proceduren avbrytas omedelbart, nålen tas ut tillräckligt långt och punkteringen utföras med nålen lätt lutad mot det kontralaterala benet. Om nålen vilar mot kotkroppen ska den dras upp 0,5–1 cm. Ibland kan nålens lumen täcka ryggmärgsroten, i vilket fall en lätt rotation av nålen runt sin axel och uppdragning med 2–3 mm kan hjälpa. Ibland, även om nålen går in i durasäcken, är det inte möjligt att få ut cerebrospinalvätska på grund av allvarlig hypotoni av cerebrospinalvätska. I detta fall hjälper det att höja huvudänden, patienten kan uppmanas att hosta och kompressionstester kan användas. Vid flera punkteringar (särskilt efter kemoterapi ) utvecklas en grov adhesiv process vid punkteringsstället. Om det, trots att alla regler följts, inte är möjligt att uppnå uppkomsten av cerebrospinalvätska, rekommenderas ett försök att utföra en punktering på en annan nivå. Sällsynta orsaker till omöjligheten att utföra en lumbalpunktion inkluderar en tumör i ryggradskanalen och en avancerad purulent process.
Mätning av cerebrospinalvätsketryck och kompressionstester
Omedelbart efter att cerebrospinalvätskan har kommit ut i nålpaviljongen är det möjligt att mäta trycket i subaraknoidalrummet genom att ansluta ett plaströr eller ett speciellt system till nålen. Patienten ska vara så avslappnad som möjligt under tryckmätningen. Normalt vätsketryck i sittande ställning är 300 mm H2O, liggande - 100-200 mm H2O. Indirekt kan trycknivån uppskattas genom hastigheten på cerebrospinalvätskans utflöde (60 droppar per minut motsvarar konventionellt normalt tryck). Trycket ökar vid inflammatoriska processer i hjärnhinnorna och vaskulära plexus, nedsatt vätskeutflöde på grund av ökat tryck i vensystemet (venös trängsel). Liquorodynamiska tester används för att bestämma subaraknoidalrummets öppenhet.
- Queckenstedts test. Efter att det initiala trycket i cerebrospinalvätskan har bestämts komprimeras halsvenerna i högst 10 sekunder. I detta fall ökar trycket normalt med i genomsnitt 10–20 cm H2O och återgår till det normala 10 sekunder efter att kompressionen har upphört.
- Under Stukey-testet pressas buken med en knytnäve mot navelområdet i 10 sekunder, vilket skapar en trängsel i vena cava inferior, där blodet flödar från ryggmärgens bröstkorg och lumbosakralområde samt epiduralvenerna. Normalt sett ökar trycket också, men långsammare och inte lika markant som under Queckenstedt-testet.
Blod i cerebrospinalvätskan
Blod i cerebrospinalvätskan är det mest typiska för subaraknoidalblödning. I vissa fall kan ett kärl skadas under lumbalpunktion, och en blandning av "resande blod" uppstår i cerebrospinalvätskan. Vid intensiv blödning och om det är omöjligt att få cerebrospinalvätska är det nödvändigt att ändra riktningen eller punktera en annan nivå. Vid uttagning av cerebrospinalvätska med blod bör differentialdiagnostik utföras mellan subaraknoidalblödning och en blandning av "resande blod". För detta ändamål samlas cerebrospinalvätskan i tre provrör. Vid subaraknoidalblödning är cerebrospinalvätskan i alla tre provrören nästan lika färgad. Vid traumatisk punktion kommer cerebrospinalvätskan från det första till det tredje provröret gradvis att klarna. En annan metod är att utvärdera supernatantens färg: gul cerebrospinalvätska (xantokrom) är ett tillförlitligt tecken på blödning. Xantokromi uppträder inom 2–4 timmar efter subaraknoidalblödning (resultat av hemoglobinnedbrytning från trasiga röda blodkroppar). En liten subaraknoidalblödning kan vara svår att visuellt skilja från inflammatoriska förändringar, i vilket fall man bör vänta på laboratorieresultat. I sällsynta fall kan xantokromi vara en konsekvens av hyperbilirubinemi.
Kontraindikationer till proceduren
Vid volymetrisk hjärnbildning, ocklusiv hydrocefalus, tecken på svårt hjärnödem och intrakraniell hypertoni finns det risk för axiell kilning under lumbalpunktion. Sannolikheten ökar vid användning av tjocka nålar och avlägsnande av en stor mängd cerebrospinalvätska. Under dessa förhållanden utförs lumbalpunktion endast i extrema fall, och mängden cerebrospinalvätska som avlägsnas bör vara minimal. Om symtom på kilning uppstår under punktionen (för närvarande en extremt sällsynt situation) rekommenderas akut endolumbar administrering av den erforderliga mängden vätska. Andra kontraindikationer för lumbalpunktion anses inte vara så absoluta. Dessa inkluderar infektiösa processer i lumbosakralregionen, blodkoagulationsrubbningar, intag av antikoagulantia och trombocythämmande medel (risk för epidural eller subdural blödning med sekundär kompression av ryggmärgen). Försiktighet vid utförande av lumbalpunktion (borttagning av en minimal mängd cerebrospinalvätska) är nödvändig om det finns misstanke om blödning från ett rupturerat aneurysm i hjärnkärlen (risk för upprepad ruptur) och blockad av ryggmärgens subaraknoidala utrymme (risk för uppkomst eller förvärring av neurologiskt underskott).
 [ 9 ]
[ 9 ]
Normal prestanda
För en standardstudie tas cerebrospinalvätska i tre provrör: för allmän, biokemisk och mikrobiologisk analys.
Standard klinisk analys av cerebrospinalvätska inkluderar bedömning av densitet, pH, färg och transparens hos cerebrospinalvätskan före och efter centrifugering, bedömning av total cytos (normalt högst 5 celler per 1 μl), bestämning av proteininnehåll. Beroende på laboratoriets behov och kapacitet undersöks även antalet lymfocyter, eosinofiler, neutrofiler, makrofager, förändrade celler, polyblaster, plasmaceller, araknoendotelceller, epidermala celler, granulära kulor och tumörceller.
Cerebrospinalvätskans relativa densitet är normalt 1,005-1,008, den ökar vid inflammatoriska processer och minskar vid överskottsvätska. Normalt är pH 7,35-7,8, den minskar vid hjärnhinneinflammation, encefalit, förlamning, ökad förlamning (före behandling), hjärnsyfilis, epilepsi och kronisk alkoholism.
Gul färg på cerebrospinalvätskan är möjlig vid högt proteininnehåll, vid tidigare subaraknoidalblödning och hyperbilirubinemi. Vid melanommetastaser och gulsot kan cerebrospinalvätskan vara mörk. Signifikant neutrofil cytos är karakteristisk för bakteriell infektion, lymfocytisk - för virus- och kroniska sjukdomar. Eosinofiler är karakteristiska för parasitsjukdomar. Med 200-300 leukocyter i 1 μl blir cerebrospinalvätskan grumlig. För att differentiera leukocytos orsakad av subaraknoidalblödning är det nödvändigt att räkna leukocyter, med hänsyn till att det i blodet finns cirka 1 leukocyt per 700 erytrocyter. Proteininnehållet överstiger normalt inte 0,45 g/l och ökar vid hjärnhinneinflammation, encefalit, ryggmärgs- och hjärntumörer, olika former av hydrocefalus, subaraknoidalblödningsblockad i ryggmärgen, karcinomatos, neurosyfilis, GBS, inflammatoriska sjukdomar. Kolloidala reaktioner spelar också en betydande roll - Lange-reaktionen ("gyllene reaktion"), kolloidal mastikreaktion, Takata-Ara-reaktion, etc.
Vid biokemisk analys av cerebrospinalvätskan bedöms glukoshalten (normalt inom 2,2–3,9 mmol/l) och laktat (normalt inom 1,1–2,4 mmol/l). Bedömningen bör utföras med hänsyn till att glukoshalten i cerebrospinalvätskan beror på koncentrationen av blodglukos (40–60 % av detta värde). En minskning av glukoshalten är ett vanligt symptom på hjärnhinneinflammation av olika etiologier (vanligtvis bakteriellt ursprung, inklusive tuberkulos), en ökning av koncentrationen av glukos i cerebrospinalvätskan är möjlig vid ischemisk och hemorragisk stroke.
En minskad kloridhalt i cerebrospinalvätskan är karakteristisk för hjärnhinneinflammation, särskilt tuberkulos, neurosyfilis och brucellos, och en ökning är karakteristisk för hjärntumörer, hjärnabscesser och echinokockos.
I ett mikrobiologilaboratorium kan ett utstryk eller sediment av cerebrospinalvätska färgas beroende på patogenens misstänkta etiologi: enligt Gram - vid misstanke om bakteriell infektion, för syrafasta mikroorganismer - vid misstanke om tuberkulos, med tusch - vid misstanke om svampinfektion. Cerebrospinalvätskeodlingar utförs på speciella medier, inklusive medier som absorberar antibiotika (vid massiv antibiotikabehandling).
Det finns ett stort antal tester för att identifiera specifika sjukdomar, såsom Wasserman-reaktionen, RIF och RIBT för att utesluta neurosyfilis, tester för olika antigener för typning av tumörantigener, bestämning av antikroppar mot olika virus, etc. Under bakteriologisk undersökning är det möjligt att identifiera meningokocker, pneumokocker, Haemophilus influenzae, streptokocker, stafylokocker, listeria och Mycobacterium tuberculosis. Bakteriologiska studier av cerebrospinalvätska syftar till att identifiera patogener för olika infektioner: coccalgruppen (meningo-, pneumo-, stafylo- och streptokocker) vid hjärnhinneinflammation och hjärnabscesser, blekt treponem - vid neurosyfilis, Mycobacterium tuberculosis - vid tuberkulös hjärnhinneinflammation, toxoplasmos - vid toxoplasmos, cysticercusvesiklar - vid cysticerkos. Virologiska studier av cerebrospinalvätska syftar till att fastställa sjukdomens virala etiologi (vissa former av encefalit).
Komplikationer efter proceduren
Den totala risken för komplikationer uppskattas till 0,1–0,5 %. Möjliga komplikationer inkluderar följande.
- Axiell kilning:
- akut kilning under punktering vid intrakraniell hypertoni;
- kronisk kilbildning som en följd av upprepade lumbalpunktioner;
- Meningismus.
- Infektiösa komplikationer.
- Huvudvärken försvinner oftast när man ligger ner.
- Hemorragiska komplikationer, vanligtvis förknippade med blodkoagulationsrubbningar.
- Epidermoidcystor som ett resultat av användning av nålar av låg kvalitet eller nålar utan mandrin.
- Skador på rötterna (möjlig utveckling av ihållande smärtsyndrom).
- Skada på mellankotsskivan med bildandet av diskbråck.
Introduktion av kontrastmedel, anestetika, kemoterapeutiska medel och antibakteriella medel i subaraknoidalrummet kan orsaka en meningeal reaktion. Den kännetecknas av en ökning av cytos till 1000 celler under det första dygnet, en ökning av proteininnehållet med normalt glukosinnehåll och steril sådd. Denna reaktion går vanligtvis snabbt tillbaka, men i sällsynta fall kan den leda till araknoidit, radikulit eller myelit.
 [ 15 ]
[ 15 ]

