Medicinsk expert av artikeln
Nya publikationer
Idiopatisk pulmonell hemosideros.
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Idiopatisk pulmonell hemosideros är en lungsjukdom som kännetecknas av upprepade blödningar i alveolerna och ett vågliknande återkommande förlopp, hypokrom anemi och ett vågliknande återkommande förlopp.
Sjukdomens etiologi och patogenes har inte studerats tillräckligt. Det antas att det finns en medfödd brist på de elastiska fibrerna i små och medelstora lungkärl, vilket leder till deras expansion, blodstasis och penetration av erytrocyter genom kärlväggen. De flesta forskare anser att pulmonell hemosideros är en immunallergisk sjukdom. Som svar på ett sensibiliserande ämne bildas autoantikroppar, en antigen-antikroppsreaktion utvecklas, vars chockorgan är lungorna, vilket leder till kapillär expansion, stasis och diapedes av erytrocyter i lungvävnaden med avsättning av hemosiderin i den.
Orsaker idiopatisk pulmonell hemosideros.
Orsaken är okänd. Det antas att det finns en medfödd brist på elastiska fibrer i lungcirkulationens kärl, främst mikrocirkulationsbädden, vilket leder till utvidgning av lungkapillärerna, en uttalad nedgång i blodflödet, diapedes av erytrocyter i alveolerna, lungparenkym med efterföljande avsättning av hemosiderin i det. Det finns en synpunkt på den möjliga rollen av en medfödd anomali av vaskulära anastomoser mellan bronkialartärerna och lungvenerna.
På senare tid har dock teorin om immunkomplexens ursprung i sjukdomen blivit mest utbredd. Det är möjligt att antikroppar bildas mot komponenter i lungkärlväggen med efterföljande bildning av antigen-antikroppskomplex främst i lungans mikrocirkulationsbädd, vilket leder till nekros av kärlväggen med blödningar i lungans alveoler och parenkym. Den stora rollen av immunlymfocyternas cytotoxiska effekt på kärlväggen utesluts inte heller.
Följande geomorfologiska förändringar är karakteristiska för idiopatisk pulmonell hemosideros:
- fyllning av alveolerna med röda blodkroppar;
- detektion i alveoler, alveolära kanaler och respiratoriska bronkioler, såväl som i den interstitiella vävnaden hos ett stort antal alveolära makrofager fyllda med hemosiderinpartiklar;
- förtjockning av alveolerna och de interalveolära septa;
- utveckling av diffus pneumoskleros och degenerativa förändringar i lungans elastiska vävnad allt eftersom sjukdomen fortskrider;
- störning av strukturen hos basalmembranet i kapillärerna i den interalveolära septa (enligt elektronmikroskopiska studier)
Symtom idiopatisk pulmonell hemosideros.
Idiopatisk pulmonell hemosideros kan vara akut eller kronisk med upprepade exacerbationer. Akut förlopp är typiskt främst för barn.
Klagomål från patienter under akut eller förvärrad sjukdom är ganska typiska. Patienterna besväras av hosta med blodig upphostning. Hemoptys är ett av sjukdomens huvudsymptom och kan uttryckas avsevärt (lungblödning). Fall utan hemoptys är mycket sällsynta. Dessutom klagar patienter över andnöd (särskilt under belastning), yrsel, tinnitus och flimrande flugor framför ögonen. Dessa besvär orsakas huvudsakligen av utveckling av anemi på grund av långvarig hemoptys. Utvecklingen av diffus pneumoskleros under sjukdomens progressiva förlopp är också viktig för uppkomsten av andnöd. Många patienter har smärtor i bröstet, lederna, buken, kroppstemperaturen stiger och betydande viktminskning är möjlig.
När remission inträffar förbättras patienternas hälsa avsevärt och de kan ha helt obetydliga klagomål eller så kan deras klagomål vara obetydliga. Remissionens varaktighet varierar, men efter varje exacerbation minskar den som regel.
Var gör det ont?
Vad stör dig?
Diagnostik idiopatisk pulmonell hemosideros.
Vid undersökning av patienter uppmärksammas blekhet i huden och synliga slemhinnor, ikterisk senhinna och cyanos. Svårighetsgraden av blekhet beror på graden av anemi och cyanos på graden av andningssvikt. Perkussion av lungorna visar ett slöt perkussionsljud (främst i de nedre delarna av lungorna). Vid omfattande blödningar i lungvävnaden är slöheten i perkussionsljudet mycket mer uttalad och bronkial andning kan höras ovanför den slöa ljudzonen. Ofta diagnostiseras sådana patienter, särskilt vid akut eller svår exacerbation av sjukdomen, med bilateral lunginflammation. Auskultation av lungorna avslöjar ett viktigt tecken på idiopatisk pulmonell hemosideros - utbredd krepitation; fuktig, finbubblig och torr väsande andning kan höras. Med utvecklingen av bronkospastiskt syndrom ökar antalet torra väsande ljud (visselpipor och surrande) kraftigt. Under auskultation av hjärtat uppmärksammas dämpade toner; Vid utveckling av kronisk pulmonell hjärtsjukdom bestäms accenten av den andra tonen på lungartären; vid dekompenserad pulmonell hjärtsjukdom förstoras levern. Hos 1/3 av patienterna observeras leverförstoring även i frånvaro av dekompenserad pulmonell hjärtsjukdom. Mjälten kan förstoras.
Idiopatisk pulmonell hemosideros kan kompliceras av svår infarktpneumoni (den kan vara omfattande och åtföljas av svår andningssvikt), återkommande pneumothorax och svår blödning. Dessa komplikationer kan orsaka dödsfall.
Laboratoriedata
- Allmän blodanalys - hypokrom anemi är typisk. Det manifesteras av en minskning av hemoglobinnivån, antalet erytrocyter, färgindex, anisocytos, poikilocytos. Anemi kan uttryckas signifikant. Retikulocytos observeras också.
Vid svår exacerbation av pulmonell hemosideros, såväl som vid utveckling av infarktpneumoni, uppstår svår leukocytos, leukocytformeln förskjuts åt vänster och ESR ökar. Eosinofili förekommer hos 10-15% av patienterna.
- Allmän urinanalys - inga signifikanta förändringar, men ibland detekteras protein och erytrocyter.
- Biokemiskt blodprov - innehållet av bilirubin, alaninaminotransferas, alfa2- och gammaglobuliner ökar, järnhalten minskar, blodserumets totala järnbindningskapacitet ökar.
- Immunologiska studier - inga signifikanta förändringar upptäcks. Hos vissa patienter kan det finnas en minskning av antalet T-lymfocyter, en ökning av immunglobuliner och uppkomsten av cirkulerande immunkomplex.
- Sputumanalys. Erytrocyter och siderofager detekteras - alveolära makrofager laddade med hemosiderin. Sputumanalys bör utföras ofta, eftersom en enskild studie kan vara otillräcklig.
- Studie av bronksköljvätska - siderofager finns i bronksköljvatten.
- Benmärgspunktionsanalys - myelogram kännetecknas av en minskning av antalet sideroblaster - röda benmärgsceller som innehåller järnklumpar. Ett tecken på ökad erytropoes kan detekteras - en ökning av antalet normoblaster (troligen som en manifestation av en kompensatorisk reaktion på utvecklingen av anemi).
 [ 20 ]
[ 20 ]
Instrumentell forskning
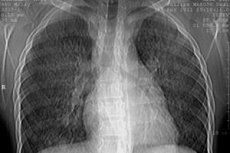
Röntgenundersökning av lungorna. Röntgenundersökning kan identifiera följande stadier av sjukdomen:
- Steg I - minskad transparens i lungvävnaden (slöjliknande mörkning av båda lungorna), vilket orsakas av diffusa små blödningar i lungvävnaden;
- Stadium II - manifesterar sig i närvaro av flera små runda fokus från 1-2 mm till 1-2 cm i diameter, diffust spridda över alla lungfält. Dessa fokus försvinner gradvis inom 1-3 veckor. Uppkomsten av nya fokus sammanfaller med sjukdomens exacerbationsfas;
- Stadium III - kännetecknas av uppkomsten av omfattande intensiv mörkfärgning, vilket starkt påminner om infiltrativ mörkfärgning vid lunginflammation. Uppkomsten av en sådan intensiv mörkfärgning beror på utvecklingen av ödem och inflammation runt blödningsställena. Ett karakteristiskt drag för detta stadium, liksom det andra, är det ganska snabba försvinnandet och återkomsten av infiltrat i andra områden i lungorna där blödningen inträffade;
- Steg IV - intensiv interstitiell fibros detekteras, vilket utvecklas som ett resultat av upprepade blödningar och organisationen av fibrin i alveolerna.
De indikerade radiologiska förändringarna är vanligtvis bilaterala och extremt sällsynta när de är unilaterala.
Förstoring av de intratorakala lymfkörtlarna är ovanligt, men kan observeras hos 10% av patienterna.
Med utvecklingen av kronisk pulmonell hypertension upptäcks en utbuktning av lungartärkonen och en förstoring av hjärtats högra delar. Med utvecklingen av pneumothorax bestäms en partiell eller fullständig kollaps av lungan.
Perfusionsscintigrafi i lungorna. Idiopatisk hemosideros kännetecknas av allvarliga bilaterala störningar i blodflödet i lungorna.
Studie av lungornas ventilationskapacitet. Allt eftersom sjukdomen fortskrider utvecklas restriktiv andningssvikt, kännetecknad av en minskning av VC. Ganska ofta bestäms en kränkning av bronkial öppenhet, vilket framgår av en minskning av FEV1, Tiffno-index och indikatorer för toppflödesmätning.
EKG. Progressiv anemi leder till utveckling av myokarddystrofi, vilket orsakar en minskning av T-vågens amplitud i många avledningar, främst i vänstra bröstkorgens avledningar. Vid signifikant uttalad myokarddystrofi är en minskning av ST-intervallet nedåt från isolationslinjen möjlig, uppkomsten av olika typer av arytmi (oftast ventrikulär extrasystoli). Med utvecklingen av kronisk pulmonell hypertension uppträder tecken på myokardhypertrofi i höger förmak och höger kammare.
Blodgasanalys. Med utvecklingen av svår andningssvikt uppstår svår arteriell hypoxemi.
Histologisk undersökning av lungvävnadsbiopsi. Lungvävnadsbiopsi (transbronkiell, öppen lungbiopsi) utförs i mycket begränsad omfattning, endast när det är absolut omöjligt att diagnostisera sjukdomen. En sådan maximal inskränkning av indikationerna för lungbiopsi är förknippad med en ökad risk för blödning.
Histologisk undersökning av lungvävnadsbiopsier avslöjar ett stort antal hemosiderofager i alveolerna, samt uttalade tecken på interstitiell vävnadsfibros.
Ultraljudsundersökning av bukorganen. Vid långvarig sjukdom upptäcks ofta förstoring av lever och mjälte.
Diagnostiska kriterier för idiopatisk pulmonell hemosideros
De viktigaste diagnostiska kriterierna för idiopatisk pulmonell hemosideros kan betraktas som följande:
- upprepad och långvarig hemoptys som existerar;
- andnöd, som stadigt fortskrider allt eftersom sjukdomens varaktighet ökar;
- fint bubblande diffusa auskultatoriska manifestationer, väsande andning;
- en karakteristisk radiologisk bild är det plötsliga uppträdandet av flera fokalskuggor i alla lungfält och deras ganska snabba spontana försvinnande (inom 1-3 veckor), utvecklingen av interstitiell fibros;
- detektion av siderofager i sputum - alveolära makrofager laddade med hemosiderin;
- hypokrom anemi, minskat järninnehåll i blodet;
- detektion av siderofager och interstitiell fibros i lungvävnadsbiopsier;
- negativa tuberkulintest.
Screeningprogram för idiopatisk pulmonell hemosideros
- Allmänna blod- och urinprover.
- Biokemiskt blodprov: innehåll av totalt protein och proteinfraktioner, bilirubin, aminotransferaser, seromukoid, fibrin, haptoglobin, järn.
- Immunologiska studier: innehåll av B- och T-lymfocyter, subpopulationer av T-lymfocyter, immunglobuliner, cirkulerande immunkomplex.
- Sputumundersökning: cytologisk analys, bestämning av Mycobacterium tuberculosis, atypiska celler, siderofager.
- Röntgenundersökning av lungorna.
- EKG.
- Studie av yttre andningsfunktion - spirografi.
- Ultraljudsundersökning av hjärta, lever, mjälte, njurar.
- Studie av bronkial lavagevätska: cytologisk analys, bestämning av siderofager.
- Lungbiopsi.
Exempel på formulering av diagnosen idiopatisk pulmonell hemosideros
Idiopatisk pulmonell hemosideros, akut fas, stadium II radiografisk, stadium II andningssvikt. Kronisk järnbristanemi av måttlig svårighetsgrad.
Vad behöver man undersöka?
Vilka tester behövs?
Differentiell diagnos
Differentielldiagnostiska skillnader mellan idiopatisk pulmonell hemosideros och hematogen disseminerad tuberkulos
Skyltar |
Idiopatisk pulmonell hemosideros |
Hematogen disseminerad lungtuberkulos |
Hemoptysens intensitet |
Oftast observeras blodstrimmor i sputumet, ibland intensivt blodfärgat sputum, allvarlig lungblödning i sällsynta fall. |
Blodstrimmor i sputum, mycket ofta "blodig spottning", "blodiga blodproppar", mycket ofta - allvarlig lungblödning |
Allmän sputumanalys |
Röda blodkroppar och ett stort antal siderofager finns - alveolära makrofager fyllda med hemosiderin |
Många erytrocyter finns, siderofager är inte typiska och är mycket sällsynta. |
| Mycobacterium tuberculosis i slem | Inte upptäckt | Upptäcks |
Dynamik hos fokala lesioner i lungorna under röntgenundersökning |
Spontan omvänd utveckling är karakteristisk |
Det finns ingen spontan omvänd utveckling |
Utseendet av karies i lungorna |
Inte typiskt |
Typisk |
Undersökning av lungvävnadsbiopsi |
Detektion av ett stort antal siderofager och interstitiell fibros |
Siderofager detekteras inte |
En effektiv behandlingsmetod |
Glukokortikoidbehandling |
Antituberkulosbehandling |
Differentialdiagnos av idiopatisk pulmonell hemosideros
- Hematogen disseminerad lungtuberkulos
De huvudsakliga manifestationerna av hematogen disseminerad lungtuberkulos beskrivs i artikeln " Lunginflammation ". Det bör betonas att det finns stora differentialdiagnostiska svårigheter på grund av de gemensamma symptomen hos de två sjukdomarna. Hemoptys, dyspné, svaghet, viktminskning, fina bubbliga raller, krepitation, disseminerade fokala förändringar i lungorna under röntgenundersökning observeras både vid diopatisk hemosideros och vid hematogen disseminerad lungtuberkulos.
Hemoptys, anemi, ökande svaghet och viktminskning tvingar oss att skilja idiopatisk pulmonell hemosideros från lungcancer. De grundläggande principerna för diagnostik av lungcancer beskrivs i artikeln " Lunginflammation ". Följande tecken bör också beaktas:
- vid cancer finns erytrocyter och cancerösa (atypiska) celler i sputum; vid idiopatisk pulmonell hemosideros finns erytrocyter och siderofager;
- Vid lungcancer sker aldrig en spontan reversering av radiologiska tecken på sjukdomen; vid pulmonell hemosideros försvinner fokala skuggor spontant med insättandet av remission;
- Vid central lungcancer uppvisas expansion och suddig kontur av lungroten; vid idiopatisk hemosideros är expansion av lungrötterna inte typisk.
- Kongestiv pulmonell hemosideros
Pulmonell hemosideros kan utvecklas som ett resultat av cirkulationssvikt, vilket uppstår med trängsel i lungcirkulationen. I detta fall kan även hemoptys förekomma, och krepitation och fina bubblor detekteras vid auskultation av lungorna, och siderofager kan detekteras i sputum. Kongestiv pulmonell hemosideros diagnostiseras helt enkelt baserat på den kliniska bilden av den underliggande hjärtsjukdomen som lett till trängsel i lungorna (hjärtfel, dotationskardiomyopati, kardioskleros, etc.) och radiografiska tecken på trängsel i lungcirkulationen. Det finns vanligtvis inget behov av en lungbiopsi.
- Lunginflammation
Hemoptys, liksom mörkfärgning i lungorna i form av fokal infiltration under radiologisk undersökning, gör det nödvändigt att differentiera idiopatisk pulmonell hemosideros från lunginflammation, inklusive lobär lunginflammation.
- Goodpastures syndrom
Förekomsten av hemoptys, dyspné, anemi och liknande auskultatoriska manifestationer gör differentialdiagnostik av pulmonell vdiopatisk hemosideros och Goodpastures syndrom nödvändig. Detta presenteras i artikeln " Goodpastures syndrom ".
Behandling idiopatisk pulmonell hemosideros.
Behandlingen utförs enligt följande.
Glukokortikoidläkemedel förskrivs. De hämmar autoimmuna reaktioner och minskar kärlpermeabiliteten. Prednisolon används vanligtvis i en daglig dos på 30-50 mg. Efter att tillståndet förbättrats minskas dosen prednisolon gradvis (under 3-4 månader) till en underhållsdos (5-7,5 mg per dag), som tas i flera månader.
Det finns en metod för kombinerad behandling med massiv plasmaferes i kombination med cytostatika. Med hjälp av plasmaferes avlägsnas de producerade antikropparna från plasman, och cytostatika minskar produktionen av nya antikroppar. Vanligtvis används azatioprin och klorofosfan. Det senare ordineras med 400 mg varannan dag, behandlingsförloppet är 8-10 g.
Kombinerad behandling med prednisolon, järnpreparat i kombination med antikoagulantia och trombocythämmande medel (heparin, curantil, trental) är effektiv.
På grund av utvecklingen av järnbristanemi bör patienter regelbundet ta järnhaltiga läkemedel - ferroplex, tardiferon, conferon, etc.
Vid utveckling av kronisk pulmonell hjärtsjukdom utförs behandling som syftar till att minska pulmonell hypertension.

