Medicinsk expert av artikeln
Nya publikationer
Gastroesofageal refluxsjukdom och graviditet
Senast recenserade: 12.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Gastroesofageal refluxsjukdom (GERD) är en kronisk återkommande sjukdom orsakad av en störning i den motoriska evakueringsfunktionen hos organen i den gastroesofageala zonen och kännetecknas av spontan eller regelbundet återkommande reflux av mag- eller tolvfingertarminnhåll i matstrupen, vilket leder till skador på den distala matstrupen med utveckling av erosiv-ulcerösa, katarrala och/eller funktionella störningar.
Epidemiologi
Halsbränna, det huvudsakliga symptomet på gastroesofageal refluxsjukdom, förekommer hos cirka 50 % av gravida kvinnor och uppgår till 80 % enligt vissa studier. [ 1 ] Cirka 25 % av gravida kvinnor upplever halsbränna dagligen. [ 2 ] Halsbränna är ett så vanligt problem för gravida kvinnor att både patienterna själva och många förlossningsläkare anser att det är en normal manifestation av graviditeten som inte kräver särskild uppmärksamhet.
Ungefär 17 % av gravida kvinnor upplever halsbränna och uppstötningar samtidigt.[ 3 ] Nyligen har förekomsten av refluxsymtom under tredje trimestern rapporterats vara cirka 25 %, med halsbränna som stadigt ökar under hela graviditeten.[ 4 ],[ 5 ]
BMI före graviditeten, viktökning under den senaste graviditeten eller etnicitet påverkar inte symtomets förekomstfrekvens och svårighetsgrad. Utveckling av halsbränna under den första graviditeten ökar risken för återfall i efterföljande graviditeter.
Halsbränna är ofta en följd av en förvärring av tidigare befintlig refluxesofagit. Vår erfarenhet visar att av 55 gravida kvinnor med refluxesofagit bekräftad endoskopiskt, utvecklade endast 10 (18,2 %) sjukdomen för första gången i sitt liv under graviditeten. En annan synvinkel är att de flesta kvinnor börjar klaga på halsbränna först när det faktiskt försämrar deras livskvalitet och orsakar betydande ångest, det vill säga mycket senare än det faktiskt visar sig.
Orsaker GERD under graviditet
GERD under graviditet orsakas sannolikt av minskat tryck i den nedre esofagussfinktern på grund av ökade nivåer av östrogen och progesteron hos modern under graviditeten. Hormonella förändringar under graviditeten kan också minska magmotiliteten, vilket leder till ökad magtömningstid och en ökad risk för GERD.
Patogenes
Förekomsten av GERD under graviditet är multifaktoriell och involverar både hormonella och mekaniska faktorer. Det är ofta resultatet av en progressiv minskning av trycket i den nedre esofagussfinktern på grund av en gradvis ökning av cirkulerande östrogen och progesteron.[ 8 ] Det lägsta trycket i den nedre esofagussfinktern inträffar vid 36 veckors graviditet.[ 9 ] Andra faktorer som också kan spela en roll vid GERD inkluderar ökat intragastriskt tryck på grund av en förstorad livmoder och förändringar i gastrointestinal motilitet på grund av ineffektiv esofagusmotilitet med förlängda tömningstider.[ 10 ]
Symtom GERD under graviditet
Symtomen på gastroesofageal refluxsjukdom under graviditeten är nästan desamma som de utanför den. Huvudsymtomet är halsbränna, som vanligtvis utvecklas efter att ha ätit, särskilt efter att ha ätit stora, feta, stekta och kryddiga livsmedel, vilket manifesteras av en brännande känsla i bröstet och/eller uppstötningar. [ 11 ] Vissa kvinnor föredrar att äta en gång om dagen för att undvika halsbränna, vilket kan leda till betydande viktminskning. Halsbränna varar från några minuter till timmar, upprepas många gånger om dagen och intensifieras i horisontellt läge, när man vrider sig från ena sidan till den andra. Vissa gravida kvinnor uppmärksammar att halsbränna besvärar mer på vänster sida. Dessutom framkallar man dess uppkomst om man böjer kroppen framåt, till exempel för att ta på sig eller knäppa skor ("snöresymtomet").
I vissa fall, för att lindra halsbränna som uppstår på natten under sömnen, tvingas patienten gå upp, gå runt i rummet en stund och dricka lite vatten. Vissa kvinnor måste sova sittande i en stol. Känslan av halsbränna åtföljs av en smärtsam känsla av melankoli och nedstämdhet. Mot bakgrund av långvarig halsbränna kan smärta bakom bröstbenet, odynofagi och rapningar uppstå. Ofta strålar smärtan ut till bakhuvudet, det interscapulara utrymmet och intensifieras under eller omedelbart efter måltid. Ibland upplever patienter med halsbränna ökad salivproduktion.
Således bör den primära diagnosen av gastroesofageal refluxsjukdom under graviditeten baseras på sjukdomens kliniska manifestationer, eftersom känsligheten och specificiteten hos ett sådant symptom som halsbränna, som uppträder efter att ha ätit eller när patienten ligger på rygg, når 90%.
Fysisk undersökning kan visa måttlig ömhet vid palpation i den epigastriska regionen.
Förvärring av GERD (gastroesofageal refluxsjukdom) och refluxesofagit observeras oftare under andra halvan av graviditeten. Under första trimestern utlöses halsbränna och förvärring av GERD ofta av tidig toxicos - kräkningar hos gravida kvinnor. Om kräkningar uppstår i slutet av graviditetsperioden (de sista 6-7 veckorna) bör detta symptom därför inte ignoreras, eftersom kräkningar kan vara ett tecken på ett bråck i esofagusöppningen eller diafragman eller på att komplikationer utvecklas.
Vad stör dig?
Formulär
År 2002, vid världskongressen för gastroenterologer i Los Angeles, antogs en ny klinisk klassificering av gastroesofageal refluxsjukdom, enligt vilken följande skiljer sig åt:
- icke-erosiv (eller endoskopiskt negativ) form av sjukdomen (NERD), dvs. GERD utan tecken på esofagit; denna definition gäller fall där en patient med manifestationer av sjukdomen, främst halsbränna, som uppfyller de kliniska kriterierna för gastroesofageal refluxsjukdom, inte hade skador på esofagusslemhinnan;
- erosiv-ulcerös (eller endoskopiskt positiv) form av sjukdomen, inklusive komplikationer i form av sår och esofagusstrikturer;
- Barretts esofagus (metaplasi av stratifierat skivepitel till kolumnärt epitel i den distala esofagus som en följd av gastroesofageal refluxsjukdom. Isoleringen av denna form av sjukdomen beror på att denna form av metaplasi anses vara ett precanceröst tillstånd. Hittills finns inga fall av sjukdomen hos gravida kvinnor beskrivna i litteraturen).
Komplikationer och konsekvenser
Komplikationer av GERD under graviditet, inklusive sårbildning, blödning och esofagusstriktur, är sällsynta, kanske för att esofagit varar relativt kort hos gravida kvinnor.
Diagnostik GERD under graviditet
Diagnosen GERD under graviditet ställs på grundval av besvär, anamnesdata och resultaten av instrumentell undersökning.
Röntgenundersökning används inte hos gravida kvinnor på grund av den möjliga skadliga effekten på fostret; pH-metri kan användas, men behovet av dess användning är tveksamt.
Esofagogastroduodenoskopi
Esofagogastroduodenoskopi (EGDS) är den metod som valts för att diagnostisera GERD (gastroesofageal refluxsjukdom), särskilt dess komplikationer. Även om metoden är betungande för modern, placerar dess säkerhet för fostret, höga informationsinnehåll, möjligheten till korrekt diagnos och differentialdiagnos av sjukdomar den på första plats bland instrumentella metoder för att diagnostisera patologi i övre matsmältningskanalen hos gravida kvinnor. Efter att ha börjat använda endoskopi i akuta situationer kom vi till slutsatsen om behovet av att använda den vid rutinundersökning av gravida kvinnor med lämpliga indikationer.
Indikationer för EGDS:
- akut esofagus-gastrisk blödning;
- misstänkt skada eller perforation av matstrupe, magsäck eller tolvfingertarm; misstänkt närvaro av ett främmande föremål;
- för att bekräfta eller utesluta en tumörprocess;
- akuta attacker av buksmärtor, ihållande dyspeptiska besvär i kombination med smärta i övre delen av buken med negativa resultat av ultraljudsundersökning av bukorganen;
- misstänkt svår peptisk esofagit, esofagusstriktur;
- hos gravida kvinnor med levercirros för att utesluta eller bekräfta förekomsten av åderbråck i matstrupen.
Planerad fibroendoskopi är kontraindicerad för gravida kvinnor med deformitet av cervikotorakalryggen, uttalad kyfos, skolios eller lordos; esofagusstenos vars storlek är mindre än endoskopets diameter; rigiditet i svalget; stor struma; kraftig kräkning hos gravida kvinnor; nefropati, eklampsi eller preeklampsi; placenta previa, hög myopi. Istmisk-cervikal insufficiens i kombination med hot om graviditetsavbrott kan pekas ut som en relativ kontraindikation.
En annan säker och mycket informativ instrumentell metod för att diagnostisera GERD hos gravida kvinnor är ultraljud. Ett tillförlitligt ekografiskt tecken på ett bråck är en ökning av diametern på matsmältningskanalens tvärsnitt vid nivån för diafragmans esofagusöppning med mer än 1,58 +/– 0,18 cm, och ultraljudstecken på gastroesofageal reflux är expansion av bukens matstrupe inom 9 minuter från starten av ekokontraststudien och en ökning av matstrupens diameter med mer än 0,35 +/– 0,06 cm.
Vad behöver man undersöka?
Vilka tester behövs?
Vem ska du kontakta?
Behandling GERD under graviditet
Grunden för behandling av GERD (halsbränna) är maximal förstärkning av skyddande faktorer mot reflux och försvagning av den aggressiva syra-peptiska faktorn, vilket bör inledas med att man följer rekommendationer för livsstilsförändringar och kost. [ 12 ]
Livsstil (se tabell ) och kostförändringar bör övervägas som förstahandsbehandling under graviditet, men om halsbränna är tillräckligt allvarlig bör behandlingen påbörjas efter samråd med läkare (rekommendationsnivå C). [ 13 ], [ 14 ]
En kvinna bör undvika positioner som främjar halsbränna. Om det inte finns några kontraindikationer, sov med huvudändan upphöjd (den bör höjas i en vinkel på 15°, "höga" kuddar ensamma räcker inte). [ 15 ] Det är extremt oönskat att ligga i lutande ställning under lång tid, tvingas ligga i sängen med huvudändan nedsänkt, utföra gymnastiska övningar i samband med magspänningar, bära spända bälten, korsetter. [ 16 ] Det är nödvändigt att undvika förstoppning om den utvecklas, eftersom all ansträngning leder till en ökning av det intraabdominella trycket, utsläpp av surt maginnehåll i matstrupen och uppkomsten av halsbränna.
Efter att ha ätit bör du inte ligga ner - det är bättre att sitta eller till och med stå: detta främjar snabbare evakuering av mat från magen.
Delvisa måltider (5-7 gånger om dagen) i små portioner rekommenderas; en kvinna bör undvika att äta för mycket. Det är lämpligt att inkludera alkaliskt reagerande livsmedel i kosten ("matantacida"): mjölk, grädde, gräddfil, keso, ångkokta proteinomeletter, kokt kött, fisk, fågel, smör och vegetabilisk olja, vitt bröd. Grönsaksrätter och tillbehör bör kokas eller mosas. Det är bättre att baka äpplen. Det rekommenderas inte att äta fett stekt kött, fågel, fisk, rökt mat, starka såser och kryddor, sura fruktjuicer och kompotter, grönsaker som innehåller grova fibrer (vitkål, rädisa, pepparrot, lök, vitlök), svamp, svartbröd, choklad, kolsyrade och läskande drycker, varmt te, svart kaffe. [ 17 ]
Vid lindrig halsbränna kan dessa åtgärder vara fullt tillräckliga. Vid svår halsbränna och uppkomsten av andra symtom på gastroesofageal refluxsjukdom (GERD) är det nödvändigt att diskutera alla positiva och möjliga negativa aspekter av läkemedelsbehandling med patienten.
Läkemedelsbehandling av GERD under graviditet
Olika farmakologiska interventioner finns tillgängliga för att kontrollera symtom, men de potentiella riskerna för patienten, fostret och det nyfödda barnet bör diskuteras med patienten. Den kritiska teratogena perioden under graviditeten är från dag 31 (i en 28-dagars menstruationscykel) till dag 71 från den sista menstruationen. Exponering för en potentiell teratogen före denna period resulterar vanligtvis i ett allt-eller-inget-resultat (antingen fosterdöd eller anomalifri överlevnad); därför bör alla farmakologiska medel som inte är absolut nödvändiga skjutas upp tills perioden med potentiell teratogenicitet har passerat. Därför bör den valda behandlingen för GERD under graviditet minimera de potentiella riskerna. Behandlingsalternativen bör därför följa en stegvis metod (grad C-rekommendation). [ 18 ], [ 19 ] I denna metod är det första steget livsstilsförändring. Om det inte finns något svar eller om besvärande symtom kvarstår, initieras farmakologisk behandling, med början med antacida, sedan histamin-2-receptorantagonister (H2RA) och slutligen protonpumpshämmare (PPI) (tabell).[ 20 ]
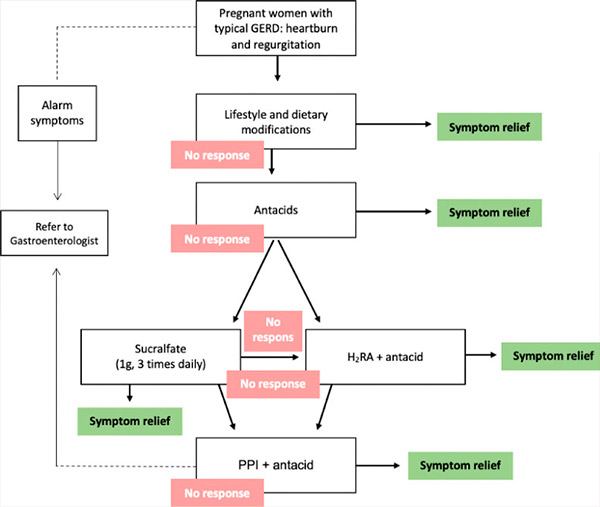
Stegvis behandling av GERD under graviditet. GERD = gastroesofageal refluxsjukdom, H2RA = histamin-2-receptorantagonist, PPI = protonpumpshämmare.
Tyvärr har de läkemedel som används för att behandla GERD (gastroesofageal refluxsjukdom) inte testats i randomiserade kontrollerade studier på gravida kvinnor. De flesta rekommendationer för deras användning baseras på fallrapporter och kohortstudier utförda av läkemedelsföretag eller på rekommendationer från amerikanska livsmedels- och läkemedelsmyndigheten FDA.
Traditionella behandlingar för GERD (gastroesofageal refluxsjukdom) inkluderar antacida, sukralfat, prokinetika, H2-histaminreceptorblockerare och protonpumpshämmare. FDA har delat in alla läkemedel som används under graviditet i fem säkerhetskategorier: A, stark, C, D och X, baserat på deras systemiska tillgänglighet och absorption, samt rapporter om medfödda missbildningar hos människor och djur.
Antacida
Antacida är en av de mest förskrivna (använda) grupperna av läkemedel för gravida kvinnor, näst efter järntillskott. Cirka 30–50 % av gravida kvinnor tar dem för att behandla halsbränna och andra refluxsymtom.
Antacida som innehåller aluminium, kalcium och magnesium har inte visat sig vara teratogena i djurstudier och rekommenderas som förstahandsbehandling för halsbränna och sura uppstötningar under graviditet.[ 21 ] Höga doser och långvarig användning av magnesiumtrisilikat har associerats med nefrolitiasis, hypotoni och andnöd hos fostret och dess användning rekommenderas inte under graviditet. Bikarbonatinnehållande antacida rekommenderas inte heller på grund av risken för metabolisk acidos och vätskeöverbelastning hos modern och fostret. Det har också förekommit fallrapporter om mjölk-alkalisyndrom hos gravida kvinnor som tar dagliga doser större än 1,4 g elementärt kalcium härlett från kalciumkarbonat.[ 22 ]
Det föredragna valet av antacida för behandling av GERD under graviditet är kalciuminnehållande antacida i vanliga terapeutiska doser, med tanke på den gynnsamma effekten av denna behandling för att förebygga hypertoni och preeklampsi (rekommendationsnivå A). [ 23 ]
En systematisk granskning visade att kalciumtillskott är effektiva för att förebygga hypertoni och preeklampsi. Konsensus rekommenderar användning av kalciumhaltiga antacida med tanke på deras begränsade biverkningar. Emellertid kan överdrivet intag av kalciumkarbonat leda till mjölk-alkalisyndrom; kalciumkarbonathaltiga antacida har sannolikt inte någon signifikant effekt på det nyfödda barnet.[ 24 ] I likhet med kalciumhaltiga antacida resulterade magnesiumsulfat i en 50-procentig minskning av risken för eklampsi och därmed en minskning av mödradödligheten i en randomiserad, placebokontrollerad studie.[ 25 ]
Användning av antacida som innehåller magnesiumbikarbonat eller trisilikat rekommenderas inte under graviditet (rekommendationsnivå C).
Bikarbonatinnehållande antacida kan orsaka vätskeöverbelastning hos foster och modern och metabolisk alkalos. Höga doser och långvarig användning av magnesiumtrisilikat har associerats med andnöd, hypotoni och nefrolitiasis hos fostret.[ 26 ]
Antacida delas vanligtvis in i absorberbara (systemiska, lösliga) och icke-absorberbara (icke-systemiska, olösliga). Absorberbara läkemedel inkluderar magnesiumoxid, kalciumkarbonat, natriumbikarbonat, det senare används ofta i vardagen för att bli av med halsbränna, men det är inte lämpligt för långvarig systematisk användning. För det första, trots bikarbonats förmåga att snabbt lindra halsbränna, är dess effekt kortvarig, och eftersom koldioxid bildas vid interaktion med magsaft, vilket har en uttalad magsaftproducerande effekt, frigörs nya delar saltsyra igen, och halsbränna återupptas snart med förnyad kraft. För det andra kan natrium som finns i läsk, absorberat i tarmen, leda till uppkomsten av ödem, vilket är extremt oönskat för gravida kvinnor.
Icke-absorberbara antacida inkluderar basisk magnesiumkarbonat, aluminiumfosfat och aluminiumhydroxid. De är mycket effektiva och har få biverkningar och kan förskrivas till gravida kvinnor utan rädsla för att utsätta modern och fostret för särskild risk. Djurstudier har visat avsaknaden av teratogena effekter hos magnesium-, aluminium- och kalciumhaltiga antacida. Idag anses de flesta av dem vara säkra och acceptabla för användning i genomsnittliga terapeutiska doser av gravida kvinnor. Dessutom finns det observationer som visar att kvinnor som tog magnesiumoxid hade graviditetskomplikationer som nefropati och eklampsi mer sällan. Det har dock noterats att magnesiumsulfat kan leda till försenad förlossning och förlossningssvaghet, samt utveckling av kramper. Därför bör magnesiumhaltiga antacida uteslutas under de sista veckorna av graviditeten.
När vi talar om antacida kan vi inte låta bli att nämna de populära läkemedlen i vårt land, vilka inkluderar de viktigaste vismutnitrat (Vikalin, Roter, Bismofalk) och kolloidalt vismutsubcitrat (De-Nol), vilka inte bara har en antacida utan också en cytoprotektiv effekt, och som inte bör användas under graviditet på grund av bristande information om vismutsalters eventuella biverkningar på fostret. Vismutpreparat klassificeras som kategori C av FDA.
Läkemedel som har en skyddande effekt på slemhinnan
Sukralfat
Hos patienter som har ihållande GERD-symtom trots användning av antacida kan sukralfat (1 g oral tablett 3 gånger dagligen) vara nästa farmakologiska alternativ (rekommendationsnivå C).[ 27 ]
Sukralfat absorberas långsamt, vilket gör det säkert att använda under graviditet och amning. Djurstudier har visat att det är säkert mot teratogena effekter vid doser som är 50 gånger högre än de som används för människor, och FDA har klassificerat det som "klass B".[ 28 ]
Endast en prospektiv studie har utvärderat resultaten av denna behandling. Fler kvinnor i sukralfatgruppen upplevde lindring av halsbränna och uppstötningar jämfört med gruppen som fick livsstilsförändringar (90 % vs. 43 %, P < 0,05).
H2-histaminreceptorblockerare
Om symtomen kvarstår med enbart antacida kan H2-blockerare kombineras med antacida (rekommendationsnivå B). H2-blockerare som ges i kombination med antacida bör övervägas som tredjehandsbehandling för GERD under graviditet.[ 29 ]
Även om H2-blockerare har använts allt mindre de senaste åren för att behandla GERD (gastroesofageal refluxsjukdom) i den allmänna befolkningen, är de den vanligast förskrivna läkemedelsklassen som används för att behandla halsbränna hos gravida kvinnor som inte har svarat på livsstilsförändringar och antacida. Alla fyra läkemedelsklasserna (cimetidin, ranitidin, famotidin och nizatidin) är FDA-graviditetsläkemedel i kategori B.
Cimetidin
Det har använts i klinisk praxis i över 25 år. Under denna tid har betydande erfarenhet samlats på sig av dess användning i olika patientgrupper, inklusive gravida kvinnor. Samtidigt är läkemedlet enligt FDA:s klassificering ganska säkert, eftersom det inte ökar risken för medfödda missbildningar. Vissa experter anser dock att det inte bör förskrivas till gravida kvinnor, eftersom cimetidin kan leda till feminisering av nyfödda pojkar.
Ranitidin
Läkemedlets effekt hos gravida kvinnor har specifikt studerats. En dubbelblind, placebokontrollerad crossover-studie [10] jämförde effekten av ranitidin taget en eller två gånger dagligen med placebo hos gravida kvinnor med GERD-symtom (gastroesofageal refluxsjukdom) som inte hade haft någon effekt på behandling med antacida. Tjugo kvinnor fick efter 20 veckors graviditet 150 mg ranitidin två gånger dagligen, eller 150 mg en gång dagligen till kvällen, eller placebo. Dosering två gånger dagligen var effektiv, och inga biverkningar eller negativa graviditetsresultat observerades. [ 30 ]
Det finns också viss statistik, inklusive material baserat på generalisering av individuella fall av ranitidinanvändning i olika skeden av graviditeten. Samtidigt registrerades inga biverkningar av läkemedlet.
Experimentella studier utförda på råttor och kaniner visade inga tecken på nedsatt fertilitet eller fostertoxicitet, inte ens när ranitidin administrerades i en dos som var 160 gånger högre än den som rekommenderas för människor.
Flera studier har ägnats åt säkerheten vid användning av ranitidin under graviditetens första trimester. En prospektiv kohortstudie som genomfördes 1996, som omfattade 178 kvinnor som tog H2-blockerare (71 % fick ranitidin, 16 % fick cimetidin, 8 % famotidin och 5 % nizatidin) och 178 kvinnor från kontrollgruppen som inte tog några läkemedel (i samma ålder, med liknande indikationer i anamnesen gällande alkoholkonsumtion och rökning), bevisade läkemedlens säkerhet. Således observerades medfödda missbildningar i 2,1 % av fallen hos patienter som tog H2-blockerare jämfört med 3 % i jämförelsegruppen.
Liknande data erhölls i den svenska medicinska styrkeregisterstudien 1998: 6 (3,8 %) fall av medfödda missbildningar registrerades bland 156 nyfödda vars mödrar tog ranitidin under graviditeten. Och de kombinerade siffrorna för Storbritannien och Italien ger en risknivå för medfödda missbildningar i samband med intag av läkemedlet lika med 1,5.
Avsaknaden av teratogena eller toxiska effekter under experimentella förhållanden och de data som erhållits i kliniken visar att ranitidin är säkert under graviditet, även under första trimestern, och det är den enda H2-blockeraren med bevisad effekt hos gravida kvinnor.
Famotidin
Det finns få studier om användning av famotidin under graviditet. Experimentella studier på råttor och kaniner indikerar inga fostertoxiska eller teratogena effekter. I den tidigare citerade Michigan Medicaide-studien hittades medfödda missbildningar hos 2 (6,1 %) av 33 nyfödda vars mödrar tog famotidin under graviditetens första trimester (jämfört med det förutspådda fallet). Antalet tillgängliga observationer är dock för litet för att dra några definitiva slutsatser.
Nizatidin
Säkerhetsdata för nizatidin under graviditet är också begränsade. Experimentella studier stöder inte förekomsten av en möjlig embryotoxisk eller fostertoxisk effekt, och den enda rapporten i litteraturen gäller ett framgångsrikt graviditetsresultat hos en kvinna som tog nizatidin från den 14:e till den 16:e graviditetsveckan. Det bör noteras att medan nizatidin ursprungligen klassificerades av FDA som kategori C, omklassificerades det nyligen till kategori B.
Prokinetik
Prokinetika (metoklopramid, domperidon, cisaprid) ger betydande symtomlindring jämförbar med användningen av H2-blockerare vid milda former av GERD (gastroesofageal refluxsjukdom), men de är betydligt mindre effektiva vid läkning av erosiva och ulcerösa lesioner i matstrupsslemhinnan. Metoklopramid klassificeras av FDA som kategori B och cisaprid som kategori C. Endast metoklopramid används av gravida kvinnor.
Metoklopramid
Metoklopramid, som är en dopaminreceptorblockerare, ökar tonusen i den nedre esofagussfinktern och minskar därigenom gastroesofageal reflux, förbättrar kinetiken och därmed självrengöringen av matstrupen, samt förbättrar magsäckens evakueringsfunktion. Hos gravida kvinnor är den huvudsakliga indikationen för dess användning illamående och kräkningar under graviditet. Experimentella studier har visat säkerheten vid dess användning under graviditet hos försöksdjur. Inga medfödda missbildningar eller toxiska lesioner hos nyfödda på grund av användning av metoklopramid har registrerats hos människor. Samtidigt registrerade en studie från Michigan Medicaide 10 fall av medfödda missbildningar (varav 8 var förväntade) (5,2 %) hos 192 nyfödda vars mödrar tog metoklopramid under första trimestern. Metoklopramid klassificeras av FDA som kategori B.
Protonpumpshämmare
Om H2-blockerare i kombination med antacida inte tillräckligt kontrollerar symtomens svårighetsgrad rekommenderas att använda protonpumpshämmare (PPI) med tillägg av antacida som akutmedicin vid genombrotts-GERD (rekommendationsnivå C). [ 31 ]
Protonpumpshämmare (PPI) är den mest effektiva läkemedelsklassen som används för att behandla både endoskopiskt negativ och positiv gastroesofageal refluxsjukdom. Även om PPI är mer effektiva än H2-blockerare vid behandling av GERD, används de inte lika ofta hos gravida kvinnor. Därför är säkerhetsdata för denna klass av terapeutiska medel under graviditet ännu mer begränsade. Den rådande uppfattningen är att PPI endast bör användas under graviditet hos patienter med endoskopiskt bekräftad svår eller komplicerad GERD som inte svarar på H2-blockerare.
Tillgängliga PPI-läkemedel inkluderar omeprazol, esomeprazol, lansoprazol, dexlansoprazol, rabeprazol och pantoprazol. Ur ett säkerhetsperspektiv klassificerar FDA omeprazol som ett klass C-läkemedel på grund av potentiell fostertoxicitet (baserat på djurstudier), medan andra PPI:er klassificeras som klass B.[ 32 ]
Omeprazol
Omeprazol klassificeras av FDA i läkemedelskategori C eftersom det vid doser till människa orsakar dosberoende embryonal/fosterdöd hos råttor och kaniner utan teratogena effekter.
Å andra sidan finns det information i litteraturen om omeprazols säkerhet.
Det finns också flera prospektiva studier som bekräftar säkerheten för protonpumpshämmare och i synnerhet omeprazol hos gravida kvinnor.
Och den generaliserade världserfarenheten gjorde det möjligt för företaget AstraZeneca att tillåta användningen av det ursprungliga läkemedlet omeprazol (Losec MAPS) under graviditet, och i instruktionerna för dess medicinska användning angavs att "resultaten av studierna visade avsaknaden av biverkningar av omeprazol på gravida kvinnors, fostrets eller det nyföddas hälsa. Losek MAPS kan användas under graviditet."
Lansoprazol
Experimentella studier utförda på dräktiga råttor och kaniner har visat att lansoprazol i doser 40 respektive 16 gånger högre än de som rekommenderas för människor inte har någon negativ effekt på fertiliteten och inte är fostertoxiskt.
Data om säkerheten vid klinisk användning av läkemedlet hos kvinnor under graviditetsperioden är begränsade. Den säkraste lösningen på problemet är att undvika att använda läkemedlet under graviditet, särskilt under första trimestern, men om det finns behov av lansoprazolbehandling eller om sådan behandling utfördes i de tidiga stadierna av graviditeten, verkar risken för fostret vara mycket liten.
Rabeprazol, pantoprazol, esomeprazol
Enligt information från tillverkarna indikerar experimentella data från råttor och kaniner att det är säkert att använda dessa läkemedel under graviditet. Det finns dock ingen information i litteraturen om användningen av dessa läkemedel hos människor, så det är bättre att undvika att använda rabeprazol, pantoprazol och esomeprazol vid behandling av GERD (gastroesofageal refluxsjukdom) hos gravida kvinnor.
Användning av rabeprazol under graviditet har inte studerats på människor; baserat på djurdata för rabeprazol och humandata för andra protonpumpshämmare (PPI) förväntas dock rabeprazol vara säkert att använda under graviditet.[ 33 ]
Förebyggande av aspirationssyndrom under förlossningen
Gravida kvinnor har en hög risk för magsyraaspiration under förlossningen, särskilt om förlossningen utförs under narkos. Mendelsons syndrom eller surhetsreglerande syndrom är den vanligaste orsaken till obstetrisk sjuklighet och dödlighet från anestesi. Det är därför det är så viktigt att förebygga denna komplikation under förlossningen. Sammanfattningsvis kan vi dra slutsatsen att ur barnets säkerhetssynpunkt är den mest motiverade metoden för att förebygga surhetsreglerande syndrom under förlossningen eller kirurgisk lösning administrering av H2-histaminreceptorblockerare, särskilt ranitidin. En hel uppsättning studier som bevisar detta faktum indikerar att vid förskrivning av läkemedlet till kvinnor i förlossning registrerades ingen negativ effekt på frekvensen och styrkan av sammandragningar, fostrets hjärtfrekvens eller Apgar-poäng. Dessutom noterades ingen negativ effekt på surhetsgraden i magsaften hos nyfödda inom 24 timmar efter födseln. För att förebygga surhetsreglerande syndrom under förlossning eller kejsarsnitt är det också acceptabelt att förskriva protonpumpshämmare (PPI), vilket framgår av slutsatserna från FDA-experter.
Slutsats
Med hänsyn till all information som presenteras i detta kapitel kan följande algoritm för behandling av GERD (gastroesofageal refluxsjukdom) hos gravida kvinnor föreslås. I lindriga fall kan det vara tillräckligt med kostrecept och att följa livsstilsrekommendationer.
Om ingen effekt uppnås bör läkemedelsbehandling påbörjas med administrering av antacida (1 terapeutisk dos 3 gånger per dag 1 timme efter måltid och den 4:e gången på kvällen) eller sukralfat (1 g 3 gånger per dag).
Om denna terapeutiska metod är ineffektiv, kan H2-histaminreceptorblockerare förskrivas (en gång dagligen på kvällen, efter middagen) efter en omfattande diskussion med patienten om problemet, inklusive säkerhetsprofilen för de rekommenderade läkemedlen. Enligt de flesta forskare är ranitidin i en dos på 150 mg/dag (en gång på kvällen, efter måltider) säkert.
PPI:er är reservläkemedel för behandling av svåra och komplicerade fall av GERD (gastroesofageal refluxsjukdom) efter preliminär EGDS. Tydligen bör man föredra originalomeprazol, som har den bästa säkerhetsprofilen av alla PPI:er. Naturligtvis är det att föredra att inte förskriva antisekretoriska läkemedel under graviditetens första trimester.
Kirurgisk behandling av GERD (gastroesofageal refluxsjukdom) utförs inte under graviditet.
Behandling av GERD under amning
Även om de viktigaste symtomen på GERD vanligtvis försvinner strax efter förlossningen, fortsätter vissa kvinnor att uppleva refluxsymtom, särskilt halsbränna, under postpartumperioden och behöver medicinsk behandling.
Det har fastställts att de flesta systemiska läkemedel som används vid behandling av GERD (gastroesofageal refluxsjukdom) utsöndras i modersmjölk och kan påverka barnets utveckling negativt. Säkerheten vid användning av läkemedel under amning, såväl som hos gravida kvinnor, baseras på experimentella data och litteratur om deras användning av ammande mödrar.
Icke-absorberbara antacida (aluminiumhydroxid, magnesiumtrisilikat) ackumuleras inte i bröstmjölk och anses därför vara säkra.
Alla H2-blockerare utsöndras i bröstmjölk, så teoretiskt sett kan de negativt påverka surhetsgraden i maginnehållet hos nyfödda, hämma läkemedelsmetabolism och stimulera det centrala nervsystemet. År 1994 klassificerade American Academy of Pediatrics ranitidin och famotidin som säkra läkemedel för amning, där famotidin var mer att föredra eftersom det har en lägre förmåga att ackumuleras i bröstmjölk. Det är bättre att inte förskriva nizatidin till kvinnor under amning, eftersom dess effekt är dåligt studerad.
På liknande sätt är lite känt om utsöndringen av protonpumpshämmare i bröstmjölk och deras säkerhet för spädbarnet. PPI verkar gå över i mjölk eftersom de har en relativt låg molekylvikt. Den enda publicerade studien om användning av omeprazol under amning tyder på att det är säkert att använda hos människor. En experimentell studie på råttor visade att läkemedlet resulterade i en minskning av viktökningen hos råttungar. Med tanke på det begränsade antalet observationer rekommenderas därför inte PPI för användning under amning. Kvinnor med svår GERD som behöver kronisk antisekretorisk behandling bör antingen avbryta amningen och fortsätta behandlingen eller använda läkemedel från andra klasser.
Därför är det under graviditet och amning, för behandling av GERD, bättre att föredra läkemedel vars verkan har studerats väl i många år framför nya läkemedel. Endast strikt kontroll av läkarens intag av läkemedel av gravida kvinnor och försiktig behandling kommer att minska risken för eventuella biverkningar till ett minimum.
Förebyggande
Består av att följa en allmän "regim" och koståtgärder som utvecklats för patienter som lider av GERD.

