Medicinsk expert av artikeln
Nya publikationer
EKG för patologi
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
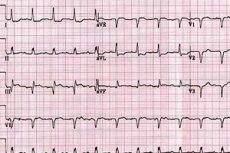
Förmakens elektriska aktivitet mäts med P-vågen. Denna våg är normalt positiv (riktad uppåt) i de flesta avledningar (förutom avlednings-aVR).
Förstoring av vänster förmak och dess hypertrofi kännetecknas av följande tecken: P-vågen ökar, vidgas och blir ojämn i avledning I och II (P-mitral).
EKG efter träning
EKG-registrering efter fysisk ansträngning används för att upptäcka förändringar som saknas i vila. För detta ändamål appliceras en belastning på en cykelergometer eller löpband (löparbana). Belastningen utförs tills en submaximal ökning av hjärtfrekvensen, uppkomsten av anginasmärta eller signifikant depression av ST-segmentet, förekomsten av olika arytmier och ledningsstörningar. Belastningen avbryts också när tecken på cirkulationsstörningar med minskad pulsfyllning och en minskning av artärtrycket uppstår. Den vanligaste, positiva reaktionen på belastningen, som indikerar förekomsten av ischemiska förändringar, är en horisontell eller fallande depression, mer sällan en ökning av ST-segmentet. Sensitiviteten för detta test är cirka 50 % och specificiteten är 90 %. Detta innebär att bland patienter med stenotisk ateroskleros och myokardischemi (hos varannan patient) kommer detta test att vara positivt. Vid ett positivt test med fysisk ansträngning har 9 av 10 patienter stenotiska lesioner i kranskärlen.
Ett test med fysisk ansträngning möjliggör differentialdiagnos av hjärtsmärta, vilket bekräftar eller utesluter med hög sannolikhet deras ischemiska ursprung. Testet möjliggör också utvärdering av den funktionella förmågan hos en patient som lider av ischemisk hjärtsjukdom, särskilt efter en hjärtinfarkt. Snabbt uppträdande av ischemi-tecken, inom 6 minuter, indikerar en ogynnsam prognos. I detta fall beräknas patientens utvecklade kraft och det arbete som utförs. Normalt ökar hjärtfrekvensen vid fysisk ansträngning, systoliskt och diastoliskt tryck ökar. På EKG förblir T-vågorna positiva, och ST-segmentet i enskilda avledningar utsätts endast för en liten depression, men inom 1 mm. Patologiska förändringar i EKG under träning kännetecknas av en minskning av ST-segmentet med mer än 1 mm. En uttalad manifestation av patologi kan också vara rytmstörningar. Förutom de tidigare nämnda ischemiska symtomen kan en galopprytm också uppstå vid höjdpunkten av fysisk ansträngning, liksom ett systoliskt mumlande på grund av papillärmuskeldysfunktion. EKG efter ansträngning har mindre diagnostiskt värde hos patienter med befintliga ST-segmentförändringar, vänsterkammarhypertrofi och under digoxinbehandling. Ansträngningstestet bör inte utföras vid instabil angina, under den akuta perioden av hjärtinfarkt, vid svår aortastenos, svår hypertoni, hjärtsvikt och andra allvarliga hjärtskador, samt tidigare bevisad stenoserande koronarskleros.
EKG-övervakning
Långtids-EKG-registrering ( Holter-monitorering ) används för att upptäcka övergående rytmstörningar, särskilt för att bedöma effektiviteten av antiarytmisk behandling, samt för att diagnostisera myokardischemi. Frekvensen av arytmiepisoder eller extrasystoler och deras natur kan bedömas kvantitativt och jämföras med kliniska manifestationer. I detta fall registreras EKG:t under normala fysiska aktiviteter, som är vana vid patienten. Förändringar i ST-segmentet och T-vågen som upptäcks under övervakning är viktiga för att diagnostisera ischemi, särskilt i samband med stress.
En indikation för EKG-övervakning är förekomsten av symtom som hjärtklappning, svimning eller tillstånd som förbereder för svimning, yrsel, vilket indikerar möjligheten till arytmi och i avsaknad av det senare på det registrerade EKG:t. Om de beskrivna symtomen uppstår och det inte finns någon arytmi under övervakningen, bör andra orsaker till dessa manifestationer sökas.
Magnetisk registrering av EKG under Holter-övervakning utförs i 6–24 timmar. Under denna tid lever försökspersonen ett normalt liv. Därefter avläses den magnetiska registreringen på en speciell apparat med hög hastighet, och enskilda delar av denna registrering kan reproduceras på papper.
Avkodning av resultaten
P-vågen blir tvåfasig i avledning V1. Förstoring och hypertrofi av höger förmak kan konstateras genom uppkomsten av en hög, toppig P-våg med en amplitud som överstiger 2,5 mm i avledningarna II, III (P pulmonale). Under normala förhållanden sker excitationen av höger förmak först, och något senare - vänster. Dessa processer är dock nära varandra i tid, och därför verkar P-vågen endast något bifurkerad. Vid hypertrofi av höger förmak ökar dess elektriska aktivitet, och excitationsprocesserna i båda förmaken verkar adderas tillsammans, vilket uttrycks i uppkomsten av en P-våg med högre amplitud. Vid hypertrofi av vänster förmak ökar den komponent av P-vågen som är associerad med den i tid och amplitud, vilket uttrycks i uppkomsten av en breddad och dubbelpuckelig P-våg i avledningarna I och II.
P-vågen kan försvinna och ersättas av flera små vågor, vilket observeras vid förmaksarytmier.
Hypertrofi och förstoring av hjärtkammaren kan diagnostiseras genom EKG-analys, men inte alltid tillräckligt noggrant. Vänsterkammarhypertrofi konstateras genom följande tecken: hjärtats elektriska axel avviker åt vänster, amplituden för R1 + S3-vågen är större än 2,5 mV. RV5 (eller RV6) + SV6 är större än 3,5 mV. Dessutom är en minskning av ST-segmentet i avledningarna I, II och V5,6 viktig.
Högerkammarhypertrofi kännetecknas av följande tecken: en hög R-våg i höger bröstkorg och en djup S-våg i vänster bröstkorg (R:S-förhållandet i avledning V1 är större än 1); höger axelavvikelse; en minskning av ST-segmentet; en negativ T-våg i höger bröstkorg.
En ökning av spänningen i QRS-komplexet är möjlig hos unga människor och är normalt.
Intrakardiella ledningsstörningar diagnostiseras mest tillförlitligt med EKG. PQ-intervallet, som återspeglar atrioventrikulär ledning, är förlängt när det är nedsatt. Vid intraventrikulära ledningsstörningar associerade med skador på His-knippets grenar observeras deformation av QRS-komplexet och dess förlängning till 0,12 s och högre.
EKG är viktigt för diagnos och övervakning av patienter med ischemisk hjärtsjukdom. Det mest karakteristiska tecknet på myokardischemi är en horisontell depression (minskning) på 1 mm eller lägre av ST-segmentet i avledningarna I, II och bröstkorgen. I typiska fall är detta tydligt uppenbart vid fysisk ansträngning. Ett annat tecken är förekomsten av en negativ T-våg i samma avledningar, även om det kanske inte finns någon depression av ST-segmentet. Dessa förändringar är dock i princip ospecifika och bör därför bedömas i kombination med kliniska data, främst med tanke på smärtsyndromets natur i hjärtat.
Uppkomsten av ett nekrotiskt fokus i hjärtmuskeln (hjärtinfarkt) åtföljs av karakteristiska förändringar i EKG, främst i de avledningar som bäst återspeglar den elektriska aktiviteten i det drabbade området av hjärtat. Samtidigt, i de avledningar som återspeglar aktiviteten i de hjärtmuskelområden som är belägna mittemot de drabbade (till exempel, den främre väggen i vänster kammare är mittemot den bakre väggen), sker motsatta förändringar, främst i ST-segmentet. Vid transmuralt fokus uppträder en uttalad Q-våg, ibland med en minskning av R-vågen och en karakteristisk ökning av ST-segmentet. När man observerar processen i dynamik noteras en gradvis återgång av ST-segmentet till den isoelektriska linjen med dynamiken i QRS-komplexet. Vid hjärtinfarkt i framväggen ses dessa förändringar bäst i bröstkorgsavledningarna V4-6, som en minskning av R-vågen. Vid vänsterkammarinfarkt i bakre väggen ses de bäst i de avledningar som använder vänster benelektrod, dvs. II, III och aVF.
Många patienter med olika hjärtpatologier har ospecifika förändringar i ST-segmentet och T-vågen, vilket måste bedömas i jämförelse med kliniska data. Olika EKG-förändringar är associerade med metabola störningar, elektrolytbalans och påverkan av läkemedel. Hyperkalemi kännetecknas av en hög symmetrisk toppad T-våg med smal bas, hypokalemi - av depression av ST-segmentet, utplattning av T-vågen, uppkomsten av en uttalad U-våg. Hyperkalcemi uttrycks i förkortning av QT-intervallet. Långtidsbehandling med hjärtglykosider kan åtföljas av depression av ST-segmentet, en minskning av T-vågen och förkortning av QT. Uttalade repolarisationsstörningar, dvs. ST-T, kan uppstå vid hjärninfarkt eller hjärnblödning.
 [ 9 ]
[ 9 ]

