Medicinsk expert av artikeln
Nya publikationer
Undersökning av kranialnerverna. Par II: synnerven (n. opticus)
Senast recenserade: 07.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Synnerven leder synimpulser från ögats näthinna till cortex i occipitalloben.
Vid insamling av anamnes fastställs om patienten har några förändringar i synen. Förändringar i synskärpa (på avstånd eller nära) är ögonläkarens ansvar. Vid övergående episoder av dimsyn, begränsade synfält, fotopsier eller komplexa synhallucinationer är en detaljerad undersökning av hela syninstrumentet nödvändig. Den vanligaste orsaken till övergående synnedsättning är migrän med synaura. Synstörningar representeras oftast av ljusblixtar eller glittrande sicksackmönster (fotopsier), flimmer, förlust av en del av eller hela synfältet. Den visuella auran vid migrän utvecklas 0,5–1 timme (eller mindre) före huvudvärksattacken och varar i genomsnitt 10–30 minuter (högst 1 timme). Huvudvärk vid migrän uppstår senast 60 minuter efter aurans slut. Synhallucinationer som fotopsier (blixtar, gnistor, sicksackmönster) kan representera auran vid ett epileptiskt anfall i närvaro av ett patologiskt fokus som irriterar cortex i området kring kalkfåran.
Synskärpa och dess studier
Synskärpan bestäms av ögonläkare. För att bedöma synskärpan på avstånd används speciella tabeller med cirklar, bokstäver och siffror. Standardtabellen som används i Ukraina innehåller 10–12 rader med tecken (optotyper), vars storlek minskar från topp till botten i en aritmetisk progression. Synen undersöks från ett avstånd av 5 m, bordet ska vara väl upplyst. Normen (synskärpa 1) är en sådan synskärpa där försökspersonen kan urskilja optotyperna på den 10:e (räknat från toppen) linjen från detta avstånd. Om försökspersonen kan urskilja tecknen på den 9:e linjen är hans synskärpa 0,9, den 8:e linjen - 0,8, etc. Med andra ord, att läsa varje efterföljande rad uppifrån och ner indikerar en ökning av synskärpan med 0,1. Närsynskärpan kontrolleras med hjälp av andra speciella tabeller eller genom att be patienten läsa text från en tidning (normalt kan liten tidningstext urskiljas från ett avstånd av 80 cm). Om synskärpan är så dålig att patienten inte kan läsa något på något avstånd, begränsar de sig till att räkna fingrarna (läkarens hand är placerad i ögonhöjd). Om detta också är omöjligt ombeds patienten att avgöra om hen befinner sig i ett mörkt eller upplyst rum. Minskad synskärpa ( amblyopi ) eller fullständig blindhet (amauros) uppstår när näthinnan eller synnerven är skadad. Vid sådan blindhet försvinnerpupillens direkta reaktion på ljus (på grund av att den afferenta delen av pupillreflexbågen avbryts), men pupillens reaktion som svar på belysning av det friska ögat förblir intakt (den efferenta delen av pupillreflexbågen, representerad av fibrerna i den tredje kranialnerven, förblir intakt). Långsamt progressiv synförlust observeras när synnerven eller chiasmen komprimeras av en tumör.
Tecken på överträdelser
Övergående kortvarig synförlust på ena ögat (övergående monokulär blindhet, eller amaurosis fugax - från latin "flyktig") kan orsakas av en övergående störning av blodtillförseln till näthinnan. Det beskrivs av patienten som en "ridå som faller uppifrån och ner" när det inträffar och som en "stigande ridå" när det vänder. Synen återställs vanligtvis inom några sekunder eller minuter. Akut och progressiv synnedsättning under 3-4 dagar, som sedan återställs inom några dagar till veckor och ofta åtföljs av ögonsmärta, är karakteristiskt för retrobulbär neurit. Plötslig och ihållande synförlust uppstår vid frakturer i benen i den främre kranialgropen i området kring synkanalen; vid vaskulära lesioner i synnerven och temporal arterit. När bifurkationszonen i basilararterian blockeras och en bilateral infarkt i occipitalloberna utvecklas med skador på de primära syncentra i båda hjärnhalvorna, uppstår "tubulär" syn eller kortikal blindhet. "Tubulär" syn orsakas av bilateral hemianopsi med bibehållen central (makula) syn i båda ögonen. Bevarandet av synen i ett smalt centralt synfält förklaras av att den makulaprojektionszonen vid polen av occipitalloben försörjs med blod från flera arteriella bassänger och, vid infarkt i occipitalloberna, oftast förblir intakt. Synskärpan hos dessa patienter är något reducerad, men de beter sig som om de vore blinda. "Kortikal" blindhet uppstår vid insufficiens av anastomoser mellan de kortikala grenarna av de mellersta och bakre hjärnartärerna i de områden av occipitala cortex som ansvarar för central (makula) syn. Kortikal blindhet kännetecknas av att pupillreaktioner på ljus bibehålls, eftersom synbanorna från näthinnan till hjärnstammen inte skadas. Kortikal blindhet med bilateral skada på occipitalloberna och parieto-occipitala områdena kan i vissa fall kombineras med förnekelse av denna sjukdom, akromatopsi, apraxi av konjugerade ögonrörelser (patienten kan inte rikta blicken mot ett objekt beläget i den perifera delen av synfältet) och oförmågan att visuellt uppfatta ett objekt och röra vid det. Kombinationen av dessa sjukdomar kallas Balints syndrom.
Synfält och deras studier
Synfältet är det område i rummet som ett stillastående öga ser. Synfältens integritet bestäms av tillståndet hos hela synvägen (synnerver, synvägar, optisk strålning, kortikala synområdet, som är beläget i kalkspåret på den mediala ytan av occipitalloben). På grund av ljusstrålarnas brytning och korsning i linsen och övergången av synfibrer från samma näthinnehalvor till chiasmen, ansvarar den högra hjärnhalvan för integriteten hos den vänstra halvan av synfältet i varje öga. Synfält bedöms separat för varje öga. Det finns flera metoder för deras ungefärliga bedömning.
- Alternativ bedömning av individuella synfält. Läkaren sitter mittemot patienten. Patienten täcker ena ögat med handflatan och tittar på läkarens näsrygg med det andra ögat. En hammare eller viftande fingrar förs längs omkretsen från bakom patientens huvud till mitten av synfältet och patienten ombeds att notera ögonblicket då hammaren eller fingrarna uppträder. Undersökningen utförs växelvis i alla fyra kvadranterna av synfältet.
- "Hot"-metoden används i fall där det är nödvändigt att undersöka synfälten hos en patient som inte kan nås med tal (afasi, mutism, etc.). Läkaren, med en skarp "hotande" rörelse (från periferin till mitten), för handens utsträckta fingrar närmare patientens pupil och observerar dess blinkning. Om synfältet är intakt blinkar patienten som svar på att fingret närmar sig. Alla synfält i varje öga undersöks.
De beskrivna metoderna är relaterade till screening; synfältsdefekter detekteras mer exakt med hjälp av en speciell anordning - en perimeter.
Tecken på överträdelser
Monokulära synfältsdefekter orsakas vanligtvis av patologi i ögongloben, näthinnan eller synnerven - med andra ord, skador på synbanorna innan de korsar varandra (chiasm) orsakar en synfältsstörning i endast ett öga, beläget på den drabbade sidan. Binokulära synfältsdefekter (hemianopsi) kan vara bitemporala (båda ögonen har temporal synfältsförlust, dvs. höger öga har det högra, vänster öga har det vänstra) eller homonyma (varje öga har samma synfältsförlust - antingen vänster eller höger). Bitemporala synfältsdefekter uppstår vid lesioner i området där optiska fibrer korsar varandra (till exempel skada på chiasmen i onyxoj och hypofysen). Homonyma synfältsdefekter uppstår när synvägen, optisk strålning eller synbarken påverkas, dvs. när synbanan ovanför chiasmen påverkas (dessa defekter uppstår i synfälten mittemot lesionen: om lesionen är i vänster hjärnhalva påverkas höger synfält för båda ögonen, och vice versa). Skador på temporalloben resulterar i defekter i de homonyma övre kvadranterna i synfältet (kontralateral övre kvadrantanopsi), och skador på parietalloben resulterar i defekter i de homonyma nedre kvadranterna i synfältet (kontralateral nedre kvadrantanopsi).
Synfältsdefekter i ledningssystemet är sällan förknippade med förändringar i synskärpa. Även med betydande perifera synfältsdefekter kan det centrala synfältet bevaras. Patienter med synfältsdefekter orsakade av skador på synbanorna ovanför chiasmen kanske inte är medvetna om deras närvaro, särskilt i fall av parietallobsskada.
 [ 1 ]
[ 1 ]
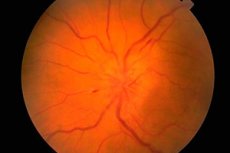
Fundus och dess undersökning
Fundus undersöks med hjälp av ett oftalmoskop. Tillståndet hos synnervshuvudet (papillen) (den första, intraokulära delen av synnerven som är synlig under oftalmoskopi), näthinnan och funduskärlen bedöms. Fundus viktigaste egenskaper är synnervshuvudets färg, dess kanter, antalet artärer och vener (vanligtvis 16–22), förekomsten av venös pulsation, eventuella avvikelser eller patologiska förändringar: blödningar, exsudat, förändringar i blodkärlens väggar i området med den gula fläcken (makula) och i näthinnans periferi.
Tecken på överträdelser
Ödem i synnerven kännetecknas av utbuktning (disken sticker ut ovanför näthinnans nivå och sticker in i ögonhålan), rodnad (kärlen på disken är kraftigt vidgade och fyllda med blod); diskens gränser blir otydliga, antalet näthinnans kärl ökar (mer än 22), venerna pulserar inte, blödningar förekommer. Bilateralt ödem i synnerven ( kongestiv papilla i synnerven ) observeras med ökat intrakraniellt tryck (volymprocess i kranialhålan, hypertensiv encefalopati, etc.). Synskärpan påverkas vanligtvis inte initialt. Om ökningen av intrakraniellt tryck inte elimineras i tid minskar synskärpan gradvis och blindhet utvecklas på grund av sekundär atrofi av synnerven.
Slem i synnervshuvudet måste differentieras från inflammatoriska förändringar (papillit, optikusneurit ) och ischemisk optikusneuropati. I dessa fall är förändringarna i huvudet ofta ensidiga, och smärta i ögongloben och minskad synskärpa är typiska. Blekhet i synnervshuvudet i kombination med minskad synskärpa, förträngning av synfältet och minskade pupillreaktioner är karakteristiska för synnervsatrofi, som utvecklas vid många sjukdomar som drabbar denna nerv (inflammatoriska, dysmetabola, ärftliga). Primär synnervsatrofi utvecklas med skada på synnerven eller chiasmen, medan huvudet är blekt men har tydliga gränser. Sekundär synnervsatrofi utvecklas efter ödem i synnervshuvudet, och huvudets gränser är initialt oklara. Selektiv blekhet i tinninghalvan av synnervsdisken kan observeras vid multipel skleros, men denna patologi kan lätt förväxlas med en variant av synnervsdiskens normala tillstånd. Pigmentär degeneration av näthinnan är möjlig vid degenerativa eller inflammatoriska sjukdomar i nervsystemet. Andra viktiga patologiska fynd för en neurolog vid undersökning av fundus inkluderar arteriovenöst angiom i näthinnan och symtomet på körsbärsgropen, vilket är möjligt vid många gangliosidoser och kännetecknas av närvaron av en vit eller grå rundad lesion i makula, i vars mitt det finns en körsbärsröd fläck. Dess ursprung är förknippat med atrofi av näthinnans ganglionceller och genomskinligheten av kärlmembranet genom den.

