Medicinsk expert av artikeln
Nya publikationer
Mantustest
Senast recenserade: 23.04.2024

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Indikationer för Mantouxprovet
För masst tuberkulin diagnostik administreras Mantoux testet med 2 TE till alla barn och ungdomar vaccinerade med BCG oavsett föregående resultat 1 gång per år. Det första Mantoux-testet ges till ett barn vid 12 års ålder. För barn som inte vaccineras med BCG utförs Mantoux-testet sex månader en gång var sjätte månad innan barnet får BCG-vaccination, sedan med standardmetoden en gång per år.
Mantoux testet kan också användas för individuell tuberkulin diagnostik. Den utförs under betingelser av barn vårdcentraler, somatisk och infektiös sjukhus för den differentiella diagnosen av tuberkulos och andra sjukdomar, närvaron av kroniska sjukdomar med torpid, böljande naturligtvis ineffektiviteten hos konventionella metoder för behandling och närvaron av ytterligare riskfaktorer för infektion eller sjukdom tuberkulos (exponerad för TB-patienter, bristen på vaccination mot tuberkulos, sociala riskfaktorer etc.).
Dessutom finns det grupper av barn och ungdomar som behöver ges Mantoux-test 2 gånger om året under villkoren för ett gemensamt behandlingsnätverk:
- patienter med diabetes mellitus, magsår i magsäcken och duodenum, blodsjukdomar, systemiska sjukdomar. HIV-infekterade, som får långvarig hormonbehandling (mer än 1 månad);
- med kroniska icke-specifika sjukdomar (lunginflammation, bronkit, tonsillit), subfebril tillstånd av otydlig etiologi;
- Inte vaccinerad mot tuberkulos, oavsett barnets ålder
- barn och ungdomar från sociala riskgrupper som befinner sig i institutioner (bostäder, centra, mottagningscenter) som inte har journaler (vid inresa till institutionen, då 2 gånger om året i 2 år).
Vid utförande av individuell tuberkulin diagnostik används tröskeln för känslighet för tuberkulin - den lägsta koncentrationen av tuberkulin, som kroppen reagerar positivt på. För att bestämma känslighetsgränsen för tuberkulin, använd ett intradermalt Mantoux-test med olika utspädningar av torrrenat tuberkulin.
Hos barn med misstänkt särskild ögonskada för att undvika en fokalreaktion är det lämpligt att starta tuberkulindiagnos från inställningen av kutana eller intradermala prov med 0,01 och 0,1 TE.
Kutan tuberkulintest (emplastic, salva) nu har mer historisk betydelse, de används sällan, främst för diagnos av tuberkulos i huden, eller i de fall där, av någon anledning inte kan använda de vanligaste hud och intradermal tuberkulintest. Pirke-testet används också sällan.
Graduerat hudtest (GKP) hos Grinchar och Karpilovsky utförs om det behövs för differentiell diagnos, för att klargöra typen av tuberkulinallergi och utvärderingen av behandlingen.
Ett prov med subkutan injektion av tuberkulin indikeras när det är nödvändigt att bestämma aktiviteten hos tuberkulos i andningsorganen samt för etiologisk diagnos och bestämning av tuberkulosaktivitet vid extrapulmonala lokaliseringar.
Mantoux test
Ampullen med tuberkulin torkas försiktigt med gasbindning fuktad med 70% etanol, sedan fylls ampullens nacke med en kniv för att öppna ampullerna och bryta av. Tuberkulin tas bort från ampullen med en spruta och en nål, som sedan används för att placera Mantouxprovet. I sprutan tar du 0,2 ml av läkemedlet (dvs 2 doser) och släpper sedan lösningen till en etikett på 0,1 ml i en steril bomullspinne. Det är otillåtet att släppa lösningen i nålens skyddskåpa eller i luften, eftersom det kan leda till allergiska reaktioner på den medicinska personalen. Ampullen med tuberkulin efter öppningen är lämplig att användas i högst 2 timmar medan den behålls under aseptiska förhållanden.
Det intradermala testet utförs endast i ett procedurrum. Patienten sitter. På den inre ytan av den mellersta tredjedelen av underarmen huden behandlades med en lösning av 70% etanol, torkades steril bomull, tuberkulin administreras strikt intradermalt, vilken nål är riktad styckas i de övre skikten av huden sträcks parallellt med dess yta. Efter injektion av nålhålet i huden injiceras 0,1 ml Tuberculin-lösning (dvs en dos) från sprutan. Injektionsstället återbehandlas inte med alkohol, eftersom risken för infektion med injektionsstället är liten (PPD-L innehåller quinizol). Med rätt teknik bildas en papul i huden i form av en "citronskorpa" med en diameter på minst 7-9 mm vitaktig, vilken snart försvinner.
Mantoux-testet utförs av en specialutbildad sjuksköterska. Svar efter 72 h utvärderar läkare eller utbildad sjuksköterska. Resultaten anges i registreringsblanketten: nr 063 / y (vaccinationskarta). № 026 / у (medicinsk kort av barnet). № 112 / у (historia av utvecklingen av barnet). I detta fall, notera tillverkaren, satsnummer, utgångsdatum av tuberkulin, datum för testerna, införandet av läkemedlet i höger eller vänster underarm, såväl som resultatet av provet (storleken på infiltratet eller papler i millimeter, i frånvaro av infiltration - mängden överbelastning).
Med den rätta organisationen av tuberkulindiagnos bör 90-95% av barn- och ungdomspopulationen i det administrativa området täckas årligen. I organiserad kollektiv utförs masst tuberkulin diagnostik i institutioner, antingen av specialutbildad medicinsk personal eller med brigadmetod, vilket är att föredra. I brigadmetoden bildas barnens polykliniker av brigader - två sjuksköterskor och en läkare. För oorganiserade barn utförs Mantoux-testet i ett barns poliklinik. På landsbygden utförs tuberkulosdiagnostik av distriktet landsbygdsdistrikts sjukhus och feldsher-midwife stationer. Metodisk vägledning tuberkulin diagnostik utförs av en barnläkare av en anti-tuberkulos dispensary (ett skåp). I avsaknad av en tuberkulosdispens (ett skåp) utförs arbetet av chefen för den utomstående avdelningen för barndom (distriktspediatrikan) i samverkan med distriktets phthisiatrician.
Som svar på tuberkulin i tidigare sensibiliserade mänskliga organismen utvecklar plats, den totala och / eller lobulär reaktion.
- Lokal reaktion bildas vid platsen för införandet av tuberkulin, kan manifestera sig som hyperemi, papula, infiltrera, vesiklar, bulla, lymhangit, nekros. Den lokala reaktionen är av diagnostisk betydelse för dermal och intradermal administrering av tuberkulin.
- Den allmänna reaktionen kännetecknas av generella förändringar i den mänskliga kroppen och kan manifesteras som försämring varelse, feber, huvudvärk, artralgi, förändringar i blodprover (monocytopeni, dysproteinemia, en liten acceleration av SR och andra.). Den allmänna reaktionen utvecklas ofta med subkutan injektion av tuberkulin.
- Fokalreaktion utvecklas hos patienter med fokus på en specifik lesion - i tuberkulosfokus av olika lokaliseringar. Med pulmonell tuberkulos kan fokalreaktionen uppträda hemoptys, ökad hosta och katarralsymptom, ökad sputumutsläpp, smärta i bröstet; med extrapulmonell tuberkulos - en ökning av inflammatoriska förändringar i zonen av tuberkulosskador. Tillsammans med kliniska manifestationer av radiografisk undersökning är det möjligt att öka den perifokala inflammationen runt tuberkulosfoci. Fokalreaktion är mer uttalad med subkutan injektion av tuberkulin.
Resultatet av Mantoux-testet utvärderas efter 72 timmar. Diametern av papulen eller hyperemi i millimeter mäts med en transparent linjal. Linjalen är placerad vinkelrätt mot underarmens axel. För korrekt tolkning av resultaten kräver inte bara en visuell bedömning av reaktionen, men palpation av injektionsstället tuberkulintest, eftersom mild papula liten tornar över huden, och i avsaknad av hyperemi reaktion kan betraktas som negativt. Med hyperemi som går bortom papullen, gör lätt tryck på reaktionsområdet med tummen att du kan kortsluta hyperemi och mäta bara papullen.
 [3]
[3]
Pirke testet
Provet är kutan användning av torrrenat tuberkulin, utspätt till ett innehåll av 100 tusen TE i 1 ml. En droppe av denna lösning av tuberkulin, applicerad på huden, ger hudskärning. Resultatet beräknas efter 48-72 timmar.
Utvärdering av Mantoux testresultat
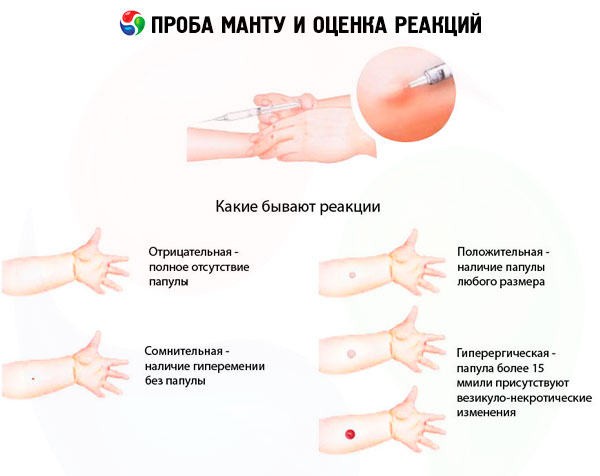
Resultaten av provet kan utvärderas enligt följande:
- negativ reaktion - fullständig frånvaro av infiltration (papuler) och hyperemi är närvaron av en stabil reaktion av 0-1 mm tillåten;
- tvivelaktig reaktion - infiltrera (papule) med 2-4 mm storlek eller hyperemi av vilken storlek som helst utan infiltration;
- positiv reaktion - infiltrera (papulus) på 5 mm eller mer, samt blåsor, lymfitit, screenings (flera papper av vilken storlek som helst runt infödningsstället för tuberkulin):
- svagt positivt - papulstorlek 5-9 mm:
- medium intensitet - papulans storlek är 10-14 mm;
- uttryckt - papulans storlek är 15-16 mm;
- hyperergisk - papulans storlek är 17 mm och högre hos barn och ungdomar. 21 mm och högre hos vuxna, såväl som vesikelnekrotiska reaktioner, lymhangit, screenings, oavsett papulans storlek.
I vårt land är hela barnets befolkning utsatt för vaccination mot tuberkulos vid vissa tider enligt vaccinationskalendern. Efter administrering av BCG-vaccin i kroppen utvecklar även HRT, varvid reaktionen med 2 TE renad tuberkulin i standardutspädning bli positiv - framkallning så kallade post-vaccinations allergi (PVA). Utseendet på en positiv reaktion som ett resultat av spontan infektion i kroppen betraktas som en infektiös allergi (IA). Studie av Mantoux-testet resulterar i dynamik i kombination med data om tidpunkten och frekvensen av BCG-vaccinationer. I regel tillåter den överväldigande majoriteten av differentialdiagnosen mellan PVA och IA.
Positiva resultat från Mantoux-testet betraktas som PVA i följande fall:
- Förekomsten av positiva och tveksamma reaktioner på 2 TE under de första 2 åren efter tidigare vaccination eller revaccination av BCG;
- korrelation av papulstorlek efter tuberkulin administrering och postvaccinalstorlek) tecken på BCG (ärr); Papullen upp till 7 mm motsvarar ribborna upp till 9 mm. Och papullen till 11 mm - till ärren mer än 9 mm.
Resultatet av Mantoux-testet bedöms som IA (HRT) i följande fall:
- övergången till en negativ reaktion på en positiv, inte associerad med vaccination eller revaccination av BCG. - "sväng" av tuberkulinprover
- en ökning av papulans storlek med 6 mm eller mer i ett år hos tuberkulin-positiva barn och ungdomar;
- Gradvis över flera år ökade känsligheten för tuberkulin med bildandet av måttliga reaktioner eller uttalade reaktioner;
- 5-7 år efter vaccination eller revaccination är BCG stabil (i 3 år eller mer) den återstående känsligheten för tuberkulin på samma nivå utan tendens att bleka monotont känslighet för tuberkulin;
- förvärring av känslighet mot tuberkulin efter ett tidigare IA (vanligtvis hos barn och ungdomar som tidigare observerats i en fisiopediatrikan och fick en fullständig förebyggande behandling).
Enligt resultaten av masst tuberkulin diagnostik i dynamiken bland barn och ungdomar fördelar följande kontingenter:
- oinfekterade - det här är barn och ungdomar som har ett årligt negativt Mantoux testresultat, liksom ungdomar med PVA;
- Barn och ungdomar smittade med mykobakterier tuberkulos.
För tidig upptäckt av tuberkulos och för dess tidiga förebyggande är det viktigt att registrera ögonblicket av primärinfektion i kroppen. Detta orsakar inte svårigheter vid övergången till negativa reaktioner på positiva, inte relaterade till vaccination eller revaccination av BCG. Sådana barn och ungdomar ska skickas till TB-specialisten för snabb undersökning och förebyggande behandling. Förebyggande specifik behandling i 3 månader i den tidiga primärinfektionstiden förhindrar utveckling av lokala former av tuberkulos. Hittills varierar andelen tuberkulos hos barn och ungdomar, som identifieras under perioden "böj", från 15 till 43,2%.
Utvecklingen av tuberkulos hos barn och ungdomar med ökad känslighet för tuberkulin för året med 6 mm och mer har bevisats. Det föreslogs att sådana barn och ungdomar också behandlas förebyggande inom 3 månader
Ökningen i känslighet för tuberkulin hos ett infekterat barn före hyperemi visar en hög risk för att utveckla lokal tuberkulos. Dessa patienter är också föremål för ett phthisiatrisk samråd med en djupgående undersökning av tuberkulos och beslutet att föreskriva förebyggande behandling.
Barn och ungdomar med monotona reaktioner på tuberkulin i kombination med två eller flera riskfaktorer för tuberkulos är också föremål för fisiatrisk samråd med en djupgående undersökning av tuberkulos.
I tolkningen av den känsliga naturen av de svårigheter som tuberkulin barn är föremål för övervakning i förväg i grupp 0 dispensary redovisning med tvångsbehandling och förebyggande åtgärder inom området för pediatriska (hyposensibilisering, omjustering av foci av infektion, avmaskning, prestation av remission i kroniska sjukdomar) under övervakning av barnet phthisiatrician. Upprepad undersökning i dispensern utförs efter 1-3 månader.
Känslighetsstudie av tuberkulin i barn och ungdomar med aktiva former av tuberkulos, liksom positiv (enligt massan och individuell tuberkulin diagnos i samband med kliniska och radiografiska data) tilläts att föreslå en algoritm övervakning av patienter, beroende på naturen av tuberkulin känslighet och närvaron av riskfaktorer tuberkulos.

