Medicinsk expert av artikeln
Nya publikationer
Sialografi
Senast recenserade: 06.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
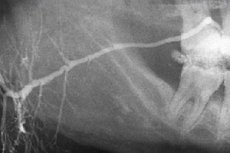
Metod för att utföra sialografi
Sialografi innebär att man undersöker kanalerna i de stora spottkörtlarna genom att fylla dem med jodhaltiga preparat. För detta ändamål används vattenlösliga kontrastmedel eller emulgerade oljepreparat (dianosyl, ultraflytande lipoiodinol, etiidol, mayodil, etc.). Före administrering värms preparaten upp till en temperatur på 37-40 °C för att förhindra kall kärlspasm.
Studien genomförs i syfte att diagnostisera huvudsakligen inflammatoriska sjukdomar i spottkörtlarna och spottstensanfall.
En speciell kanyl, en tunn polyeten- eller icke-latonisk kateter med en diameter på 0,6-0,9 mm eller en trubbig och lätt böjd injektionsnål förs in i öppningen till utsöndringskanalen i den undersökta spottkörteln. Efter att kanalen har spruckit greppas katetern med en dorn, som förts in i den till ett djup av 2-3 cm, hårt av kanalens väggar. För undersökning av parotisen injiceras 2-2,5 ml, för submandibulärkörteln - 1-1,5 ml kontrastmedel.
Röntgenbilder utförs i vanliga laterala och direkta projektioner; ibland tas axiella och tangentiella bilder.
Vid samtidig kontrastundersökning av flera spottkörtlar är panoramatomografi (pantomosialografi) att föredra, eftersom det möjliggör en tillräckligt informativ bild i en bild med låg strålningsexponering för patienten.
Analys av bilder tagna 15–30 minuter senare gör det möjligt för oss att bedöma spottkörtlarnas funktion. Citronsyra används för att stimulera salivproduktionen.
Sialografi i kombination med datortomografi används framgångsrikt för att differentiera godartade och maligna tumörer i parotis spottkörteln.
Under senare år har ultraljud och funktionell digital subtraktionssialografi använts för att diagnostisera spottkörtelsjukdomar. Kontrastmedel introduceras i cystiska formationer genom att punktera cystväggen. Efter att innehållet har aspirerats introduceras ett uppvärmt kontrastmedel i håligheten. Röntgenbilder tas i två ömsesidigt vinkelräta projektioner.
Oljepreparat (jodolipol, lipiodol, etc.) eller vattenlösliga preparat (76 % verografinlösning, 60 % urografinlösning, omnipaque-lösning, trasograf, etc.) används som kontrastmedel. Vattenlösliga preparat rekommenderas att användas i fall där det finns risk för att ämnet når bortom spottkörteln (hos patienter med Sjögrens syndrom, med kanalstrikturer, maligna tumörer) och vid kontraindikationer för långvarig retention av jodpreparat i kanalerna (hos patienter som ska genomgå strålbehandling). Kontrastmedlet injiceras långsamt genom kanalen in i körteln tills patienten känner en känsla av utspändhet i den, vilket motsvarar fyllning av kanalerna av första till tredje ordningen. För att fylla kanalerna i den oförändrade parotiskörteln behövs 1-2 ml av en olja eller 3-4 ml av ett vattenlösligt preparat. För att fylla kanalerna i submandibulärkörteln - 1,0-1,5 ml respektive 2,0-3,0 ml.
Sialografi av spottkörtlarna utförs endast under processens remission. Annars kan sialadenitförloppet förvärras.
Den mest kompletta bilden av parotisstrukturen erhålls på ett sialogram i den laterala projektionen. På ett sialogram av submandibulärkörtlarna i den laterala projektionen bestäms submandibulärgången i nivå med underkäkens kropp, körteln med sin övre pol är överlagrad på underkäkens vinkel, den större delen bestäms under dess bas.
Pantomosiografi
Detta är sialografi med samtidig kontrastundersökning av två parotiskörtlar, två submandibulära körtlar eller alla fyra spottkörtlar följt av panoramatomografi. Denna metod är indicerad i samma fall som sialografi. Samtidig undersökning av parade körtlar gör det möjligt att upptäcka kliniskt dolda inflammatoriska processer i den parade körteln.
Beskrivningen av sialogrammet görs enligt följande schema. I förhållande till körtelns parenkym fastställs följande:
- hur bilden avslöjas (bra; oklar men enhetlig; oklar och ojämn; inte avslöjad);
- närvaron av en fyllningsdefekt i kanalerna;
- närvaron av hålrum med olika diametrar;
- tydlighet i kavitetens konturer.
Vid undersökning av kanalerna fastställs följande:
- förträngning eller breddning av IV-ordningens kanaler (enhetlig, ojämn);
- utvidgning av parotis- eller submandibulära kanalerna (jämn, ojämn);
- blandning eller avbrott i kanaler;
- tydlighet i kanalens konturer (tydlig, suddig).
Digital sialografi
Detta är sialografi, som utförs på speciella enheter (vanligtvis med digital information), vilket gör det möjligt att få en mer kontrasterande bild och analysera den i dynamiken för körtelfyllning och evakuering av kontrastmedlet.
Digital subtraktionssialografi ökar sialografins diagnostiska möjligheter tack vare subtraktion (subtraktion av omgivande bakgrund av ben- och vävnadsformationer) och möjligheten att visualisera kontrastmedlets fyllning och evakuering i studiens dynamik. Undersökningen utförs på röntgenapparater med digitalt tillbehör eller på angiografer; undersökningstiden är 30–40 sekunder. En analys av kanalsystembilden, fyllningstiden och evakueringen av det vattenlösliga kontrastmedlet utförs.
Sialadenolymfografi
Metoden föreslogs av VV Neustroev et al. (1984) och Yu.M. Kharitonov (1989) för diagnostik av spottkörtelsjukdomar baserat på studier av deras lymfatiska apparat (intra- och extraorganalt lymfsystem). Med hjälp av en spruta och nål injiceras 4 ml vattenlösligt eller 2 ml fettlösligt kontrastmedel perkutant i parotis. Seriell sialadenolmfografi utförs efter 5 och 20 minuter, 2 och 24 timmar. Författarna indikerade att röntgensemiotiken vid kronisk sialadenit är förknippad med ett ojämnt utarmat mönster av intraorganala lymfkärl med bevarande av organkonturerna och regionalt lymfutflöde. I tumörer fastställs en fyllningsdefekt.
Datoriserad sialtomografi
Bilden tas med datortomografer. Skanningen börjar från hyoidbenets nivå med en Gantry-lutning på 5° för submandibulära körtlarna och 20° för parotiskörtlarna. 15 snitt tas med en stegtjocklek på 2-5 mm. Det resulterande tvärsnittet är topografiskt-anatomiskt, liknande Pirogovs. Metoden är indicerad för att diagnostisera spottstenssjukdom och olika typer av spottkörteltumörer.
Radionuklidmetoder för undersökning (radiosialografi, scanning och scintigrafi) baseras på körtelvävnadens selektiva förmåga att absorbera radioaktiva isotoper I-131 eller teknetium-99m (perteknetat). Dessa metoder är praktiskt taget ofarliga, eftersom patienter administreras indikatordoser av ett radiofarmakeulikum med en strålningseffekt som är 20-30 gånger lägre än vid en konventionell röntgenundersökning. Metoderna möjliggör en objektiv bedömning av det sekreterande parenkymets funktionella tillstånd oavsett sekretionens kvalitet och kvantitet, och att utföra differentialdiagnostik mellan en tumör och inflammation i spottkörteln.
Radiosialografi av parotiskörtlarna (radioisotopsialometri) utvecklades av L.A. Yudin. Studien innefattar registrering av kurvor för intensiteten av radioaktiv strålning över parotiskörtlarna och hjärtat efter intravenös administrering av perteknetat (Tc-99m) i en dos av 7,4–11,1 MBq och möjliggör en objektiv bedömning av deras funktion. Ett radiosialogram av oförändrade parotiskörtlar består normalt av tre kurvor: under den första minuten sker en kraftig ökning av radioaktiviteten över spottkörtlarna, sedan en liten snabb minskning (kurvans första vaskulära del). Sedan, under loppet av 20 minuter, ökar radioaktiviteten gradvis. Denna del kallas koncentrationsdelen. Ökningen av radioaktivitet avstannar eller är mindre intensiv (platå). Denna nivå av radioaktivitet motsvarar den maximala ackumuleringen av radiofarmakeulet (MAR). Normalt är MAR-tiden 22 ±1 min för höger och 23+1 min för vänster parotiskörtel. Efter 30 minuter leder stimulering av salivutsöndringen med socker till en kraftig (inom 3-5 minuter) minskning av radioaktiviteten, och denna del kallas utsöndringssegmentet. Under denna period bestäms procentandelen och tiden för den maximala minskningen av radioaktivitet. Normalt är procentandelen MPR 35 ± 1 för höger och 33 + 1 för vänster parotis. MPR-tiden är 4 + 1 min för höger och vänster parotis. Den efterföljande delen av kurvan kallas det andra koncentrationssegmentet. Dessutom är det möjligt att bestämma förhållandet mellan radioaktivitet i spottkörteln vid konventionella tidsintervall (3, 10, 15, 30, 45 och 60 minuter) och tidpunkten för MPR till blodradioaktivitet vid 30 minuter (om det är nödvändigt att erhålla kvantitativa indikatorer på radioaktivitet i körteln under de angivna tidsperioderna). Vid sjukdomar i spottkörtlarna förändras alla indikatorer. Radiosialografimetoden möjliggör den mest exakta bestämningen av det funktionella tillståndet hos parotis spottkörtlarna.
 [ 6 ]
[ 6 ]
Sialosonografi (ultraljudsdiagnostik av spottkörtelsjukdomar)
Metoden är baserad på de olika graderna av absorption och reflektion av ultraljud från spottkörtelvävnader med olika akustisk resistans. Sialosonografi ger en uppfattning om spottkörtelns makrostruktur. Ekogrammet kan användas för att bedöma storleken, formen och förhållandet mellan körtelvävnadslager med olika densiteter, identifiera sklerotiska förändringar, spottkörtelstenar och neoplasmgränser.
Termosialografi (termovisiografi, termografi)
Möjliggör dynamisk observation av temperaturförändringar i spottkörtlarna. Metoden är baserad på olika grader av infraröd strålning från vävnader med olika morfologiska strukturer, samt möjligheten att mäta temperaturen på det studerade objektet på avstånd och observera dess fördelning över kroppsytan dynamiskt. Värmekameror används för termovisiorrafifi, på vars kineskop ett termiskt kartogram av ansikts- och halstemperaturer skapas. Det konstaterades att det normalt finns tre typer av symmetrisk värmebild av ansiktet: kall, medelvarm och varm, vilka är individuella för varje person och kvarstår under hela livet. Inflammatoriska processer och maligna tumörer i spottkörtlarna åtföljs av en ökning av hudtemperaturen över dem jämfört med den motsatta, friska sidan, vilket registreras av en värmekamera. Metoden kan också användas för att bestämma dolda inflammatoriska processer i spottkörtlarna. Metoden är enkel, ofarlig och har inga kontraindikationer.
Sådana forskningsmetoder som sialotomografi (en kombination av konventionell nomografi och sialotrafi), elektroradiosialigrafi (sialografi med hjälp av en elektroradiografisk apparat och erhållande av sialogram på skrivpapper), pneumosubmandibulografi (sialografi av den submandibulära spottkörteln med samtidig fyllning av mjukvävnaderna i den submandibulära regionen med syre), stereoradiografi (rumslig, volymetrisk röntgenbild av spottkörtelgångarna med hjälp av två röntgenbilder tagna i olika vinklar mot röntgenröret), sialografi med direkt förstoring av bilden används för närvarande sällan och främst inom vetenskaplig forskning.
Reografi av spottkörtlarna utförs för att studera vaskulärt blodflöde och mikrocirkulation i vävnader vid olika former av kronisk sialadenit. Förändringar i oscillationsamplitudens natur och blodflödeshastighet gör det möjligt att bedöma graden av morfologiska förändringar och förutsäga sjukdomsförloppet. Samtidiga sjukdomar kan påverka studiens resultat och bör därför beaktas vid bedömningen av dem.
Röntgendiagnostik av spottkörtelsjukdomar
De stora spottkörtlarna (parotidkörtlarna, submandibulära körtlarna, sublinguala körtlarna ) har en komplex tubulär-alveolär struktur: de består av parenkym och kanaler av fjärde ordningen (interlobära, interlobulära, intralobulära, interkalerade, strimmiga).
Parotiskörteln. Dess tillväxt och bildning sker upp till 2 års ålder. Körtelns storlek hos en vuxen: vertikal 4-6 cm, sagittal 3-5 cm, tvärgående 2-3,8 cm. Parotisgångens (Stenons) längd är 40-70 mm, diameter 3-5 mm. I de flesta fall har gången en uppåtgående riktning (snett bakifrån och framåt och uppåt), ibland - nedåtgående, mer sällan är dess form rak, genikulär, bågformad eller tvådelad. Körtelns form är oregelbundet pyramidformad, trapetsformad, ibland halvmåneformad, triangulär eller oval.
För att undersöka parotidkörteln tas röntgenbilder i frontal-nasal och laterala projektioner. I frontal-nasal projektionen är körtelns grenar utåt från underkäken, och i laterala projektionen är de överlagrade på underkäkens gren och retromandibulära fossa. Genom att lämna körteln i nivå med grenens främre kant öppnar sig kanalen i munhålans vestibulum motsvarande kronan på den andra övre molaren. På frontal-nasal röntgenbilderna syns en projektionsförkortning av kanalen. De mest optimala förutsättningarna för att studera kanalen skapas med ortopantomografi.
Den submandibulära spottkörteln har en platt-rund, äggformad eller elliptisk form, dess längd är 3-4,5 cm, bredd 1,5-2,5 cm, tjocklek 1,2-2 cm. Den huvudsakliga submandibulära (Wharton) utsöndringskanalen har en längd på 40-60 mm, en bredd på 2-3 mm, vid mynningen upp till 1 mm; som regel är den rak, mer sällan bågformad, öppnar sig på båda sidor om tungans frenulum.
Den sublinguala spottkörtelns mått är 3,5 x 1,5 cm. Den sublinguala (Bartholins) utsöndringsgången är 20 mm lång, 3-4 mm bred och mynnar ut på båda sidor om tungans frenulum.
På grund av anatomiska särdrag (den smala kanalen mynnar på flera ställen i det sublinguala vecket eller in i den submandibulära kanalen) är det inte möjligt att utföra sialografi av den sublinguala körteln.
Involutionella förändringar i de stora spottkörtlarna manifesteras av en minskning av körtlarnas storlek, förlängning och förträngning av kanalernas lumen sker, de får ett segmenterat, pärlliknande utseende.
Beroende på etiologi och patogenes skiljer man sig åt följande sjukdomar i spottkörtlarna:
- inflammatorisk;
- reaktiv-dystrofisk sialos;
- traumatisk;
- tumör och tumörliknande.
Inflammation i spottkörteln manifesterar sig i form av inflammatoriska sjukdomar i spottkörtelgången och kallas "sialodochit", i körtelparenkym - "sialadenit". Infektion i spottkörtelparenkym sker genom gångarna från munhålan eller hematogent.
Akut inflammation i spottkörteln är en relativ kontraindikation för sialografi, eftersom retrograd infektion är möjlig när kontrastmedel administreras. Diagnosen ställs utifrån den kliniska bilden av resultaten av serologiska och cytologiska studier av saliv.
Kroniska ospecifika symtom på inflammation i spottkörtlarna är indelade i interstitiella och parenkymatösa.
Beroende på svårighetsgraden av förändringar i körteln skiljer sig tre steg i processen på sialogram: initialt, kliniskt uttryckt och sent.
Radiologiska undersökningsmetoder inkluderar kontrastfri radiografi i olika projektioner, sialografi, pneumosubmandibulografi, datortomografi och deras kombinationer.
Kronisk parenkymatös sialadenit drabbar huvudsakligen parotidkörtlarna. I dessa fall observeras lymfohistiocytisk infiltration av stroma, och på sina ställen noteras kanaldesolation i kombination med deras cystiska expansion.
I det inledande skedet avslöjar sialogrammet rundade ansamlingar av kontrastmedel med en diameter på 1-2 mm mot bakgrund av oförändrat parenkym och kanaler.
I det kliniskt uttryckta stadiet är kanalerna i II-IV-ordningen kraftigt smalare, deras konturer är släta och tydliga; körteln är förstorad, parenkymets densitet minskar, ett stort antal hålrum med en diameter på 2-3 mm uppträder.
I det sena stadiet uppstår abscesser och ärrbildning i parenkymet. Flera ansamlingar av kontrastmedel i olika storlekar och former (mestadels runda och ovala) är synliga i abscessernas hålrum (deras diameter är från 1 till 10 mm). IV- och V-ordningens kanaler är förträngda på sialogrammet och saknas på vissa områden. Det oljiga kontrastmedlet kvarhålls i hålrummen i upp till 5–7 månader.
Kronisk interstitiell sialadenit kännetecknas av stromal proliferation, hyalinisering med ersättning och kompression av parenkymet och kanalerna med fibrös vävnad. Parotiskörtlarna är huvudsakligen drabbade och submandibulärkörtlarna är mer sällan drabbade.
I det inledande skedet av processen avslöjas förträngning av kanalerna i HI-V-ordrarna och viss ojämnhet i bilden av körtelns parenkym.
I det kliniskt uttryckta stadiet är kanalerna i II-IV-ordern avsevärt förminskade, parenkymets densitet minskar, körteln förstoras, kanalernas konturer är släta och tydliga.
I det sena skedet är alla kanaler, inklusive huvudkanalen, smalare, deras konturer är ojämna och i vissa områden kontrasterar de inte.
Diagnosen specifik kronisk sialadenit (vid tuberkulos, aktinomykos, syfilis ) ställs med hänsyn till serologiska och histologiska studier (detektering av drusen vid aktinomykos, mykobakterier vid tuberkulos). Hos patienter med tuberkulos är det av stor diagnostisk betydelse att upptäcka förkalkningar i körteln på röntgen. Flera hålrum fyllda med kontrastmedel detekteras på ett sialogram.
Kronisk sialodochit. Parotidkörtelgångarna är huvudsakligen drabbade.
I det inledande skedet visar sialogrammet att den huvudsakliga utsöndringskanalen är ojämnt vidgad eller oförändrad, och kanalerna i I-II, ibland II-IV-ordningen, är vidgade. De vidgade delarna av kanalerna växlar med oförändrade (rosenkransliknande utseende).
I det kliniskt uttryckta stadiet är kanalernas lumen avsevärt vidgade, deras konturer är ojämna men tydliga. Områden med vidgad vävnad växlar med områden med förträngning.
I det sena stadiet visar sialogrammet alternerande områden med utvidgning och förträngning av kanalerna; ibland avbryts kanalernas förlopp.
Spottstenssjukdom (sialolithiasis) är en kronisk inflammation i spottkörteln, där konkrementer (spottstenar) bildas i gångarna. Den submandibulära körteln drabbas oftast, mer sällan parotiskörteln och mycket sällan den sublinguala körteln. Spottstenssjukdom står för cirka 50 % av alla fall av spottkörtelsjukdomar.
En eller flera stenar är huvudsakligen belägna där huvudkanalen böjs, deras massa varierar från flera bråkdelar av ett gram till flera tiotals gram. De är lokaliserade i den submandibulära spottkörteln.
Diagnosen ställs efter röntgen- eller ultraljudsundersökning. Stenar kan finnas i huvudsakliga exkretionsgången eller i gångarna av I-III ordningen (de kallas vanligtvis "körtelstenar"). I de flesta fall är stenarna förkalkade och identifieras på röntgenbilden som tydligt definierade täta skuggor med rund eller oregelbunden oval form. Skuggans intensitet varierar och bestäms av stenarnas kemiska sammansättning och storlek. För att diagnostisera stenar i Whartongången i den submandibulära spottkörteln används intraoral röntgen av munbotten vid bettet, och vid misstanke om "körtelstenar" används röntgen av underkäken i sidoprojektionen. Vid röntgen av parotis spottkörteln tas röntgenbilder av underkäken i sidoprojektionen och bilder i frontal-nasal projektion.
Sialografi med vattenlösliga preparat är av särskild betydelse för att upptäcka icke-förkalkade (radionegativa) stenar och bedöma förändringar i spottkörteln. På sialogram ser stenarna ut som en fyllningsdefekt. Ibland är de inkapslade, indränkta i ett kontrastmedel och blir synliga på bilden.
I det inledande skedet visar sialogrammet expansionen av alla kanaler som ligger bakom kalkylen (salivretentionsstadiet).
I det kliniskt uttryckta stadiet växlar områden med expansion och förträngning av kanalerna.
I det sena skedet, som ett resultat av upprepade exacerbationer, uppstår ärrförändringar, vilket leder till bildandet av fyllningsdefekter. Körtelgångarnas konturer är ojämna.
Röntgenbilder visar stenar som är 2 mm eller större; stenar som finns i körteln är mer synliga.
Gruppen av reaktivt-dystrofiska processer inkluderar Sjögrens sjukdom och Mikulicz sjukdom.
Sjögrens sjukdom och syndrom. Sjukdomen manifesterar sig som progressiv atrofi av spottkörtelparenkym med utveckling av fibrös bindväv och lymfoid infiltration.
I sjukdomens inledande skede sker inga förändringar i sialogrammen. Senare uppträder extravasat på grund av ökad permeabilitet hos kanalväggarna. I de sena stadierna uppträder runda och ovala håligheter med en diameter på upp till 1 mm, kanalerna av III-V-ordningen är ofyllda. Allt eftersom sjukdomen fortskrider ökar håligheterna, deras konturer blir otydliga, kanalerna är ofyllda och huvudkanalen är vidgad. I allmänhet är den sialografiska bilden densamma som vid kronisk parenkymatös sialadenit.
Mikulicz sjukdom. Sjukdomen åtföljs av lymfoid infiltration eller utveckling av granulationsvävnad mot bakgrund av en kronisk inflammatorisk process.
På sialogrammet är spottkörtelns huvudgång smalare. Lymfoidvävnad, som klämmer kanalerna vid lobulernas portar, gör det omöjligt att fylla de minsta kanalerna med kontrastmedel.
Godartade och maligna formationer av spottkörtlarna. På sialogram av maligna tumörer är gränsen mellan normal vävnad och tumören otydlig på grund av deras infiltrativa tillväxt, och en fyllningsdefekt är synlig i tumören. I godartade tumörer bestäms en fyllningsdefekt med tydliga konturer. Fyllning av kanalerna i tumörens perifera delar gör att vi kan anta processens godartade natur. Diagnostiska möjligheter utökas genom att kombinera sialografi med datortomografi.
Vid misstanke om malign tumör utförs sialografi företrädesvis med vattenlösliga kontrastmedel, vilka frisätts och absorberas snabbare än oljebaserade. Detta är viktigt eftersom vissa patienter planerar att genomgå strålbehandling i framtiden.

