Medicinsk expert av artikeln
Nya publikationer
Cervikalt papillom
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
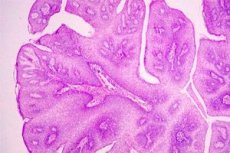
Vårtiga multipla utväxter på livmoderhalsens väggar, provocerade av papillomviruset, kallas livmoderhalspapillom. Ett sådant virus kan komma in i könsorganen efter oskyddad sexuell kontakt med smittkällan. Av denna anledning är det allmänt accepterat att denna sjukdom oftare drabbar kvinnor som inte har en regelbunden sexpartner.
Orsaker cervikala papillom
Flera möjliga orsaker till papillomvirusets penetration i kroppen beskrivs:
- samlag med en man som är bärare av papillomviruset. I detta fall spelar metoden för sexuell kontakt eller till och med närvaron av kondom ingen roll alls, huvudrollen spelas av att viruset kommer in i kroppen. Således kan viruset nå en kvinna även genom en kyss;
- Viruset kan också överföras i vardagen, i offentliga bad, solarier, simbassänger, bastur eller på stranden;
- infektionen kan drabba ett nyfött barn under förlossningen från en smittad mor;
- en persons svaga immunitet, försvagad av alkohol, rökning, frekvent stress och matsmältningsstörningar, skapar en gynnsam bakgrund för sjukdomens utveckling och progression.
Cervikal papillomvirus kan leva ett tag i den yttre miljön, så det rekommenderas inte att använda andras toalettartiklar, underkläder och handdukar.
Symtom cervikala papillom
Sjukdomen uppträder ofta utan några karakteristiska symtom, vilket gör det svårt att diagnostisera papillom. Ett senare stadium av sjukdomen kan manifestera sig med följande tecken:
- brännande känsla i det yttre könsorganet;
- förstoring av regionala lymfkörtlar;
- utseendet av tidigare okarakteristisk urladdning.
Den kliniska bilden av papillom beror till stor del på typen av patogen. Till exempel indikerar ett spetsigt kondylom vanligtvis ett akut stadium av den infektiösa processen. Men ett platt papillom i livmoderhalsen anses vara ett tecken på en kronisk lesion som orsakar störningar i strukturen i det övre epitelskiktet. Dessutom kan infektionen inte manifestera sig externt på grund av kroppens goda immunförsvar.
Visuella manifestationer av patologi kan vara märkbara under en gynekologisk undersökning. Vad kan en läkare se?
- Utseendet av vårtiga element på livmoderhalsen. Dessutom kan dessa element uppträda och försvinna växelvis. Färgen på det integumentära epitelet förändras inte.
- Dysplasiområden är ett tillstånd som ligger nära onkologi. Livmoderhalscancer och papillomvirus är mycket nära besläktade begrepp. Tyvärr kan specialister ofta upptäcka det maligna stadiet av papillom mycket senare än vad som skulle vara nödvändigt för framgångsrik behandling. Denna situation beror på att en kvinna inte misstänker den befintliga sjukdomen under lång tid och inte konsulterar en läkare. Komplex patologi upptäcks endast under en slumpmässig förebyggande undersökning.
- Knölar i livmoderhalsens epitel, som inte bara kan ses utan också kännas. Detta tillstånd är ett tecken på uppkomsten av spetsiga kondylom, multipla eller oberoende utväxter på huden. Sådana kondylom uppträder vanligtvis under förvärring av viruspatologin.
- Cervikal papillom och erosion kan framgångsrikt samexistera. När erosion finns på livmoderhalsens yta skapas ideala förhållanden för den vitala aktiviteten hos en virusinfektion. Närvaron av två sjukdomar samtidigt - erosion och papillom - ökar risken för att patologin förvandlas till en cancertumör.
Cervikal papillom under graviditeten
Ett papillom som upptäcks under graviditetsplaneringen måste behandlas, eftersom det utöver risken för malignitet i processen finns ett faktum att kondylom återkommer under graviditeten, liksom tillväxten av formationer, vilket kan bli ett hinder under förlossningen.
Om infektion med papillomvirus inträffar under graviditeten kan det bli ett hot om missfall. Experter diskuterar fortfarande huruvida viruset påverkar fostret och orsakar utveckling av olika defekter. Det är bara känt att överföringen av viruset från mor till embryo kan vara från 5 till 80%: vetenskapen har ännu inte fastställt hur detta sker. Det mest troliga är den uppåtgående vägen från livmoderhalsen, eller kontakt - under förlossningen. Barnets nederlag av papillomvirus kan manifestera sig i form av papillomatösa lesioner i andningssystemet, tecken på vårtliknande formationer på barnets yttre könsorgan. I det här fallet spelar det ingen roll om barnet föddes naturligt eller genom kejsarsnitt.
Ett intressant faktum är att papillomviruset, som upptäcktes hos en kvinna under graviditeten, i de flesta fall försvinner spårlöst efter förlossningen. Visuella tecken på sjukdomen minskar i storlek eller försvinner helt. Papillomviruset som upptäcks hos en gravid kvinna upptäcks vanligtvis inte senare, det vill säga så kallad spontan läkning observeras.
Om viruset upptäcktes före graviditeten minskar andelen självläkning avsevärt.
Var gör det ont?
Diagnostik cervikala papillom
De viktigaste diagnostiska metoderna för att bestämma papillomvirus:
- gynekologisk undersökning av en kvinna;
- utföra en kolposkopi;
- ta ett smetutstryk för cytologisk undersökning;
- histologisk analys av vävnader;
- PCR.
De visuella tecknen på sjukdomen är så karakteristiska att en enkel gynekologisk undersökning ofta kan räcka för att ställa en diagnos. Om en kvinna har papillom på sina yttre könsorgan undersöks livmoderhalsen utan problem, och även en uretroskopisk diagnostisk metod kan användas.
Metoden kolposkopi och biopsi kan användas vid dysplastiska förändringar i livmoderhalsen. I sådana fall är det möjligt att utföra ett test med ättiksyra. Kärnan i denna metod är följande: livmoderhalsen exponeras i speglar, behandlas med ättiksyra och joderad Lugols lösning. Om papillomvirus är närvarande ser det behandlade området ojämnt färgat ut, som i form av en mosaik.
Cytologisk undersökning av smetet utförs enligt Papanicolaou-metoden (Pap-test). Resultaten av denna metod är indelade i fem klasser:
- Klass I och II betyder avsaknad av skadad vävnadsstruktur;
- Klass III kräver ytterligare histologisk undersökning;
- Klass IV och V bekräftar detektionen av atypiska celler, ett karakteristiskt tecken på en malign process.
Histologisk undersökning ger också en uppfattning om möjligheten till malignitet i patologin.
Makroskopiskt definieras papillom i livmoderhalsen som vårtiga utväxter av rosa eller vitaktig färg, formade som rosetter.
Den histologiska strukturen hos cervikal papillom bestäms av dess utvecklings särdrag: papillom bildas som ett resultat av snabb fokal proliferation av skivepitel; i detta fall sticker epitelets ytliga lager ut ovanför slemhinnan i form av en liten veck, i vilken bindväv och kärl växer och bildar grunden för papillomets "ben". I ett antal observationer får papillom en tendens till subkutan tillväxt, vilket kan leda till malignitet i bakgrundsprocessen.
Polymeraskedjereaktionsmetoden gör det möjligt att bestämma virusets närvaro, samt att identifiera och specificera dess typ. Studien identifierar också tillfälliga virusformer som kan självläka. Detta faktum bör beaktas, och av denna anledning bör ett positivt PCR-test under inga omständigheter betraktas som en bekräftelse på en malign process. Testet rekommenderas att utföras för minst 15 typer av papillomvirus (exakt samma antal virustyper kan framkalla onkologi).
Om en diagnos av papillom mot bakgrund av dysplasi redan har fastställts, kan PCR hjälpa till att identifiera atypiska celler.
Vad behöver man undersöka?
Vilka tester behövs?
Differentiell diagnos
Differentialdiagnos bör utföras med följande sjukdomar:
- Skivepitelpapillom i livmoderhalsen är en godartad formation av icke-viral etiologi, som ofta uppstår efter mekaniskt trauma mot livmoderhalsen eller som en följd av den inflammatoriska processen. Med hjälp av kolposkopi kan små släta tumörer med hyperkeratotiska och parakeratotiska förändringar observeras. Sådana papillom avlägsnas kirurgiskt;
- leiomyom är en liten tumör i glatt muskelvävnad, ofta observerad mot bakgrund av andra fibroider;
- endometriossymptom på livmoderhalsen - blåröda och mörkfärgade fläckar förväxlas ofta med cystiska formationer. Vid undersökning av sådana fläckar i mikroskop kan celler i endometriet och endometrioidkörtlarna detekteras;
- erosiv patologi – en kränkning av epitelhöljets integritet på grund av irriterande effekter av kemiska ämnen (tvättmedel, sköljmedel etc.) eller mekaniska faktorer (användning av tamponger, spiraler). I detta fall blir livmoderhalsens vävnader lösa, hyperemiska och blåmärken kan uppstå.
En korrekt diagnos är ofta endast möjlig med kvalificerad omfattande diagnostik.
Vem ska du kontakta?
Behandling cervikala papillom
På grund av att viruset kan bete sig olämpligt under behandling (både spontan läkning och upprepade återfall efter behandling är möjliga), riktas behandlingen ofta inte mot själva viruset, utan mot att bekämpa papillomatösa manifestationer. Beslutet om lämpligheten av behandling fattas i allmänhet av en specialist individuellt.
Behandlingsåtgärder bör först och främst inriktas på att öka kroppens försvar. Sådana åtgärder inkluderar att förebygga hypotermi och stress, konsumera den nödvändiga mängden vitaminer och mikroelement, en aktiv livsstil och tillräcklig vila.
Bland de viktigaste terapeutiska metoderna för att bekämpa papillomviruset kan följande särskiljas:
- destruktionsmetod – lokalt applicerad terapi, vilket innebär att de drabbade områdena avlägsnas med flera metoder: kylbehandling, laserexponering, kauterisering av papillom på livmoderhalsen, excision med elektrokirurgi, användning av kemisk destruktion (triklorättiksyrapreparat, solkoderm, feresol). Sådana metoder kan även användas under graviditet, med tanke på den möjliga risken för blödning och sekundär infektion.
- Användning av cytotoxiner (kondylin, podofyllin, fluorouracil) är kontraindicerat för gravida kvinnor, men är ganska effektivt i kampen mot papillomviruset.
- immunologisk metod – involverar användning av interferoner (speciella immunproteiner). Sådana läkemedel inkluderar viferon, kipferon, reaferon.
- användning av speciella antivirala läkemedel (alpirazin, cidofovir, panavir).
Tyvärr kan borttagning av papillom på livmoderhalsen inte garantera fullständig eliminering av sjukdomen och frånvaron av ytterligare återfall. En kvinna kan förbli en passiv bärare av en latent infektion, som kan bli aktiv när som helst som passar henne. Av denna anledning är det efter avslutad behandling nödvändigt att vidta åtgärder för att förhindra återfall av sjukdomen.
Förebyggande
Det har bevisats att inte ens skyddad sexuell kontakt med kondom minskar risken för att smittas av papillomvirus. Därför bör du spela säkert och besöka en gynekolog för en förebyggande undersökning minst en gång om året.
Ytterligare förebyggande åtgärder:
- att ha en regelbunden sexpartner, undvika promiskuösa sexuella relationer;
- Det rekommenderas att börja ha sex vid 18 års ålder, när livmoderhalsens vävnader redan är tillräckligt mogna och slemhinnorna självständigt kan bestämma skyddsnivån mot infektion.
- förebyggande av ojämnheter i sex, artificiella aborter, curettage;
- aktiv livsstil, stärker immunförsvaret;
- genomföra vaccinationer.
Vaccination mot papillom i livmoderhalsen utförs samtidigt mot flera av de farligaste typerna av papillomvirus. Det administrerade serumet innehåller inte levande organismer, så det kan inte orsaka någon skada på en person. Det är viktigt att förstå att vaccinationen inte används för att behandla en redan befintlig sjukdom, utan endast för förebyggande.
Vaccinationen kan ordineras till både kvinnor och män för att förebygga följande patologier:
- malign sjukdom i livmoderhalsen;
- maligna lesioner av de yttre könsorganen, inklusive manliga;
- spetsigt kondylom;
- precancerösa patologier.
Vaccinationen utförs i tre steg: den andra vaccinationen kan göras 1–2 månader efter den första och den tredje 2–4 månader efter den andra vaccinationen. Effektiviteten av den genomförda proceduren uppskattas till 95–100 %.
Biverkningar av en sådan vaccination inkluderar viss försämring av allmäntillståndet under de första dagarna efter injektionen, och rodnad vid injektionsstället.
Vaccination utförs inte på personer som är benägna att få allergiska reaktioner mot någon av läkemedlets komponenter, gravida kvinnor eller vid akut sjukdom. Efter behandling av exacerbationer kan vaccination utföras.
Prognos
Prognosen för papillom kan endast vara gynnsam om kroppen är helt befriad från viruset. Den högsta sannolikheten för fullständig återhämtning kan endast uppnås med en omfattande behandlingsmetod - det vill säga användning av destruktionsmetoder och antiviral terapi. Vid monoton eller avbruten behandling ökar risken för återfall avsevärt.
Människor tar ofta sexuellt överförbara sjukdomar lättvindigt. Och även om infektionssjukdomar kan botas med korrekt utvalda antibiotika, är det något svårare att bekämpa virusinfektioner: virus är svårare att upptäcka och de beter sig ibland extremt oförutsägbart.
Cervikal papillom är en sådan sjukdom, som i vissa fall är svår att behandla, men ibland kan läka av sig själv.


 [
[