Medicinsk expert av artikeln
Nya publikationer
Erythema migrans
Senast recenserade: 29.06.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
De sista månaderna av våren, sommaren och den varma hösten är aktivitetssäsongen för många insekter, inklusive fästingar (Ixodid Ticks). Följaktligen är detta också tiden för toppincidensen av infektioner som bärs av sådana fästingar. Den vanligaste infektionen anses vara borrelios, eller fästingburen borrelios, eller borrelia. Ett typiskt tecken på denna patologi är erythema migrans, en hudmanifestation av sjukdomen som uppstår i området där en infekterad fästing har bett. Patogenen tränger in i den mänskliga huden med insektens spottvätska. Infektionen diagnostiseras och behandlas på en infektionsavdelning med antibiotika och symtomatisk behandling. [ 1 ]
Epidemiologi
Erythema migrans är en infektiös hudförändring som huvudsakligen uppstår efter bett av en borreliosbärande insekt. Infektionen sprider sig mycket snabbt, så erytemet tenderar att förstoras snabbt.
Sjukdomen utvecklas oavsett en persons ålder, etnicitet eller kön. De flesta fall förekommer hos personer mellan 21 och 60 år.
Den vanligaste platsen för utveckling av erythema migrans är övre och nedre torso, huvud och övre extremiteter.
Migrerande erytem är det första stadiet av borrelios, som är endemisk i USA, Australien, europeiska länder och Sibirien. I de allra flesta fall registreras sjukdomen under den varma årstiden.
Den första beskrivningen av erythema migrans gjordes för mer än ett sekel sedan av läkaren Afzelius, och något senare av Dr. Lipschutz. Sjukdomens essens klargjordes dock först relativt nyligen - på 70-80-talet av 1900-talet, då det orsakande agensen isolerades och infektionen borrelios beskrevs. Hittills är erythema migrans praktiskt taget förknippad med denna infektion och anses vara en slags indikator på borrelia (det andra namnet på borrelios).
Orsaker erythema migrans
Det vanligaste orsakande medlet för erythema migrans är en spiroket av släktet Borrelia, som är direkt släkt med fästingar av typen ixodes. Tillsammans med insektens salivsekret under ett bett kommer spiroketen in i mänskliga vävnader. Karakteristiska tecken utvecklas på huden i det drabbade området.
Från penetrationszonen med lymfa och blodflöde sprider sig infektionen till inre organ, leder, lymfkörtlar och nervsystemet. De döda spiroketerna frisätter ett endotoxiskt ämne i vävnaderna, vilket medför ett antal immunopatologiska processer.
Generellt kan vi nämna två grundläggande (vanligaste) orsaker till utveckling av erythema migrans, och de beror alla på kvalsterangrepp:
- Bet av en infekterad fästing Ixodes dammini eller pacificus;
- Lone star fästingbett, eller Amblyomma americanum.
En fästing kan "suga" på en persons hud medan man går i en park eller skog. Dessa insekter kan leva i gräset, på buskar och träd, samt bäras på fåglar, gnagare och andra djur. Smittbärare är ganska utbredda: i vårt land kan de hittas nästan överallt, särskilt under sommarsäsongen. [ 2 ]
Riskfaktorer
Den största riskgruppen för utveckling av erythema migrans kan beskrivas som arbetare i skogsbruksorganisationer, jägare och fiskare, personer som arbetar på dacha-tomter, i trädgårdar och grönsaksträdgårdar, samt de som regelbundet besöker skogsplantager för att samla bär och vilda örter.
Både turister och vanliga semesterfirare som gillar att tillbringa sin fritid närmare naturen kan drabbas av fästingbett och utveckling av erythema migrans. Specialister rekommenderar inte att besöka områden med möjlig insektshabitat utan särskilt behov, och särskilt inte under perioden maj till juli. Om du ändå måste gå ut i skogen är det önskvärt att välja de upptrampade stigarna utan att kasta dig in i snåren. Förresten, fästingar är mer synliga på ljusa klädesplagg.
Immunförsvaret hos en person är av stor betydelse för utvecklingen av erythema migrans. Mot bakgrund av stark immunitet manifesteras erytem ofta inte: detta betyder dock inte att inträdet av det orsakande medlet i vävnaderna inte kommer att medföra infektion och vidare utveckling av den infektiösa-inflammatoriska processen. [ 3 ]
Patogenes
Smittämnet för erythema migrans är oftast den gramnegativa bakterien Borrelia spirochete, som bärs av infekterade fästingar.
Vanligtvis lever dessa insekter i naturen i skogsparker, vid floder och sjöars stränder, nära gräs- och blomsterplantager. En person kan bli smittad genom ett bett: det är från denna plats på huden som utvecklingen av erythema migrans börjar. Det spelar ingen roll hur snabbt fästingen avlägsnas från kroppen: infektionen kommer in i kroppen omedelbart vid bettögonblicket, tillsammans med insektens salivsekret.
Under attacken biter kvalstret huden och bryter dess integritet. En del av patogenen sätter sig direkt i såret, resten sprider sig med blodomloppet och lymfflödet i hela kroppen och stannar kvar i lymfkörtlarna.
Erythema migrans anses vara ett entydigt och typiskt tecken på uppkomsten av borrelios, eller borrelia. En bredare klinisk bild med debut av multiorganengagemang noteras ungefär fyra veckor efter att erytem debuterat. Emellertid uppvisar cirka 30 % av patienterna med borrelios inte erythema migrans. Specialister tillskriver detta individuella särdrag hos den mänskliga immuniteten, såväl som volymen av infiltrerad infektion och bakteriens virulens.
Det infektiösa agenset tränger in i vävnaderna, och i de djupaste lagren - tack vare lymfkärlen. En inflammatorisk process med en allergisk komponent utvecklas. Exsudativa, proliferativa processer sker med deltagande av celler i det skyddande och retikuloendoteliala systemet, lymfocyter och makrofager. Patogenen binds, eftersom den uppfattas av strukturer som ett främmande agens. Samtidigt stimuleras cellproliferation, vävnadsskadan i bettområdet läker.
Direktmigrerande erytem är en konsekvens av överdriven reaktion i det kutana kärlnätet, hämning av blodcirkulationen och ökat plasmatryck på kapillärkärlen. Som ett resultat frigörs en viss mängd plasma i dermis, ödem börjar och en fläck som sticker ut ovanför frisk hud utvecklas. Vidare till dermis sker en migration av T-lymfocyter i kärlsystemet: de utövar kontroll över de "objudna gästerna" och förstör den återstående patogenen. Erytem har sitt ursprung i bettets centrala zon. I området för den ursprungliga lesionen avtar det inflammatoriska svaret, och gränserna fortsätter att förstoras på bekostnad av T-lymfocyter och cellstrukturer i dermis. Migrerande erytem tenderar att öka centrifugalt.
Symtom erythema migrans
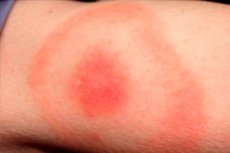
En rödaktig papel bildas på huden vid det bitna stället och ökar i diameter ("sprider sig") dagligen. Denna förstoring kan vara från en till flera veckor. Fläckens diameterstorlek överstiger ofta 50 mm. När papelen förstoras blir den centrala delen av erytemet blek.
En liknande reaktion uppstår i bettområdet: oftast påverkas överkroppen, skinkorna och extremiteterna. Fläckens kanter är vanligtvis tillplattade, utan tecken på fjällning. Patologi finns nästan aldrig på plantar- och handflatorna.
Kroniskt erythema migrans är en typ av infektiös dermatos orsakad av borrelia som har kommit in i vävnaderna efter ett fästingbett. Vissa offer har, förutom erythema migrans, allvarligare manifestationer av sjukdomen, i synnerhet hjärnhinneinflammation.
Bettområdet är vanligtvis en purpurrödaktig fläck, som gör sig märkbar efter en viss tid efter lesionen. Det patologiska elementet expanderar snabbt och får en oval, halvcirkelformad eller ringformad form. Fläckens genomsnittliga storlek är 50-150 mm. Som regel blir en person biten av endast en insekt, så fläcken är vanligtvis en enda.
Subjektiva förnimmelser saknas oftast, det finns inga klagomål mot bakgrund av hudrodnad. Efter en tid försvinner erythema migrans gradvis och lämnar ofta efter sig ett säreget spår i form av en pigmenterad fläck, som också plattas ut och ljusnar med tiden.
Enskilda patienter kan klaga på stickningar, mild klåda och ett allmänt obehagstillstånd. Om komplikationer uppstår vidgas den kliniska bilden och kompletteras med nya relevanta symtom. [ 4 ]
Första tecken
Fästingburen erythema migrans uppträder vanligtvis 3–30 dagar efter fästingbett. I vissa fall kan inkubationstiden dock vara upp till 90 dagar.
Erytemområdet ser ut som en rosa eller rödaktig fläck med en papel i området för insektsbettet. Formationen har en liten konvexitet, konturen ökar och förändras ständigt. När man rör vid den kan man känna en lätt värme. När den ökar blir den centrala zonen ljusare, erytem får utseendet av en ring. Det initiala stadiet kan hos enskilda patienter åtföljas av lätt klåda, värkande obehag.
Andra bakgrundssymptom kan inkludera:
- Sömnstörningar;
- En liten temperaturökning;
- Svaghet, en konstant känsla av trötthet;
- Huvudvärk, yrsel.
Stages
Erythema migrans vid borrelia har tre stadier:
- Lokaliserad tidigt;
- Spriddes tidigt;
- Sent.
Mellan de tidiga och sena stadierna går det vanligtvis ett tidsförlopp utan uppenbara symtomatiska manifestationer.
Låt oss bryta ner varje steg separat.
- Erythema migrans vid borrelios är ett grundläggande tidigt symptom och förekommer hos de flesta patienter. Början av dess utveckling är uppkomsten av en rödaktig fläck som en papel i huden efter fästingbett. Tecknet uppträder ungefär en månad efter bettet, men det kan uppstå tidigare - även på den tredje eller fjärde dagen. Det är viktigt att inte alla patienter vet att de har blivit attackerade av en insekt: många inser det inte och uppmärksammar därför inte rodnaden till en början. Med tiden "sprider sig" det rodnade området, en genomskinlig zon bildas mellan den centrala och perifera delen. Mitten förtjockas ibland. Om erythema migrans inte behandlas försvinner det vanligtvis inom cirka en månad.
- Det disseminerade tidiga stadiet visar tecken på spridning av patogenen i hela kroppen. Efter att det första stadiet har avslutats och erythema migrans, som inte har behandlats ordentligt, försvinner, uppträder många ringformade sekundära element på huden, utan en kompakterad central del. Dessutom uppträder neuromyalgi och influensaliknande symtom (allmänt obehag, stelhet i nackmusklerna och feber). Sådana symtom varar ibland i flera veckor. På grund av den ospecificerade kliniska bilden diagnostiseras sjukdomen ofta fel, så behandlingen ordineras felaktigt. Hos vissa patienter finns, utöver ovanstående symtom, ländryggssmärta, dyspepsi, halsont, förstoring av mjälte och lymfkörtlar. Den kliniska bilden av det andra stadiet av erythema migrans är ofta instabil och förändras snabbt, men de konstanta tecknen är allmän ohälsa och förlust av styrka, vilket varar under ganska lång tid - mer än en månad. Hos vissa patienter finns det ett fibromyalgiskt syndrom som kännetecknas av utbredd smärta och trötthet. Omedelbara tecken på erythema migrans på huden kan återkomma, men i en mildare variant. Neurologiska störningar förekommer (cirka 15 % av fallen) före utvecklingen av artrit. Oftast representeras sådana störningar av lymfocytisk meningit, kranial neurit, radikuloneuropati. Myokardstörningar (myoperikardit, atrioventrikulära blockeringar) observeras i mindre än 10 % av fallen.
- Om ingen ytterligare behandling ges, fortskrider erythema migrans och infektiösa lesioner till nästa, sena stadium, som utvecklas flera månader eller till och med år efter den fästingburna lesionen. De flesta patienter utvecklar artrit, och lederna blir svullna och smärtsamma. Bildning och till och med bristning av Bakers cystor är möjlig. Bland de vanliga tecknen på sjukdomen är allmänt obehag, svaghet, en liten temperaturökning. I ytterligare frånvaro av behandling utvecklas atrofi i form av kronisk akrodermatit, polyneuropati, encefalopati.
Formulär
Erytem är en onormal hudrodnad, eller rödaktiga utslag som orsakas av ökat blodflöde till kapillärerna – och problemet beror inte i alla fall på att Borrelia spiroketer har kommit in i vävnaderna. Erythema migrans kategoriseras i flera varianter, och var och en har sina egna specifika tecken och orsaker.
- Dariers erythema migrans är en sällsynt och dåligt förstådd sjukdom. Den manifesterar sig mot bakgrund av symtom på förvärring av latent virusinfektion framkallad av Epstein-Barr-virus. Patogenesen för denna typ av erytem är fortfarande oklar.
- Migrerande erythema nodosum är en specifik typ av inflammatorisk process i fettvävnad (pannikulit), som kännetecknas av uppkomsten av palpabla smärtsamma subkutana noduler med en rödaktig eller lila-röd nyans, oftare i underbenen. Patologi uppstår som ett resultat av att provocera systemisk sjukdom med streptokockinfektion, enterokolit och sarkoidos.
- Nekrolytiskt erythema migrans provoceras av utvecklingen av glukagonom, som uppstår från α-cellerna i bukspottkörteln hos patienter med diabetes mellitus. Patologin manifesteras av ett cykliskt erytematöst utslag med ytliga blåsor i kanterna, åtföljt av en klåda eller brännande känsla. Histologisk undersökning fastställer nekros i de övre epidermala skikten med svullnad och nekrotiserade keratinocyter.
- Erythema migrans Afzelius Lipschutz är den vanligaste typen av patologi, vilket är det inledande stadiet i utvecklingen av fästingborrelios (Lyme-sjukdom).
- Gammels erythema migrans är ett specifikt hudutslag, kliande, randigt, girlandliknande, som uppstår mot bakgrund av onkologiska processer i kroppen. Erytem har utseendet av hundratals ringformade element som liknar urtikaria, men är spridda över hela överkroppen. Ofta liknar fläcken ett trädsnitt eller tigerhud. Sjukdomens huvudsakliga kännetecken är en snabb förändring av konturerna, vilket helt rättfärdigar namnet migrerande (föränderlig) rodnad.
Komplikationer och konsekvenser
Erythema migrans försvinner oftast ungefär en månad efter debut (ibland efter flera månader). Övergående flagnande, pigmenterade fläckar finns kvar på huden. Under en tid kommer patienten att uppleva mild klåda, domningar och minskad smärtkänslighet.
Om erythema migrans inte behandlas eller behandlas felaktigt, övergår patologin i en kronisk form: den växande inflammatoriska processen bidrar till utvecklingen av atrofiska och degenerativa sjukdomar - främst i nervsystemet. Patienterna börjar få sömnproblem, uppmärksamhet och minne försämras, det finns emotionell labilitet, en konstant känsla av ångest. Eftersom sådana reaktioner är en konsekvens av demyelinisering av nervfibrer, utvecklas encefalomyelit hos patienten, encefalopati med epileptiska anfall utvecklas. Kranialnerver (optiska, vestibulokokleära) kan påverkas. Sådana patologiska symtom som tinnitus, yrsel, minskad synskärpa, förvrängning av synuppfattningen. Vid ytterligare skador på ryggmärgen störs känsligheten och domningar uppstår i någon av kotpelarna.
Diagnostik erythema migrans
Diagnosen erythema migrans ställs av en infektionsläkare, med hänsyn till informationen som erhållits genom undersökning och intervju av patienten. I de flesta fall räcker en visuell undersökning för att ställa en diagnos, särskilt vid ett bekräftat fästingbett. I ett tidigt skede är laboratoriediagnosen inte så informativ, eftersom erythema migrans upptäcks innan positiva resultat av serologiska tester visas. [ 5 ]
För att bekräfta sjukdomens infektiösa natur utförs blodprover (antikroppar mot Borrelia, enzymlänkad immunosorbentanalys eller ELISA). Studien anses positiv om följande indikatorer detekteras:
- IgM mot Borrelia är 1:64 eller mer;
- IgG mot Borrelia är 1:128 eller mer.
Sådana studier är inte alltid vägledande, så de utförs flera gånger, med ett visst tidsintervall.
I områden där borrelia är endemiska söker många patienter läkare för liknande symtom på sjukdomen men utan tecken på erythema migrans. Hos sådana individer kan en förhöjd IgG-titer jämfört med en normal IgM-titer indikera en tidigare infektion men inte en akut eller kronisk infektion. Sådana fall kan leda till långvarig och onödig antibiotikabehandling om de misstolkas.
Instrumentell diagnostik inkluderar mikroskopi av olika biomaterial: blod, cerebrospinalvätska, lymfa, intraartikulär vätska, vävnadsbiopsiprover etc. Odlingstester är relativt sällsynta, eftersom groning av borrelioskulturer är en ganska arbetsintensiv och tidskrävande process.
Om det inte finns utslag i form av erythema migrans blir det svårare att ställa en korrekt diagnos.
Differentiell diagnos
Beroende på de kliniska manifestationerna måste erythema migrans ofta särskiljas från andra sjukdomar:
- Akut luftvägsinfektion;
- Rosa bältros;
- Erytematös svullnad;
- Allergisk process som svar på ett insektsbett.
I sydamerikanska stater och Atlantkusten kan insektsbett från Amblyomma americanum orsaka ett utslag liknande erythema migrans, åtföljt av ospecifika systemiska symtom. Utveckling av borrelios i denna situation är dock utesluten.
Vem ska du kontakta?
Behandling erythema migrans
Patienter med måttligt eller komplicerat förlopp av erythema migrans läggs in på infektionsmottagningen för inneliggande behandling. Lindriga fall kan behandlas öppenvårdspatienter.
För att neutralisera sjukdomens infektiösa agens används antibiotika i tetracyklingruppen eller semisyntetiska penicilliner (injektioner och intern administrering av läkemedel). Vid kronisk erythema migrans är det lämpligt att använda cefalosporinläkemedel av den senaste generationen (i synnerhet ceftriaxon ). [ 6 ]
Det är obligatoriskt att genomföra och symtomatisk behandling:
- Avgiftningsbehandling, korrigering av syra-basbalansen (administrering av glukos-saltlösningar);
- Behandling mot ödem (administrering av diuretika i form av furosemid, reogluman).
För att optimera kapillärblodcirkulationen i vävnaderna förskrivs:
- Hjärt-kärlmediciner ( Cavinton, Trental, Instenon);
- Antioxidanter (tokoferol, askorbinsyra, aktovegin );
- Nootropa läkemedel, B-gruppvitaminer;
- Smärtstillande och antiinflammatoriska läkemedel ( indometacin, paracetamol, meloxicam);
- Medel som optimerar neuromuskulära processer (Proserin, Distigmin).
Behandlingen är förlängd och ordineras av en läkare individuellt.
Förebyggande
De grundläggande metoderna för att förebygga erythema migrans är desamma som för att förebygga infektion med borrelios.
Det är nödvändigt att vara uppmärksam på rätt klädval när man går till jobbet eller vilar utomhus, promenerar i parken eller skogsområdet. Det är obligatoriskt att bära huvudbonad, oavsett om det är en hatt, panamajacka eller halsduk. Kläderna är bättre att välja ljusa färger med långa ärmar. Optimalt sett, om manschetterna runt händer och smalben är täta, på ett gummiband. Skorna ska vara stängda.
På kläder och exponerade kroppsdelar (exklusive ansiktet) rekommenderas att applicera speciella repellenter - utvärtes preparat som avvisar insekter, inklusive fästingar.
När du kommer hem – efter en promenad, vila eller efter ett arbetspass – bör du noggrant inspektera dina kläder, din kropp och ditt hår för att upptäcka fästingar.
Det är också nödvändigt att känna till de grundläggande reglerna för att ta bort insekten, om den skulle tränga in i kroppen. Fästingen ska hållas hårt där den tränger in i huden, med hjälp av en ren pincett eller bara rena fingrar, hålla insekten i rät vinkel, vrida den och dra ut den. Bettområdet ska behandlas med en antiseptisk lösning (till exempel alkohollotion, vodka etc.). Det är önskvärt att lägga fästingen i en ren burk och ta den till närmaste sanitär-epidemiologiska station (SES) för att bedöma sannolikheten för infektion. Om det inte finns någon möjlighet att undersöka insekten bränns den.
Det resulterande såret inspekteras regelbundet och kroppstemperaturen mäts i fyra veckor. Detta är nödvändigt för att i tid upptäcka de första tecknen på patologi. Det bör vara obligatoriskt att kontakta en läkare om det drabbade området visar sig ha sådana symtom:
- Rödhet med tydligt markerade konturer, med en diameter på 30 mm eller mer;
- Smärta i huvudet, yrsel av okänt ursprung;
- Smärta i ländryggen;
- En temperaturökning över 37,4°C.
Vissa experter rekommenderar profylaktisk administrering av antibiotika (penicillin, tetracyklinserier, cefalosporiner) efter ett fästingbett:
- Inom fem dagar om antibiotikabehandling påbörjades från bettets första dag;
- Inom 14 dagar om det har gått tre dagar eller mer sedan bettet.
Självbehandling med antibiotika är oacceptabelt: läkemedel ordineras av en infektionsläkare baserat på misstankar och symtom.
Prognos
Livsprognosen är gynnsam. Om sjukdomen dock inte behandlas kan den bli kronisk, med ytterligare skador på nervsystemet och lederna, med nedsatt arbetsförmåga och funktionsnedsättning. I många fall måste patienter begränsa sin yrkesverksamhet om den åtföljs av överdriven belastning på de drabbade organen.
Det moderna tillvägagångssättet för behandling av erythema migrans förutsätter alltid en komplex effekt: det är under sådana förhållanden vi kan tala om den största effektiviteten och gynnsamma prognosen för patienter.

