Medicinsk expert av artikeln
Nya publikationer
Knäled
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
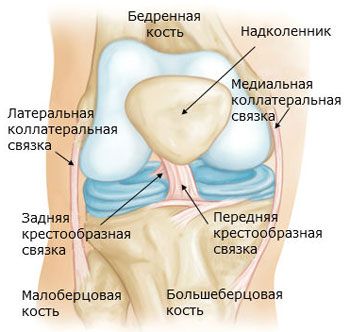
Knäleden (art. genus) är den största och mest komplexa i sin struktur. Den bildas av lårbenet, skenbenet och knäskålen. De ledande ytorna på lårbenets mediala och laterala kondyler artikulerar med den övre ledande ytan på skenbenet och knäskålen. Inuti leden finns halvmåneformade intraartikulära brosk - de laterala och mediala meniskerna, vilka ökar kongruensen mellan de ledande ytorna och även har en stötdämpande roll.
Den laterala menisken (meniscus lateralis) är bredare än den mediala menisken (meniscus medialis). Meniskens laterala kant är sammanfogad med ledkapseln. Meniskens inre, avtunnade kant är fri. Meniskens främre och bakre ändar är fästa vid skenbenets interkondylära eminens. Meniskens främre ändar är sammanbundna av knäets tvärgående ligament (lig. transversum genus).
Läs också: |
Knäledens ledkapsel är tunn. På lårbenet är den fäst ungefär 1 cm från kanterna på ledytorna, på skenbenet och knäskålen - längs kanterna på ledytorna. Synovialmembranet bildar flera veck som innehåller fettvävnad. De största parade pterygoidvecken (plicae alares) är belägna på knäskålens sidor. Från knäskålen till det främre interkondylära fältet löper ett oparat infrapatellärt synovialveck (plica synovialis infrapatellaris) vertikalt nedåt.
Ligament i knäleden
Knäleden förstärks av ligament. Det fibulära kollaterala ligamentet (lig. collaterale fibulare) är extrakapsulärt och löper från lårbenets laterala epikondyl till den laterala ytan av vadbenshuvudet. Det tibiala kollaterala ligamentet (lig. collaterale tibiale), som är sammanvuxet med kapseln, börjar på lårbenets mediala epikondyl och är fäst vid den övre delen av skenbenets mediala kant. På ledens bakre yta finns det sneda knävecksligamentet (lig. popliteum obliquum), som är den ändliga delen av senan i semimembranosusmuskeln. Detta ligament är invävt i ledkapselns bakre vägg och är också fäst vid den bakre ytan av skenbenets mediala kondyl.
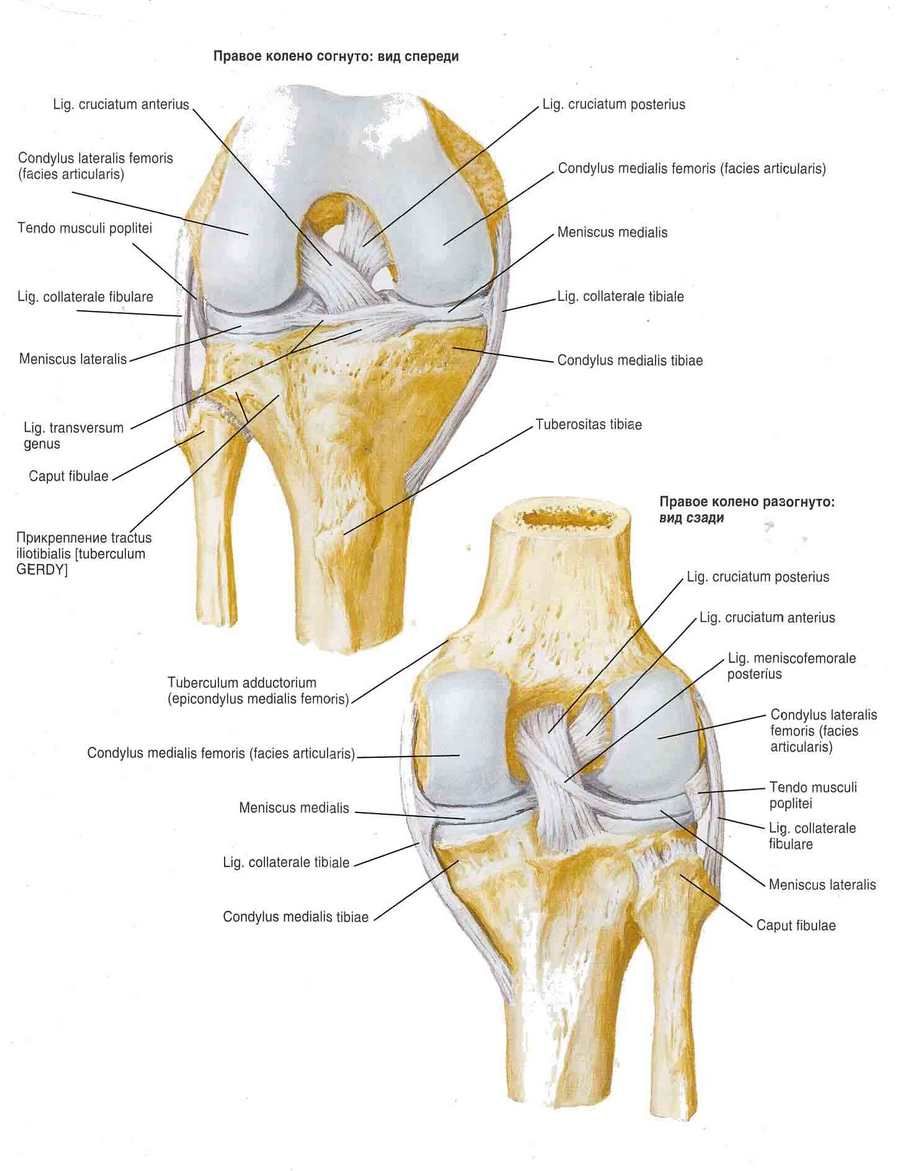
Det bågformade knävecksligamentet (lig. popliteum arcuatum) utgår från den bakre ytan av vadbenshuvudet , böjs medialt och fäster vid skenbenets bakre yta. Framför förstärks ledkapseln av senan i quadriceps femoris, som kallas knäskålsligamentet (lig. patellae). De inre och yttre buntarna av quadriceps femoris-senan, som löper från knäskålen till lårbenets mediala och laterala epikondyler och till skenbenets kondyler, kallas knäskålens mediala och laterala stödligament (retinaculum patellae mediate et laterale).
Knäledshålan innehåller korsband täckta med ett synovialt membran. Det främre korsbandet (lig. cruciatum anterius) börjar på den mediala ytan av den laterala femurkondylen och fäster vid det främre interkondylära fältet i tibia. Det bakre korsbandet (lig. cruciatum posterius) är utspänt mellan den laterala ytan av den mediala femurkondylen och det bakre interkondylära fältet i tibia.
Synovialmembran i knäleden
Knäleden har flera synovialsäckar. Deras antal och storlek varierar individuellt. Synovialsäckarna är huvudsakligen belägna mellan senorna och under dem nära senornas fästpunkt vid benen. Den suprapatellära bursan (bursa suprapatellaris) är belägen mellan senan i quadriceps femoris och femur. Den djupa infrapatellära bursan (bursa infrapatellaris profunda) är belägen mellan knäskålsligamentet och skenbenet. Den subtendinösa bursan i sartoriusmuskeln (bursa subtendmea m. sartorii) är belägen nära fästpunkten för senan i skenbenet. Den subkutana prepatellära bursan (bursa subcutanea prepatellaris) är belägen i vävnadslagret framför knäskålen. Poplietalfossa (recessus subpopliteus) är belägen bakom knäleden, under poplietalmuskelns sena.
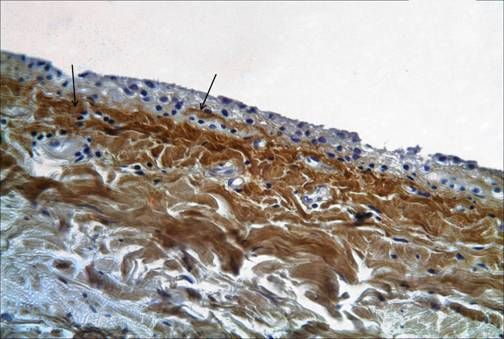
Synovialmembranet bekläder ledens icke-broskiga yta och skiljer sig från mesotelvävnaden i andra kroppshåligheter. Det är inte en riktig epitelvävnad. Enligt histologiska egenskaper urskiljs tre typer av synovialvävnad: synovialbeklädnaden i alveolarytorna, fibrösa ytor och fettvävnad. Synovialmembranet som täcker korsbanden är ganska väl innerverat och rikligt blodförsett. Dessutom har knäleden makroskopiska synovialstrukturer som har en viss betydelse - dessa är veck eller plicae. Följande mest betydande veck urskiljs: suprapatellära, infrapatellära, medialpatellära och laterala. Suprapatellära plica är den vanligaste (i 90 % av fallen). Synovialvecken i sig har liten kirurgisk betydelse, men under olika patologiska förhållanden kan de öka i storlek, tjockna och förlora elasticitet, vilket i sin tur leder till begränsad rörelse i leden, särskilt flexion. Ibland är intraartikulära kroppar dolda i synovialveckens tjocklek.
Den infrapatellära plicaen (lg. mucosum) är en embryonal septum mellan ledens mediala och laterala delar. När den är hypertrofierad är visualisering av ledens olika delar under artroskopi extremt svår. Den vanligast behandlade plicaen är den mediala plicaen, som börjar på ledens mediala sida, löper lateralt och går in i den mediala delen av synovialkapseln och täcker den infrapatellära fettkudden. Dess förekomst i leden varierar från 18 till 55 %.
Menisken i knäleden
Knäledens menisk är placerad i ledhålan och tjänar till att stödja och skydda brosket. Förutom stötdämpande funktioner upprätthåller menisken den ömsesidiga formen hos benens artikulerande ledytor och minskar även friktionen i lederna. De flesta knäskador uppstår i ledens menisk. Vid sådana skador begränsas rörligheten, smärta uppstår och i svåra fall skadas brosket och artros utvecklas. Meniskskador kan kombineras med ligamentruptur och benskador, vilket kräver omedelbar läkarvård.
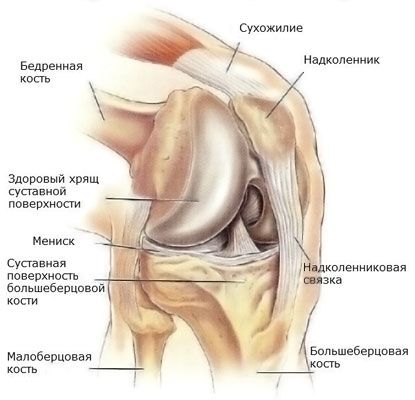
Beroende på vilken menisk som är skadad, extern eller intern, skiljer man sig åt följande typer av skador:
- Menisklossning från kapseln
- Meniskruptur (ses oftast i den inre menisken, kan vara längsgående eller tvärgående)
- Meniskkompression (förekommer vanligtvis i den laterala menisken)
En meniskruptur kan orsakas av en knäskada, en obekväm, skarp rörelse, till exempel vid ett hopp. Oftast inträffar sådana skador bland idrottare. Prognosen för sjukdomsutfallet beror på skadans svårighetsgrad, dess lokalisation och vävnadernas tillstånd. Vid kroniska patologier i knäleden kan meniskvävnaderna degenerera till fibrösa utväxter, bli tunnare och delaminera. Broskvävnaden förlorar sina funktioner, vilket leder till utveckling av knäledsartros.
När menisken är skadad kan följande symtom uppstå: svårigheter att röra sig, särskilt vid trappsteg, vätskeansamling i leden, muskelvävnadsatrofi, ett klickande ljud i knät, lokal temperaturökning i det drabbade området, smärta vid böjning och rätning av knät, svullnad.
Beroende på hur allvarlig sjukdomen är ordineras behandling, som kan vara antingen konservativ eller kirurgisk. Konservativ behandling innefattar användning av fysioterapimetoder, patienten rekommenderas att vila, is kan appliceras på det drabbade området och elastiska bandage kan appliceras. Vid stora bristningar eller separation av en del av menisken från kapseln, såväl som vid ligamentskador, kan behandling utföras kirurgiskt med artroskopimetoder. Perioden för fullständig återställning av ledens motoriska förmåga kan variera från flera veckor till två till tre månader.
Formen på ledytorna gör denna led kondylär. Den genomgår flexion och extension runt frontaxeln (med en total volym på 150°). När smalbenet böjs (på grund av avslappning av kollateralligamenten) kan det rotera i förhållande till den vertikala axeln. Den totala rotationsvolymen når 15°, passiv rotation - upp till 35°. Korsbanden hämmar pronation, och de slappnar av under supination. Supination hämmas huvudsakligen av spänningen i kollateralligamenten. Flexionen begränsas av spänningen i korsbanden och senan i quadriceps femoris.
Aktiva och passiva stabilisatorer i knäleden
Mekanismerna för knäledsstabilisering i olika positioner av låret, smalbenet, i statik och dynamik, under normala och patologiska förhållanden har varit i fokus för forskare i många år, men långt ifrån allt är klart i detta problem för närvarande.
För enkelhetens skull är dessa mekanismer indelade i passiva och aktiva. De förra inkluderar kongruensen mellan ledytorna och broskstrukturerna, såväl som knäledens kapsel-ligamentösa apparat, som passivt motverkar skenbenets förskjutning. De senare inkluderar de periartikulära musklerna, som aktivt motverkar detta. I verkligheten arbetar de samtidigt, ömsesidigt kompletterande och/eller ersättande varandra. Vid skador på kapsel-ligamentösa strukturer störs båda mekanismerna i en eller annan grad, permanent eller tillfälligt, vilket leder till att ledens funktion lider - dess instabilitet noteras.
Stabilisering av knäleden är ett av de problem vars lösning endast är möjlig med hjälp av data som erhållits inom olika kunskapsområden (morfologi, fysiologi och biomekanik).
För att fastställa vilka länkar i patogenesen av denna process som kan påverkas och återställa den nedsatta funktionen är det nödvändigt att beakta mekanismerna för knäledsstabilisering. Dessutom är det viktigt att besvara frågan om vilken väg man ska ta. Bör vi förlita oss på återställning eller kompensation av funktionen? I vilka fall bör vi välja konservativ och i vilka kirurgiska behandlingstaktik, och vilken roll spelar funktionell terapi i dessa fall?
Lösningen på dessa grundläggande problem är endast möjlig med en noggrann undersökning av knäledens biomekanik.
Rörelser i knäleden
Runt frontalaxeln upp till 135° (flexion) och upp till 3° (extension). Rotation av underbenet runt den längsgående axeln - upp till 10°.
Böj underbenet: biceps femoris, semimembranosus, semitendinosus, popliteus och gastrocnemius.
Följande muskler roterar underbenet inåt (med böjt knä): semimembranosus- och semitendinosusmusklerna, sartoriusmuskeln och gastrocnemiusmuskeln (mediala huvudet).
Rotation av underbenet utåt: gastrocnemiusmuskeln, biceps femoris (lateral huvudmuskel).
De viktigaste sjukdomarna i knäleden
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Deformerande artros i knäleden
Detta är en kronisk sjukdom där degenerativa processer sker i ben- och broskvävnader, vilket leder till leddeformation. De viktigaste tecknen på deformerande artros: smärtan ökar vid rörelse, intensifieras i fuktigt och kallt väder och avtar vanligtvis i vila. Ju äldre en person blir, desto högre är sannolikheten för att utveckla sjukdomen. Detta förklaras av att broskvävnaden inuti lederna slits ut med tiden och är allt svårare att återställa efter skador och fysisk ansträngning. Ärftliga faktorer spelar också en viktig roll i sjukdomens utveckling.
Deformerande artros i knäleden åtföljs av en knastrande smärta vid rörelse, som går över med tiden, eftersom benytan slätas ut under friktion. En inflammatorisk process utvecklas i knäleden, cystor uppstår i benvävnaden, patienten har svårt att röra sig, han börjar halta när han går. Sjukdomsförloppet förvärras av fysisk överbelastning, långvarig belastning på benen, till exempel hos personer vars yrkesverksamhet innebär långvarigt stående - säljare, lärare, idrottare etc.
Leddeformation börjar vanligtvis utvecklas i sjukdomens andra stadium. I det tredje stadiet expanderas och deformeras lederna i sådan utsträckning att leden blir helt orörlig.
 [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ]
Artrit i knäleden
Knäledsartros delas in i artros, reumatoid artrit och posttraumatisk artrit. Den vanligaste formen av knäledsartros är artros. Denna sjukdom fortskrider gradvis och utarmar ledbrosket. Artros drabbar vanligtvis äldre och medelålders personer. Artros, eller gonartrit, i knäleden påverkar de periartikulära musklerna, inklusive synovialmembranet och ligamenten, som ett resultat av den inflammatoriska processen i mjukvävnaderna.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ]
Reumatoid artrit i knäleden
Det kan förekomma i både akut och kronisk form. I sjukdomens akuta skede ansamlas vätska i knäledshålan. Patienten känner smärta, rodnad och svullnad i knäleden. Ledens motoriska aktivitet minskar, patienten försöker hålla benet i ett halvböjt läge. Om var har bildats i leden uppträder sjukdomen med hög temperatur och frossa. Svullnaden i leden är mycket uttalad. Som regel drabbar denna form av sjukdomen två knäleder.
Posttraumatisk artrit i knäleden
Det uppstår när knäleden skadas och kan utvecklas under årens lopp, gradvis förstöra ledbrosket, orsaka smärta och begränsa ledens funktion.
Knäledsmärta
Smärta i knäleden åtföljs av följande symtom:
- Ökar vid trappgång
- Begränsar ledens motoriska aktivitet, intensifieras vid försök att böja eller räta ut benet
- Åtföljt av ett knastrande ljud vid rörelse och uppkomsten av svullnad
- Ledytorna är deformerade
- Lårmusklerna atrofierar
- En ojämn, vaggande gång uppträder
Smärta i knäleden uppstår ofta också vid koxartros eller artros i höftleden.
Hur undersöks knäleden?
Undersök patienten liggande på rygg med utsträckta ben. Finns det svullnad i knäledsområdet? (Orsaker: förtjockning av benet, vätskeansamling i ledhålan, förtjockning av knäledens synovium; i det senare fallet känns "friktion" vid palpation.) Observera om det finns atrofi av quadricepsmusklerna. Närvaron av vätska i knäledshålan kan bekräftas med följande teknik: placera ena handflatan på knäskålen, eller snarare, på området som ligger strax ovanför den, och tummen och pekfingret på den andra handen under knäskålen. Genom att ändra trycket på knäskålen orsakar undersökaren vätskans rörelse i knäledshålan, vilket känns med fingrarna. Om det finns 30-40 ml vätska i ledhålan kan fenomenet patellar balloting orsakas, i vilket fall dess stötar mot de omgivande benen känns ("patella tapping"). Dessa "tappande" ljud kan saknas om utgjutningen är mycket liten i mängden eller om den är "spänd" men dess volym överstiger 120 ml.
Graden av flexion och extension i knälederna varierar mellan individer. Flexion anses vara helt tillräcklig om en person kan röra vid skinkan med hälen. Jämför knäledernas extension på de sjuka och friska extremiteterna. Tillståndet hos de mediala och laterala ligamenten undersöks med knäleden nästan helt utsträckt. Med ena handen lyfter undersökaren patientens ben, liggande på soffan, vid fotleden och fixerar knäet lätt med den andra handen. Knäledens ligament spänns i abduktionsögonblicket - i detta fall försöker de abducera genom att greppa fotleden på det ben som undersöks med ena handen, och med den andra handen, belägen under knäleden, trycka knäleden i medial riktning (detta är ett test för de mediala ligamenten). Omvänd manipulation med adduktion i knäleden är ett test för de laterala ligamenten. Om dessa ligament slits sönder kommer knäleden att "öppnas" mer vid undersökning av motsvarande ligament (se till att jämföra knälederna på båda extremiteterna).
Korsbanden undersöks genom att knäleden fixeras i en 90° vinkel. Foten på det ben som undersöks ligger på britsen, och undersökaren sitter på den för att immobilisera skenbenet. Fatta tag i knäet bakifrån med fingrarna så att tummarna ligger på lårbenets kondyler. Med lårets quadricepsmuskel avslappnad bedöms skenbenets anteroposteriora övergång till lårbenet (normalt är den cirka 0,5 cm), det främre korsbandet begränsar lårbenets glidning framåt och det bakre - bakåt. Överdriven glidning i en av riktningarna (se till att jämföra med knäet på det andra benet) kan tyda på skada på motsvarande ligament.
McMurray-rotationstestet är utformat för att upptäcka meniskrupturer med bevarad pedikel. Knäleden böjs, tibia roteras i sidled och sedan sträcks knäleden ut samtidigt som tibia fortsätter att roteras. Manövern upprepas flera gånger med olika grader av flexion i knäleden, och sedan igen med rotation av tibia mot femur. Syftet med denna manipulation är att pressa den fria änden av den meniskuspedunkulerade inuti leden. När knäet rätas ut släpps den pressade fria änden av menisken, och detta åtföljs av en känsla av ett märkligt klick (ibland hörbart), och patienten märker smärta. Denna manöver avslöjar dock inte "hinkhandtagsrupturer". Kom ihåg: när man rör en normal knäled hörs vanligtvis klicket från patella.
Artroskopi av knäleden
Knäartroskopi har gjort det möjligt att undersöka knäledens inre strukturer, vilket gör det möjligt att ställa en korrekt diagnos och sjukdomar som orsakar knäsmärta utan att öppna leden. Med denna metod har det blivit möjligt att utföra ett antal kirurgiska ingrepp i en sluten led, vilket utan tvekan förkortar återhämtningsperioden för personer som har genomgått artroskopisk kirurgi.
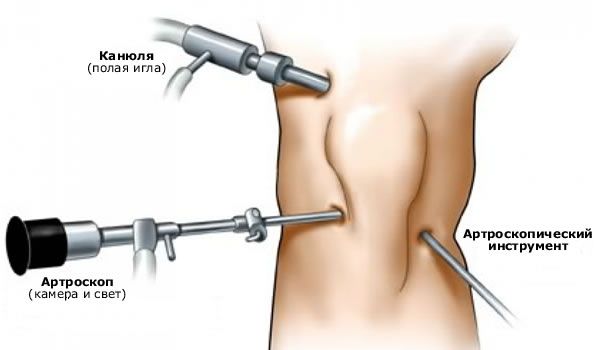
Artroskopi av knäleden är en universell undersökningsmetod, vars resultat alltid jämförs med data från andra studier.
Enligt vår mening är artroskopi mest värdefullt vid olika intraartikulära patologier: skador på menisken, ledbrosket, patologiska tillstånd i synovialvecken etc.
Artroskopi blir särskilt relevant vid akut trauma, när det finns extremt förvrängd symtomatologi och omöjlighet att genomföra objektiv testning på grund av smärtsyndrom.
Ur vår synvinkel är artroskopisk diagnostik den mest värdefulla undersökningsmetoden för akut ruptur av knäledens ligamentära element.
Tidigast möjliga upptäckt av korsbandsrupturer (under de första två veckorna) gör det möjligt att utföra kirurgisk suturering av ligamentelementen. I detta fall kan man hoppas på ett gott behandlingsresultat. Men om mer än tre veckor har gått sedan skadan är det olämpligt att suturera korsbanden, eftersom förkortning av kollagenfibrerna sker och irreversibla avaskulära förändringar uppstår.
Vid diagnostisk artroskopi som utförs dagarna efter skadan är det nödvändigt att noggrant tvätta leden från blod, vilket därefter förhindrar progression av gonartros. Dessutom säkerställer detta bättre verifiering av samtidig intraartikulär patologi.
Tidigare lade vi stor vikt vid partiella rupturer i korsbandet, särskilt det främre korsbandet. Vi utvecklade olika diagnostiska kriterier för att identifiera denna patologi, inklusive artroskopiska tecken på partiella rupturer. Men senare, med hänsyn till möjligheterna till kompensation av processen, kom vi till slutsatsen att vid skador på korsbandet (särskilt vid partiell ruptur) är det olämpligt att enbart förlita sig på artroskopidata, eftersom skador på ett eller annat anatomiskt substrat inte är likvärdiga med instabilitet i knäleden.
Därför utför vi idag diagnostisk artroskopi omedelbart före kirurgisk stabilisering av knäleden. Dess uppgift är att identifiera kombinerad intraartikulär patologi, följt av kirurgisk korrigering.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
MR av knäleden
MR av knäleden möjliggör undersökning av både ben och mjukvävnader, samt objektiv bedömning av alla processer som sker i leden och angränsande vävnader. Detta möjliggör identifiering av olika patologier i de tidigaste stadierna, till exempel vid en trasig menisk eller skadade ligament. MR-metoden är ofarlig och har få kontraindikationer (kontraindikationer inkluderar graviditet, övervikt, förekomst av en pacemaker i kroppen). Magnetisk resonanstomografi är av stor betydelse vid preoperativ undersökning av leder, såväl som under rehabiliteringsperioden. MR av knäleden rekommenderas vid en trasig menisk, skadade ligament, olika skador, infektiösa patologier, tumörer, svullnad och smärta i leder och periartikulära vävnader.
Främre korsbandet (ACL) framträder normalt som ett mörkt band med låg signalintensitet på MR-undersökningar av knäet. Från femurinsättningen vid den posteromediala sidan av femurkondylen, sträcker sig ACL anteriort nedåt och medialt. Tibialinsättningen är belägen anterolateralt på tuberklerna i den interkondylära eminensen.
ACL visualiseras väl på sagittala snitt med extension och extern rotation av tibia med 15-20°. Extern rotation minskar artefakter och rätar ut ACL i det sagittala planet.
ACL är ljusare än PCL, vilket är viktigt eftersom det kan leda till en feldiagnos av en ACL-ruptur.
Korsbandens makroskopiska anatomi skiljer sig också: om PCL representeras av parallella fibrer är ACL vridet. Data som indikerar en ACL-ruptur är följande: bristande visualisering av ACL, bristande kontinuitet i ligamentfibrerna eller onormal orientering av de återstående fibrerna.
En fullständig ruptur av det främre korsbandet diagnostiseras mer baserat på indirekta data: anterior translation av tibia, överdriven posterior lutning av PCL, vågig kontur av ACL med partiell eller fullständig ruptur.
Diagnos av PCL-rupturer är mycket enklare. När benet är utsträckt har PCL en lätt posterior lutning i sagittalplanet.
Ofta kan ett fibröst band ses nära PCL, som förbinder det bakre hornet på den laterala menisken med femoralkondylen. Detta är det meniskofemorala ligamentet (Wrisberg eller Humphrey).
Fullständiga rupturer av PCL är väldefinierade med MR av knäleden, antingen genom separation från benfästet eller genom en defekt i mitten av substansen. Vid en partiell ruptur av PCL noteras en ökning av signalintensiteten och fokal förtjockning.
Vid skada på BCS bestäms en låg signalintensitet för polen som ligger nära femur eller tibia.
Tjockleken på MCL ökar vid blödning och ödem. Vanligtvis är MCL-rupturer begränsade till ligamentets djupa placering, fokala meniskkapsulära delningar med synovialvätska visualiseras, perifera i förhållande till menisken och begränsade till en tunn remsa som går djupt ner till ligamentet.
En liknande bild presenteras av skador på MCL, med den enda skillnaden att poplitealsenan och strukturella element i arcuatuskomplexet ofta är involverade i processen.
Röntgen av knäleden
På röntgenbilder av knäleden är de artikulära ytorna på benen som bildar den tydligt synliga. Patella ligger ovanpå lårbenets distala epifys, det röntgenbildade ledutrymmet är brett, krökt i sin mittdel.
Röntgenundersökning är den mest tillgängliga metoden vid undersökning av patienter med ligamentskador i knäet. Röntgendata påverkar sedan behandlingsplanen. Naturligtvis korrelerar de med resultaten av den kliniska undersökningen.
Röntgenbilder utförs i två standardprojektioner. Dessutom tas funktionella röntgenbilder. Vid utvärdering av bilderna beaktas knäskålens position, tibiofemoralvinkeln och ledbroskets tjocklek. Benens relationer och form bedöms: den laterala tibialplatåns konvexitet, den mediala konkaviteten och vadbenets dorsala position i förhållande till tibia.
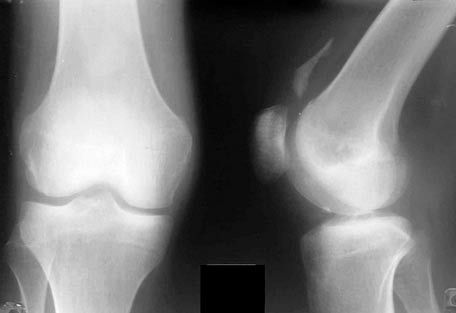
För en korrekt bedömning av tibias förhållande till knäskålen bör laterala röntgenbilder tas vid 45° flexion. För en objektiv bedömning av tibias rotation bör tibias laterala och mediala kondyler läggas över varandra. Vanligtvis är den mediala femurkondylen projicerad mer distalt än den laterala. Knäskålens höjd bedöms också.
Vid behov, för att bestämma extremitetens axel, tas ytterligare röntgenbilder på långa kassetter i stående position i direkt projektion, eftersom det vid gonartros kan finnas betydande avvikelser från normen.
För att få ytterligare information om patellofemoralledens tillstånd tas axiella bilder av knäskålen, vilket möjliggör en analys av ledbroskets tillstånd på dess laterala och mediala fasetter.
För att bestämma graden av förskjutning av tibia i förhållande till femur i anteroposterior och medialt-lateral riktning utförde vi tidigare funktionella röntgenbilder med belastning; nu tillhandahålls denna information med ultraljud.
Det är oerhört viktigt att vara uppmärksam på förkalkning av mjukvävnad, bristningar i benfragment och ossifikation av femurfästet på BCL. T. Fairbank (1948) beskrev ett antal radiografiska symtom som observerades sent efter meniskborttagning: bildning av åsar och osteofyter längs kanten av tibia, utplattning av femurkondylerna, förträngning av ledutrymmet, vilket fortskrider med tiden.
Vi har noterat ett antal radiografiska tecken som är karakteristiska för kronisk främre instabilitet i knäleden: en minskning av interkondylärfossan, en förträngning av ledutrymmet, förekomsten av perifera osteofyter på tibia, patellas övre och nedre poler, en fördjupning av det främre meniskspåret på femurs laterala kondyl, hypertrofi och skärpning av tuberkeln i interkondyläreminensen.
Vid bedömning av svårighetsgraden av deformerande artros vägleds man av de radiologiska tecken som beskrivs av N.S. Kosinskaya (1961). Det finns ett direkt samband mellan svårighetsgraden av gonartros och graden av knäinstabilitet, samt tidpunkten för att söka läkarvård, antalet tidigare utförda kirurgiska ingrepp hos de vars knäled skadades.

