Medicinsk expert av artikeln
Nya publikationer
Behandling av astrocytom i hjärnan och ryggmärgen
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
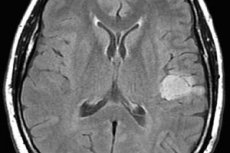
Astrocytom i hjärnan är ett samlingsnamn för flera varianter av tumörprocessen i gliavävnad, vilka skiljer sig åt i aggressivitet vad gäller tillväxt, sannolikhet för degeneration till en malign tumör, samt prognos för behandling. Det är tydligt att vi inte kan tala om en generell behandlingsplan. Samtidigt skiljer sig inte bara behandlingsmetoderna för olika typer av astrocytom åt, utan även terapeutiska scheman för varje enskild patient.
Det finns officiella specialutvecklade protokoll för diagnos och behandling av astrocytom som en av gliatumörerna, samt rekommenderade behandlingsregimer för enskilda tumörtyper, med hänsyn till graden av deras malignitet. Utomlands arbetar medicinen enligt ett gemensamt, beprövat protokoll för behandling av godartade och maligna tumörer, vilket ger goda resultat. I vårt land följs inte sådan enhetlighet. Behandlingsprotokoll utarbetas ofta av behandlande läkare med betoning på deras egen erfarenhet, även om de i själva verket bör utvecklas av specialister för att hjälpa den praktiserande läkaren.
I Ukraina är implementeringen av behandlingsprotokoll som gör läkare bekanta med effektiva metoder för att diagnostisera och behandla en specifik sjukdom (i detta fall astrocytom) och gör det möjligt för patienter att kontrollera rättfärdigandet av läkarens handlingar fortfarande i utvecklingsstadiet. Få specialister använder internationella metoder, och inhemska metoder sammanställs ofta av fel personer och besvarar fel frågor (de sätter kostnaden för behandling i förgrunden, vilket inte hjälper till att rädda patientens liv, medan de befintliga metoderna inte ägnas nödvändig uppmärksamhet).
Det är tydligt att även de mest vetenskapliga protokollen som erbjuder behandlingsmetoder med bevisad effektivitet inte är dogmer. Medicinen står inte stilla, utan utvecklar fler och fler nya metoder som gör det möjligt att rädda en patient och förlänga hans liv så mycket som möjligt. Därför bör befintliga protokoll, som i huvudsak är dokumenterade kliniska rekommendationer, regelbundet ändras för att optimera läkarens arbete.
Behandling med obevisad effektivitet, baserad på en viss läkares kunskap och erfarenhet, är en av orsakerna till en dålig prognos för sjukdomen. Inom onkologi är tid av avgörande betydelse, och läkaren har ingen rätt att göra ett misstag, att testa olika behandlingsmetoder på patienten. Behandlingsprotokoll för tumörer med olika maligniteter är utformade för att underlätta läkarens arbete och göra det så effektivt som möjligt. Ingen förbjuder användningen av nya metoder med obevisad effektivitet med patientens eller dennes anhörigas samtycke, men detta måste ske inom ramen för behandlingsprotokollet som hjälpprocedurer.
Eftersom behandling av tumörsjukdomar innefattar olika typer av vård för patienten, baseras behandlingsprotokollet för sådana patienter på relevanta protokoll (till exempel protokoll för att ge palliativ vård vid smärtsyndrom och blödningar hos terminalt sjuka patienter), vilka inte bara används i onkologiska sjukhus.
Idag inkluderar behandlingsprotokoll för astrocytom användning av standardmetoder som kirurgi, kemoterapi och strålbehandling, vilket inte har något att göra med radiovågsbehandling och i huvudsak är en effekt på lesionen med joniserande strålning (strålbehandling). Låt oss titta närmare på dessa metoder.
Kirurgisk behandling av astrocytom
Om kirurgi anses vara en extrem åtgärd vid behandling av de flesta somatiska sjukdomar, där kirurgiskt ingrepp krävs, så är det i första hand att föredra vid en tumörprocess. Faktum är att klassisk kirurgi bland tumörbehandlingsmetoder anses vara den säkraste för människor, eftersom dess konsekvenser inte kan jämföras med konsekvenserna av kemoterapi och strålning. Det är sant att det inte alltid är möjligt att ta bort en tumör kirurgiskt, så beslutet att utföra en operation fattas med hänsyn till ett sådant koncept som "operabilitet".
Behovet av kirurgi för hjärnastrocytom beror på själva förekomsten av en hjärntumör, eftersom allt eftersom tumören växer (av någon grad av malignitet) ökar masseffekten (dess konsekvenser är kompression av hjärnkärlen, deformation och förskjutning av dess strukturer). Vid bestämning av den möjliga omfattningen av kirurgiskt ingrepp beaktas patientens ålder, allmäntillstånd (patientens tillstånd enligt Karnovsky- och Glasgow-skalan), förekomsten av samtidiga sjukdomar, tumörens lokalisation och dess kirurgiska tillgänglighet. Kirurgens uppgift är att avlägsna så många komponenter som möjligt av tumören, minimera riskerna för funktionella komplikationer och död, återställa vätskeutflödet (cerebrospinalvätskans cirkulation) och klargöra den morfologiska diagnosen. Operationen bör utföras på ett sådant sätt att den inte minskar patientens livskvalitet, utan hjälper honom att leva ett mer eller mindre fullvärdigt liv.
Valet av kirurgisk taktik baseras på följande punkter:
- tumörens placering och kirurgiska tillgänglighet, möjligheten till dess fullständiga avlägsnande,
- ålder, patientens tillstånd enligt Karnovsky, befintliga samtidiga sjukdomar,
- möjligheten att minska konsekvenserna av masseffekten med hjälp av den valda operationen,
- intervall mellan operationer vid återkommande tumör.
Kirurgiska behandlingsalternativ för hjärntumörer inkluderar öppen och stereotaktisk biopsi, fullständig eller partiell tumörresektion. Borttagning av hjärnastrocytom har olika mål. Å ena sidan är det en möjlighet att minska det intrakraniella trycket och intensiteten av neurologiska symtom genom att maximalt minska tumörvolymen. Å andra sidan är det det bästa alternativet för att ta den erforderliga mängden biomaterial för histologisk undersökning för att noggrant bestämma tumörens malignitetsgrad. Taktiken för vidare behandling beror på den senare faktorn.
Om det är omöjligt att avlägsna hela tumören (totalt avlägsnande av astrocytom innebär att tumören avlägsnas inom den synliga friska vävnaden, men inte mindre än 90 % av tumörcellerna), används partiell resektion. Detta bör bidra till att minska symtomen på intrakraniell hypertoni och ger också material för en mer fullständig studie av tumören. Enligt forskning är den förväntade livslängden för patienter efter total tumörresektion högre än för patienter med subtotal resektion [ 1 ].
Tumörborttagning utförs vanligtvis med kraniotomi, då en öppning görs i huvudets mjuka och beniga höljen, genom vilken tumören avlägsnas kirurgiskt med hjälp av mikrokirurgisk utrustning, samt navigations- och kontrolloptik. Efter operationen förseglas hjärnhinnorna hermetiskt med ett implantat. En öppen biopsi utförs också på detta sätt.
Vid en stereotaktisk biopsi tas materialet för undersökning med en speciell nål. Den minimalinvasiva operationen utförs med hjälp av en stereotaktisk ram och ett navigationssystem (tomograf). Biomaterialet tas med en speciell nål utan att man utför en kraniotomi. [ 2 ] Denna metod används i vissa fall:
- om differentialdiagnos är svår (det är inte möjligt att differentiera tumören från inflammatoriska och degenerativa foci, metastaser från en annan tumör, etc.),
- om det inte är möjligt att avlägsna tumören kirurgiskt (till exempel om det finns kontraindikationer för kirurgi) eller om sådant avlägsnande anses olämpligt.
För en mycket noggrann diagnos bör materialet för histologisk undersökning vara ett vävnadsområde som intensivt ackumulerar kontrastmedel.
Hos äldre patienter eller personer med svåra somatiska sjukdomar kan även användningen av minimalinvasiva diagnostiska metoder ge upphov till problem. I detta fall baseras behandlingstaktiken på kliniska symtom och tomogramdata.
Efter avlägsnande av ett hjärnastrocytom är en histologisk undersökning obligatorisk för att fastställa tumörtyp och graden av malignitet. Detta är nödvändigt för att klargöra diagnosen och kan påverka patientens behandlingstaktik, eftersom sannolikheten för en felaktig diagnos kvarstår även efter stereotaktisk och ibland öppen biopsi, när en obetydlig del av tumörcellerna tas för undersökning. [ 3 ] Tumördegeneration är en gradvis process, därför kan inte alla celler i det initiala skedet av malignitet vara atypiska.
Den slutgiltiga och tillförlitliga diagnosen ställs baserat på slutsatsen om tumörens natur av 3 patomorfologer. Om en malign tumör upptäcks hos ett barn under 5 år, ordineras dessutom en genetisk studie (immunhistokemisk metod används för att studera deletionen av INI-genen, vilket kan leda till en förändring i cellernas egenskaper och deras okontrollerade delning).
Immunhistokemisk analys av tumören med IDH1-antikroppen utförs också vid glioblastom. Detta möjliggör förutsägelser gällande behandlingen av denna aggressiva form av cancer, som orsakar hjärncellers död inom 1 år (och endast om behandlingen genomförs).
Histologisk undersökning av tumörvävnader möjliggör en obestridlig diagnos endast om det finns en tillräcklig mängd biomaterial. Om det finns lite av det, inga tecken på malignitet finns i det, och det fokala proliferativa aktivitetsindexet (Ki-67-markör) är högst 8 %, kan diagnosen låta tvåfaldig - "astrocytom WHO grad 2 med tendens till grad 3", där WHO är den internationella förkortningen för Världshälsoorganisationen. [ 4 ] Immunhistokemisk analys av proteiner i Bcl-2-, Bcl-X-, Mcl-1-familjen utförs också [ 5 ]. En korrelation mellan ATRX, IDH1 och p53 vid glioblastom med patientöverlevnad har bevisats. [ 6 ]
Om vi talar om ett malignt astrocytom utan nekrotiska foci, med otillräckligt biopsimaterial, kan diagnosen "malignt astrocytom WHO grad 3-4" ställas. Denna formulering bekräftar återigen det faktum att astrocytom är predisponerade för progression och degeneration till en malign tumör, därför behandlas även neoplasmer av malignitet grad 1-2 bättre utan att vänta på att de ändrar sina egenskaper och beteende.
Modern teknik (strålkirurgi)
Små tumörer i tidiga stadier av sjukdomen kan avlägsnas med minimalinvasiva tekniker, om det är indicerat. Dessa inkluderar stereotaktiska strålkirurgiska metoder, som avlägsnar godartade och maligna tumörer utan vävnadsincisioner, och kraniotomi med joniserande strålning.
Idag använder neurokirurger och neuroonkologer två effektiva system: en cyberkniv baserad på fotonbestrålning och en gammakniv som använder gammastrålning. Den senare används endast för intrakraniella operationer. Cyberkniven kan användas för att avlägsna tumörer på olika platser utan stel traumatisk fixering (vid användning av en gammakniv fixeras patientens huvud med en metallram som skruvas fast i skallen, för cyberkniven räcker en termoplastmask), smärta och användning av anestesi. [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Astrocytom i hjärnan kan hittas både i huvudet och i ryggmärgen. Med hjälp av cyberkniven är det möjligt att ta bort sådana tumörer utan traumatiskt ingrepp på ryggraden.
Vid borttagning av astrocytom i hjärnan är de viktigaste kraven:
- tumörverifiering, dvs. bedömning av neoplasmens morfologiska natur, klargörande av diagnosen genom biopsi,
- tumörstorleken är högst 3 cm i diameter,
- frånvaro av allvarliga hjärt- och kärlsjukdomar (EKG krävs),
- patientens Karnofsky-status är inte lägre än 60 %,
- patientens samtycke till användning av strålbehandling (detta är vad som används i radiokirurgiska system).
Det är tydligt att det är olämpligt att behandla en avancerad sjukdom med denna metod. Det finns ingen mening med att lokalbestråla en enorm tumör utan att operera bort den, eftersom det inte finns någon säkerhet att alla patologiska celler kommer att dö. Effektiviteten av strålkirurgi vid behandling av diffusa tumörer med suddig lokalisering är också tveksam, eftersom joniserande strålning orsakar döden av inte bara cancerösa utan även friska hjärnceller, vilket, givet en stor tumör, kan göra en person funktionsnedsatt i ordets alla bemärkelser.
En nackdel med strålkirurgi är omöjligheten att verifiera tumören efter att den tagits bort, eftersom det inte finns något biologiskt material för histologisk undersökning.
Strålbehandling för astrocytom
Användningen av radiokirurgiska tekniker för behandling av godartade och starkt differentierade maligna astrocytom i ett tidigt skede av deras utveckling ger ett heltäckande svar på frågan om huruvida astrocytom är bestrålade. Strålbehandling bromsar inte bara tumörtillväxten, den orsakar också att cancercellerna dör.
Radiologisk behandling används vanligtvis vid maligna neoplasmer; godartade tumörer kan avlägsnas kirurgiskt. Men det smygande med glialtumörer som består av astrocyter ligger i deras predisposition för återfall. Både maligna och godartade tumörer kan få återfall. Återfall av godartade astrocytom i hjärnan åtföljs ofta av att en i allmänhet säker tumör degenererar till en cancerös tumör. Därför föredrar läkare att spela säkert och befästa resultatet av operationen med hjälp av strålbehandling. [ 11 ]
Indikationer för strålbehandling kan inkludera både en biopsibekräftad diagnos av en godartad eller malign tumör, och ett tumöråterfall efter behandling (inklusive strålbehandling). Proceduren kan också förskrivas om tumörverifiering är omöjlig (utan biopsi) vid ett astrocytom beläget i hjärnstammen, vid skallbasen, i området kring det optiska chiasmen och i vissa andra områden som är svåra att komma åt kirurgiskt.
Eftersom de flesta patienter med hjärnastrocytom är patienter på onkologiska kliniker (det råkar vara så att fördelningen av maligna och godartade glialtumörer är långt ifrån till den senares fördel), är behandling av tumörer med radiokirurgiska metoder mindre vanligt än fraktionerad strålbehandling på avstånd. Vid maligna tumörer förskrivs det efter att patologiska celler har avlägsnats. Intervallet mellan operation och den första strålbehandlingstillfället är vanligtvis 14–28 dagar. [ 12 ], [ 13 ]
Vid särskilt aggressiva tumörer med blixtsnabb tillväxt kan strålbehandling, om patientens tillstånd är tillfredsställande, ordineras efter 2–3 dagar. Den lesion som återstår efter tumörborttagning (bädd) bestrålas, med 2 cm frisk vävnad runtomkring. Enligt standarden innebär strålbehandling ordination av 25–30 fraktioner under 1–1,5 månader.
Bestrålningszonen bestäms baserat på MR-resultaten. Den totala stråldosen till lesionen bör inte överstiga 60 Gy, och om ryggmärgen bestrålas bör den vara ännu lägre, upp till 35 Gy.
En av komplikationerna med strålbehandling är bildandet av en nekrotisk lesion i hjärnan efter ett par år. Dystrofiska förändringar i hjärnan leder till en störning av dess funktioner, vilket åtföljs av motsvarande symtom som liknar tumörens egna. I detta fall undersöks patienten och differentialdiagnostik utförs (PET med metionin, dator- eller magnetisk resonansspektroskopi förskrivs) för att skilja strålnekros från tumöråterfall. [ 14 ]
Tillsammans med fjärrstrålbehandling kan även kontaktstrålbehandling (brachyterapi) användas, men vid hjärntumörer används det mycket sällan. I vilket fall som helst leder flödet av joniserande strålning, som påverkar cellernas patologiska DNA och förstör det, till att tumörcellerna dör, vilka är mer känsliga för sådan påverkan än friska celler. Moderniserade linjära acceleratorer gör det möjligt att minska graden av destruktiv påverkan på frisk vävnad, vilket är särskilt viktigt när det gäller hjärnan.
Strålbehandling hjälper till att förstöra de återstående dolda tumörcellerna och förhindrar att de återkommer, men denna behandling är inte indicerad för alla. Om läkare ser att risken för eventuella komplikationer är hög, utförs inte strålbehandling.
Kontraindikationer för strålbehandling inkluderar:
- tumörens lokalisering och infiltrativa tillväxt i vitala delar av hjärnan (hjärnstam, subkortikala nervcentra, hypotalamus).
- svullnad av hjärnvävnad med symtom på luxation (förskjutning) av hjärnan
- förekomst av postoperativt hematom,
- purulent-inflammatoriska områden i exponeringszonen för joniserande strålning,
- otillräckligt patientbeteende, ökad psykomotorisk excitabilitet.
Strålbehandling ges inte till terminalt sjuka patienter med allvarliga somatiska sjukdomar, vilka bara kan förvärra patientens tillstånd och påskynda det oundvikliga slutet. Sådana patienter ordineras palliativ behandling (enligt lämpligt protokoll) för att minska smärta och förhindra svåra blödningar. Med andra ord försöker läkare lindra patientens lidande så mycket som möjligt under de sista dagarna och månaderna av hans liv.
Kemoterapi för astrocytom
Kemoterapi är en metod med systemisk verkan på kroppen med syftet att förstöra de återstående atypiska cellerna och förhindra deras återväxt. Användning av potenta medel som har en skadlig effekt på levern och förändrar blodets sammansättning är endast motiverat vid maligna tumörer. [ 15 ] Tidig kemoterapi, parallell kemoterapi och kort kemoterapi efter strålbehandling är möjlig och tolereras väl [ 16 ].
Om vi talar om astrocytom, kan kemoterapi i vissa fall ordineras för en godartad tumör, om det finns en hög risk för dess degeneration till cancer. Till exempel, hos personer med ärftlig predisposition (det fanns fall av bekräftad onkologi i familjen), kan godartade neoplasmer, även efter kirurgiskt avlägsnande och strålbehandling, återkomma och förvandlas till cancertumörer.
En identisk situation kan observeras vid dubbeldiagnoser, när det inte finns någon säkerhet om att tumören har en låg malignitetsgrad eller när det finns kontraindikationer för strålbehandling. I sådana fall väljer man det minst onda av två onda alternativ, nämligen kemoterapi.
Malignt astrocytom i hjärnan är en aggressiv tumör som är benägen att växa snabbt, så det är nödvändigt att agera mot den med lika aggressiva metoder. Eftersom astrocytom klassificeras som primära hjärntumörer väljs läkemedel för behandling av denna typ av onkologi, men med hänsyn till tumörens histologiska typ.
Vid kemoterapi av astrocytom används cytostatiska antitumörläkemedel med alkylerande verkan. Alkylgrupperna i dessa läkemedel kan fästa vid DNA i atypiska celler, förstöra det och omöjliggöra deras delning (mitos). Sådana läkemedel inkluderar: "Temodal", "Temozolomid", "Lomustin", "Vincristin" (ett läkemedel baserat på alkaloiden från strandsnäcka), "Prokarbazin", Dibromodulcitol [ 17 ] och andra. Det är möjligt att förskriva:
- platinaläkemedel (cisplatin, karboplatin), som hämmar DNA-syntes i atypiska celler, [ 18 ]
- topoisomerashämmare (etoposid, irinotekan), som förhindrar celldelning och syntes av ärftlig information
- monoklonala IgG1-antikroppar (Bevacizumab), som stör tumörens blodtillförsel och näring, vilket förhindrar dess tillväxt och metastasering (de kan användas oberoende, men oftare i kombination med topomerashämmare, till exempel med läkemedlet Irinotecan). [ 19 ]
För anaplastiska tumörer är de mest effektiva nitroderivat (Lomustin, Fotemustin) eller deras kombinationer (Lomustin + läkemedel från en annan serie: Prokarbazin, Vincristin).
Vid återfall av anaplastiska astrocytom är temozolomid (Temodal) det första läkemedlet. Det används ensamt eller i kombination med strålbehandling; kombinationsbehandling ordineras vanligtvis för glioblastom och återkommande anaplastiska astrocytom. [ 20 ]
Tvåkomponentsbehandlingar används ofta för att behandla glioblastom: Temozolomid + Vinkristin, Temozolomid + Bevacizumab, Bevacizumab + Irinotekan. En behandlingskur ordineras i 4-6 cykler med intervall på 2-4 veckor. Temozolomid ordineras dagligen i 5 dagar, resterande läkemedel bör administreras på vissa behandlingsdagar 1-2 gånger under kuren.
Denna behandling tros öka ettårsöverlevnaden för patienter med maligna tumörer med 6 %. [ 21 ] Utan kemoterapi överlever patienter med glioblastom sällan mer än 1 år.
För att bedöma effektiviteten av strålbehandling och kemoterapi utförs en upprepad MR-undersökning. Under de första 4–8 veckorna kan en atypisk bild observeras: kontrasten ökar, vilket kan tyda på att tumörprocessen har utvecklats. Dra inga förhastade slutsatser. Det är mer relevant att göra en upprepad MR-undersökning 4 veckor efter den första och, om nödvändigt, en PET-undersökning.
WHO definierar kriterier enligt vilka behandlingens effektivitet kan bedömas, men det är nödvändigt att ta hänsyn till tillståndet i patientens centrala nervsystem och samtidig behandling med kortikosteroider. Ett acceptabelt mål för komplex behandling är att öka antalet överlevande patienter och de som inte visar några tecken på sjukdomsprogression inom sex månader.
Vid 100 % försvinnande av tumören talar man om fullständig regression, en minskning av neoplasmen med 50 % eller mer är partiell regression. Lägre indikatorer indikerar stabilisering av processen, vilket också anses vara ett positivt kriterium som möjliggör ett stopp i tumörtillväxten. Men en ökning av tumören med mer än en fjärdedel indikerar progression av cancer, vilket är ett dåligt prognostiskt symptom. Symtomatisk behandling utförs också.
Behandling av astrocytom utomlands
Vår medicinska situation är sådan att människor ofta är rädda för att dö, inte så mycket av sjukdomen som av ett kirurgiskt misstag eller brist på nödvändiga läkemedel. Livet för en person med hjärntumör är inte att avundas. Vad är de konstanta huvudvärkerna och epileptiska anfallen värda? Patienters psyke är ofta vid sin gräns, så inte bara professionell diagnostik och rätt behandlingsmetod är mycket viktigt, utan också en lämplig inställning till patienten från sjukvårdspersonalens sida.
I vårt land befinner sig funktionshindrade och personer med allvarliga sjukdomar fortfarande i en tvetydig situation. Många tycker synd om dem i ord, men i verkligheten får de inte den kärlek och omsorg de behöver. Synd är trots allt inte den hjälp som stimulerar en att komma på fötter igen efter en sjukdom. Det som behövs här är stöd och att man ingjuter förtroende för att det nästan alltid finns hopp och att även de minsta möjligheterna måste tas tillvara för att leva, eftersom livet är det högsta värdet på jorden.
Även personer med cancer i stadium 4, som får ett grymt straff, behöver hopp och omsorg. Även om en person bara får ett par månader kan de överleva dem på olika sätt. Läkare kan lindra patientens lidande, och anhöriga kan göra allt för att deras nära och kära ska dö lycklig.
Vissa människor, med stöd av andra, gör mer under de tilldelade dagarna och veckorna än de gör under hela sina liv. Men detta kräver rätt attityd. Cancerpatienter behöver, mer än någon annan, hjälp av psykologer som hjälper dem att förändra sin inställning till sjukdomen. Tyvärr erbjuds sådan hjälp inte alltid på inhemska medicinska institutioner.
Vi har onkologiska dispensärer och specialiserade avdelningar, vi behandlar cancer av olika lokaliseringar, vi har kvalificerade specialister för detta, men utrustningen på våra medicinska center lämnar ofta mycket övrigt att önska, inte alla läkare åtar sig att utföra operationer på hjärnan, psykologisk hjälp och personalens attityd lämnar vanligtvis mycket övrigt att önska. Allt detta blir anledningen till att leta efter möjligheten till behandling utomlands, eftersom recensioner av utländska kliniker är överväldigande positiva, fulla av tacksamhet. Detta ingjuter hopp även hos dem som, det verkar, är dömda på grund av diagnosen, som dessutom kan vara felaktig (dålig utrustning med diagnostisk utrustning ökar risken för fel).
Vi har redan vant oss vid att utländska läkare åtar sig att behandla patienter som har blivit avvisade av inhemska specialister. Således har många patienter med malignt anaplastiskt astrocytom redan framgångsrikt behandlats på israeliska kliniker. Människor har fått möjlighet att fortsätta leva ett fullvärdigt liv. Samtidigt är statistiken över återfall på israeliska kliniker mycket lägre än i vårt land.
Idag är Israel, med sin högteknologiska och moderna utrustning på kliniker och högkvalificerade personal, ledande inom behandling av onkologiska sjukdomar, inklusive hjärnastrocytom. Den höga bedömningen av israeliska specialisters arbete är ingen slump, eftersom operationernas framgång underlättas av modern utrustning, som regelbundet uppdateras och förbättras, och utvecklingen av vetenskapligt bevisade effektiva system/metoder för tumörbehandling, samt attityden gentemot patienter, oavsett om de är medborgare i landet eller besökare.
Både statliga och privata kliniker värnar om sin prestige, och deras arbete kontrolleras av statliga organ och relevanta lagar, som ingen har brådska att bryta mot (en annan mentalitet). På sjukhus och vårdcentraler kommer patientens liv och hälsa först, och både medicinsk personal och särskilda internationella organisationer tar hand om dem. Patientstöd och assistans hjälper till att bosätta sig i ett främmande land, snabbt och effektivt genomgå nödvändiga undersökningar och erbjuder möjligheter att minska kostnaderna för de tjänster som erbjuds om ekonomiska svårigheter uppstår.
Patienten har alltid ett val. Samtidigt betyder ett lägre pris för tjänster inte att de är av dålig kvalitet. I Israel kan inte bara privata utan även statliga kliniker skryta med sitt rykte över hela världen. Dessutom förtjänas detta rykte av många framgångsrika operationer och många räddade liv.
När man överväger de bästa israeliska klinikerna för behandling av astrocytom är det värt att notera följande statliga institutioner:
- Hadassah universitetssjukhus i Jerusalem. Kliniken har en avdelning för behandling av cancertumörer i centrala nervsystemet. Den neurokirurgiska avdelningen erbjuder patienter ett komplett utbud av diagnostiska tjänster: undersökning av neurolog, röntgen, datortomografi eller magnetresonanstomografi, elektroencefalografi, ultraljud (ordinerat för barn), PET-CT, angiografi, spinalpunktion, biopsi i kombination med histologisk undersökning.
Operationer för att avlägsna astrocytom av varierande grad av malignitet utförs av världskända neurokirurger som specialiserar sig på behandling av cancerpatienter. Behandlingstaktik och behandlingsregimer väljs individuellt, vilket inte hindrar läkare från att följa vetenskapligt baserade behandlingsprotokoll. Kliniken har en neuro-onkologisk rehabiliteringsavdelning.
- Sourasky Medical Center (Ichilov) i Tel Aviv. En av de största offentliga medicinska institutionerna i landet, redo att ta emot utländska patienter. Samtidigt är effektiviteten av cancerbehandling helt enkelt fantastisk: 90 % effektivitet av cancerbehandling i kombination med 98 % framgångsrika hjärnoperationer. Ichilov Hospital ingår i TOPP-10 av de mest populära klinikerna. Det erbjuder en omfattande undersökning och behandling av flera specialister samtidigt, snabb utarbetande av en behandlingsplan och beräkning av dess kostnad. Alla läkare som arbetar på sjukhuset är högkvalificerade, har genomfört praktikplatser på kända kliniker i USA och Kanada, har ett stort lager av den senaste kunskapen och tillräcklig praktisk erfarenhet av behandling av cancerpatienter. Operationerna utförs under kontroll av neuronavigationssystem, vilket minimerar möjliga komplikationer.
- Itzhak Rabin Medical Center. En tvärvetenskaplig medicinsk institution med det största onkologiska centret "Davidov" utrustat med den senaste tekniken. En femtedel av cancerpatienterna i Israel genomgår behandling på detta center, som är känt för sin höga diagnosnoggrannhet (100%). Cirka 34-35% av diagnoserna som ställs av sjukhus i andra länder är omtvistade här. Människor som anser sig vara obotligt sjuka får en andra chans och det mest värdefulla - hopp.
Den senaste utvecklingen, målinriktad immunterapi och robotteknik, används vid behandling av cancerpatienter. Under behandlingen bor patienterna på hotellliknande avdelningar.
- Statens medicinska center "Rambam". Ett modernt och välutrustat center, specialister av högsta klass, omfattande erfarenhet av behandling av patienter med hjärntumörer, gott bemötande och vård för patienter oavsett bosättningsland - detta är en möjlighet att få kvalitetsbehandling på kort tid. Det är möjligt att kontakta sjukhuset utan mellanhänder och flyga ut för behandling inom 5 dagar. Det finns möjlighet att delta i experimentella metoder för patienter med dålig prognos för behandling med traditionella metoder.
- Sheba Medical Center. Ett välrenommerat statligt universitetssjukhus som har samarbetat med American MD Anderson Cancer Center i många år. Klinikens speciella kännetecken, utöver dess goda utrustning, höga diagnostiska noggrannhet och framgångsrika operationer för att avlägsna hjärnastrocytom, är ett särskilt patientvårdsprogram som inkluderar kontinuerligt psykologiskt stöd.
När det gäller privata kliniker där man kan genomgå kvalificerad och säker behandling av hjärnastrocytom är det värt att uppmärksamma den tvärvetenskapliga kliniken "Assuta" i Tel Aviv, som byggdes på institutets grund. Det är värt att nämna att detta är en av de mest kända och populära klinikerna, vars kostnad är jämförbar med de på offentliga sjukhus och kontrolleras av staten. Noggrann diagnostik, moderna metoder för behandling av hjärncancer, en hög återhämtningsgrad vid stadium 1 (90%), högsta utrustningsnivå i laboratorier, diagnostiska rum, operationssalar, bekväma förhållanden för patienter, professionalism hos alla läkare och yngre medicinsk personal som är involverade i behandlingen av patienten.
Ett särdrag hos nästan alla privata och offentliga kliniker i Israel är läkarnas professionalism och en försiktig och omtänksam attityd gentemot patienter. Idag finns det inga speciella problem när det gäller kommunikation och registrering för behandling i Israel (förutom ekonomiska, eftersom utländska patienter behandlas där mot en avgift). När det gäller betalning för behandling sker den huvudsakligen vid mottagandet, och dessutom finns det möjlighet till avbetalningsplan.
Hög konkurrens, statlig kontroll och tillräcklig finansiering tvingar israeliska kliniker, som man brukar säga, att behålla sitt varumärke. Vi har inte sådan konkurrens, liksom förmågan att utföra korrekt diagnostik och kvalitetsbehandling. Vi har bra läkare som är maktlösa mot sjukdomen, inte på grund av bristande kunskap och erfarenhet, utan på grund av bristen på nödvändig utrustning. Patienter skulle vilja lita på sina inhemska specialister, men det kan de inte, eftersom deras liv står på spel.
Idag är behandling av hjärntumörer i Israel det bästa alternativet för att ta hand om dig själv eller dina nära och kära, oavsett om det gäller hjärncancer eller om det finns behov av att operera andra vitala organ.

