Medicinsk expert av artikeln
Nya publikationer
För tidig förlossning
Senast recenserade: 12.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Enligt WHO är för tidig födsel ett barns födelse mellan den 22:a och den 37:e hela graviditetsveckan (dvs. 259 dagar från den sista menstruationens dag). Utlösande orsaker är för tidig hinnruptur, infektion och graviditetspatologi. Diagnosen ställs utifrån kliniska data.
Behandlingen inkluderar sängläge, tokolytika (om graviditeten är förlängd) och glukokortikoider (om graviditetsåldern är kortare än 34 veckor). Antistreptokockantibiotika ges utan att man väntar på negativa odlingsresultat. För tidig förlossning kan orsakas av för tidig hinnruptur, korioamnionit eller ascenderande livmoderinfektion; den vanligaste orsaken till sådana infektioner är grupp B-streptokocker. För tidig förlossning kan förekomma vid flerbördsgraviditeter, preeklampsi eller eklampsi, placentasjukdomar, pyelonefrit eller vissa sexuellt överförbara sjukdomar; ofta är orsaken okänd. Livmoderhalsodlingar utförs för att bekräfta orsaker som identifierats under klinisk undersökning.
I vårt land anses för tidig födsel vara ett barns födelse från den 28:e till den 37:e graviditetsveckan (från den 196:e till den 259:e dagen från början av den sista menstruationen). Spontan graviditetsavbrott från vecka 22 till 27 tilldelas en separat kategori, inte relaterad till för tidig födsel, och barnets data i händelse av dödsfall ingår inte i indikatorerna för perinatal dödlighet om barnet inte överlevde 7 dagar efter födseln, vilket orsakar vissa skillnader i statistiska uppgifter från ryska och utländska författare.
För tidig födsel, definierad som födsel före graviditetsvecka 37+0, är ett centralt problem inom obstetrik och den enskilt viktigaste riskfaktorn för perinatal sjuklighet och dödlighet. År 2011 föddes 9 % av alla barn födda i Tyskland före graviditetsvecka 37. Denna andel är hög jämfört med de flesta andra europeiska länder (Fig); den har varit stabil under de senaste 10 åren, men andelen extremt för tidiga födslar, dvs. födslar före 28 års graviditet, har ökat med 65 %. Även om orsakerna till denna utveckling ännu inte är helt klarlagda, förklaras den till stor del av kända demografiska faktorer, såsom trenden mot ökande mödrars ålder vid graviditet och den ökande förekomsten av diabetes mellitus. [ 1 ]
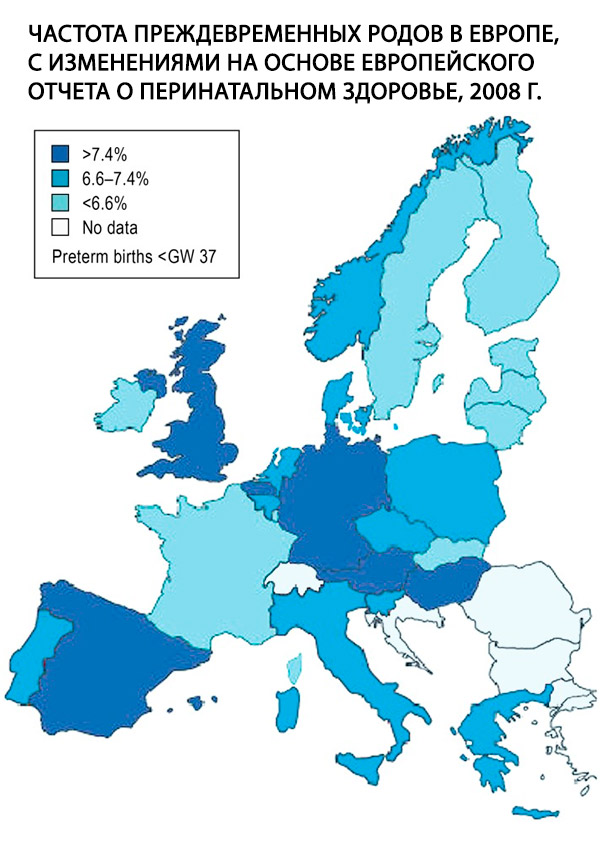
Förekomsten av för tidiga födslar är 7–10 % av alla födslar, och enligt amerikanska författare föds 9–10 % av barnen före vecka 37, 6 % före vecka 36 och 2–3 % före vecka 33. Orsakerna till perinatal dödlighet i 50–70 % av fallen är komplikationer på grund av för tidig födsel [4, 53]. Under de senaste 30 åren har förekomsten av för tidiga födslar varit stabil, men en förbättring av prognosen för nyfödda har noterats på grund av utvecklingen av neonatalmedicin.
I utländsk litteratur skiljer man grupper av nyfödda:
- med en kroppsvikt från 2500 till 1500 g - spädbarn med låg födelsevikt (LBW);
- med en kroppsvikt på mindre än 1500 g - spädbarn med mycket låg födelsevikt (VLВW);
- med extremt låg kroppsvikt, vilka utgör en riskgrupp för att utveckla förlamning, allvarliga neurologiska störningar, blindhet, dövhet, dysfunktionella störningar i andnings-, matsmältnings- och urogenitalsystemet och kännetecknas av den högsta dödligheten.
Enligt amerikanska författare registreras 50 % av de nyfödda förlusterna bland nyfödda som väger mindre än 2500 g, vilket endast utgör 1,5 % av alla födda barn. Enligt brittiska författare är överlevnadsgraden för barn födda som väger mindre än 1500 g, tack vare framgångarna med neonatalvården, cirka 85 %, men 25 % av dem har allvarliga neurologiska störningar, 30 % har hörsel- och synnedsättningar, och 40–60 % upplever svårigheter i inlärnings- och utbildningsprocessen.
Riskfaktorer för för tidig födsel inkluderar kvinnans låga socioekonomiska levnadsstandard, ålder (under 18 och över 30 år), ogynnsamma arbetsförhållanden, stor rökning (mer än 10 cigaretter om dagen), drogmissbruk (särskilt kokain) och obstetrisk historia - en historia av en för tidig födsel ökar risken för att den uppstår i en efterföljande graviditet med 4 gånger och två för tidiga födslar - med 6 gånger.
Komplikationer som bidrar till utvecklingen av för tidig födsel:
- intrauterin infektion (korioamnionit);
- för tidig ruptur av membran, med eller utan korioamnionit;
- istmisk-cervikal insufficiens;
- avlossning av normal eller lågt liggande placenta;
- faktorer som leder till översträckning av livmodern (polyhydramnios, flerbörd, makrosomi vid diabetes);
- missbildningar i livmodern, livmoderfibroider (störningar i rumsliga relationer, ischemiska degenerativa förändringar i noden);
- övre urinvägsinfektioner (pyelonefrit, asymptomatisk bakteriuri);
- kirurgiska operationer under graviditet, särskilt på bukorganen;
- skador;
- extragenitala sjukdomar som stör metaboliska processer hos en gravid kvinna och leder till intrauterint lidande hos fostret (arteriell hypertoni, bronkialastma, hypertyreos, hjärtsjukdom, anemi med en hemoglobinnivå på mindre än 90 g/l);
- drogberoende, storrökning.
Cirka 30 % av alla fall av spontan förtidsfödsel orsakas av infektion, och bland barn födda före 30 veckors graviditet noteras histologiskt verifierad korioamnionit i 80 % av fallen.
Spontan för tidig födsel
När det gäller taktik för förlossningshantering är det viktigt att skilja mellan spontan för tidig förlossning, som börjar med regelbunden förlossningsaktivitet med fostersäcken intakt (40–50 %), och för tidig förlossning, som börjar med att fostervätskan brister i frånvaro av förlossningsaktivitet (30–40 %).
Framkallad förtidsvärk (20 %)
De uppstår i situationer som kräver avbrytande av graviditet av skäl som rör moderns eller fostrets hälsa. Indikationer från modern är relaterade till:
- med svår extragenital patologi, där förlängning av graviditeten är farligt för kvinnans hälsa;
- med komplikationer av graviditeten: svår gestos, hepatos, multipel organsvikt, etc.
Indikationer från fostret:
- fostermissbildningar som är oförenliga med livet;
- fosterdöd före födseln;
- progressiv försämring av fostrets tillstånd enligt CTG- och Doppler-ultraljudsdata, vilket kräver förlossning, återupplivningsåtgärder och intensivvård.
Syftet med den diagnostiska undersökningen är att identifiera tillstånd som predisponerar för för tidig födsel (uppåtgående infektion, placentainsufficiens, förändringar i fostervattnet etc.), samt en objektiv bedömning av graden av för tidig födsel som redan har påbörjats (värkars egenskaper, sammandragningarnas inverkan på livmoderhalsen, för tidig hinnruptur). Dessutom är det nödvändigt att bedöma fostrets tillstånd för att avgöra om det finns ett behov av förlossning.
Hur känner man igen för tidig födsel?
 [ 13 ]
[ 13 ]
Målet med alla ingrepp är inte bara att förlänga själva graviditeten, utan snarare att ge det nyfödda barnet bästa möjliga chans att överleva med så få komplikationer som möjligt. Beroende på den specifika kliniska situationen kan den valda metoden därför vara antingen förlängning av graviditeten eller förlossning av barnet.
Som regel är det viktiga målet dock att förlänga graviditeten i minst 48 timmar så att den gravida kvinnan kan överföras till ett högkvalitativt perinatalt center och fostrets lungmognad kan induceras med glukokortikoider. Dessa två åtgärder har visat sig förbättra överlevnaden hos spädbarn födda före 34 graviditetsålder.
För tidig födsel behandlas med följande åtgärder:
- hämning av livmoderkontraktioner med läkemedel - tokolys (för indikationer och kontraindikationer, se rutan)
- administrering av glukokortikoider för att stimulera fostrets lungmognad
- behandling av lokal eller systemisk infektion med antibiotika
- undvikande av fysisk aktivitet - sängläge och sjukhusvistelse.
Läs mer: För tidig födsel - Behandling
Primärprevention
Målet med primärprevention är att minska den totala förekomsten av för tidig födsel genom att förbättra den allmänna hälsan hos mödrar och eliminera riskfaktorer före eller under graviditeten. [ 14 ]
Att sluta röka i sig minskar risken för för tidig födsel avsevärt. Å andra sidan har underviktiga eller feta mödrar, med ett BMI (Body Mass Index) över 35, en betydligt högre risk för för tidig födsel. Mödrar bör söka kostrådgivning. Kvinnor med stressiga jobb kan få råd av sina läkare att minska sin arbetsbelastning eller till och med sluta arbeta tillfälligt för att minska risken för för tidig födsel.
Målet med sekundärprevention är att tidigt identifiera gravida kvinnor med ökad risk för förtidsfödsel för att hjälpa dessa kvinnor att genomföra sina graviditeter till fullgången tid.
Huvudsakliga riskfaktorer
- Dålig näring och otillräcklig näring.
- Flerbörd.
- Mors ålder.
- Ogynnsam livssituation.
- Historik om för tidig födsel eller missfall.
Sekundära förebyggande åtgärder
Självmätning av vaginalt pH
Som ursprungligen beskrevs av E. Saling kan vaginalt pH användas som en markör för bakteriell vaginos, vilket i sin tur ökar risken för för tidig födsel med 2,4 gånger. [ 15 ] Om pH-värdet är förhöjt förskrivs antibiotika.
Mätning av livmoderhalslängd med transvaginal ultraljud
Användbarheten av transvaginal mätning av livmoderhalslängd för att bedöma risken för för tidig födsel har dokumenterats väl i en strukturerad analys av 14 studier med totalt 2258 gravida kvinnor.[ 16 ] Det accepterade gränsvärdet för livmoderhalslängd är ≤ 25 till 24 års graviditet. Det negativa prediktiva värdet av ett negativt test är högt (92 %), vilket innebär att gravida kvinnor som visar sig ha en normal kort livmoderhals kan lugnas och onödiga terapeutiska åtgärder kan undvikas.
Cerclage och fullständig stängning av födelsekanalen
Cervikal cerclage är en vanlig procedur för att stabilisera och mekaniskt stänga livmoderhalskanalen, ungefär som en plånbokssutur. Profylaktisk tidig fullständig stängning av förlossningskanalen, som beskrivs av Seiling, är avsedd att förhindra uppåtgående infektion, men dess fördelar har inte dokumenterats i prospektiva randomiserade studier. Tyska och utländska obstetriska sällskap har inte utfärdat några bindande rekommendationer om indikationerna och/eller tekniken för någon av dessa interventioner. En metaanalys har visat att, åtminstone för en viss grupp högriskgravida kvinnor med en historia av för tidig födsel och en kort livmoderhals, kan perinatal sjuklighet och dödlighet minskas avsevärt. [ 17 ]
Målet med sekundärprevention är... att tidigt identifiera gravida kvinnor med ökad risk för förtidsfödsel för att hjälpa dessa kvinnor att genomföra sina graviditeter till fullgången tid.
Progesterontillskott
Det viktigaste framsteget under det senaste decenniet har varit införandet av progesterontillskott för att förhindra för tidig födsel. Sannolikheten för för tidig födsel kan minskas med mer än 30 % både hos kvinnor med en historia av för tidig födsel [ 18 ] och hos de med en förkortad livmoderhals. [ 19 ]
Progesteron kan också användas framgångsrikt för sekundärprofylax efter tokolys, även om ingen nytta har påvisats vid tvillinggraviditeter. Tillgängliga data stöder rekommendationen att alla gravida kvinnor med en anamnes på ökad risk eller aktuell asymptomatisk cervixinsufficiens bör få progesterontillskott fram till slutet av 34 år.

