Medicinsk expert av artikeln
Nya publikationer
Borderline intradermalt nevus
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
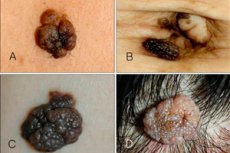
Intraepidermalt eller borderline nevus är en av de många varianterna av nevi, som har sina egna tydliga egenskaper och särdrag. Denna tumör är liten, men ganska farlig: den har en tendens att växa och bli malign. På grund av detta klassificerar dermatologer borderline nevus som en melanomfarlig tillväxt.
Epidemiologi
Borderline-nevi är vanliga och står för cirka 30 % av alla sådana utväxter. De uppträder ibland som flera lesioner, men är vanligare att de förekommer enstaka. Storleken på en enda utväxt överstiger inte tio millimeter. Epidermala nevi har en incidens på ungefär en av 1 000 levande födda och drabbar män och kvinnor lika mycket. [ 1 ], [ 2 ] Det uppskattas att en tredjedel av personer med epidermala nevi har involvering av andra organsystem; därför betraktas tillståndet som epidermalt nevussyndrom (ENS), och det har rapporterats att upp till 10 % av personer med epidermala nevi kan utveckla ytterligare symtom på syndromet. Detta syndrom är vanligtvis tydligt vid födseln (på grund av hudlesioner som oftast ses i mitten av ansiktet från pannan ner till näsområdet) och är ofta förknippat med kramper, intellektuell funktionsnedsättning, ögonproblem, benmissbildningar och hjärnatrofi. [ 3 ]
Neoplasmen kan uppstå i alla åldrar, även om den oftast upptäcks hos patienter i åldern 14–25 år. [ 4 ]
Borderline nevus förekommer oftast:
- hos personer som ofta solar, besöker solarium eller arbetar utomhus;
- hos personer som regelbundet tvingas komma i kontakt med kemiska lösningar och ämnen;
- hos patienter som lider av endokrina sjukdomar eller de som genomgår behandling med hormonella läkemedel.
Orsaker borderline nevus
Forskare är säkra på att ett gränsnevus "bildas" redan under fostrets intrauterina utveckling. Cellerna i den framtida tumören är föregångare till friska melanocyter, vilka dock behålls i de djupare lagren av dermis och bildas i form av kluster. Under inverkan av vissa faktorer börjar sådana celler producera pigment, som vi märker på huden som födelsemärken.
Solstrålar spelar en betydande roll i uppkomsten av gränsnevus. De kan säkert kallas de viktigaste aktivatorerna av nevusceller som ackumuleras i dermisskikten. Med en tillräcklig dos solstrålning börjar dessa strukturer accelerera produktionen av melanin, vilket finns på huden som ett välkänt födelsemärke.
Dessutom kan förändrad hormonaktivitet också vara en stimulerande faktor. Till exempel, hos gravida kvinnor, tonåringar eller under hormonbehandling ökar antalet nevi på kroppen, och befintliga gränsnevi kan växa eller ändra sin konfiguration.
Riskfaktorer
Nästan alla forskare stöder teorin om gränsnevus medfödda natur. Även trots att tillväxten kan uppstå tio eller tjugo år efter en persons födsel. Att nevus förr eller senare visar sig kan bero på vissa faktorer:
- hormonella förändringar – till exempel vid graviditetens början, klimakteriet, amningsperiod, under hormonbehandling etc.;
- överdriven solbränna - både under solens strålar och i ett solarium;
- genetiska störningar åtföljda av onormal utveckling av melanoblaster;
- dermatit och andra dermatologiska sjukdomar (akne, eksem, etc.);
- skador och skador på huden;
- virusinfektioner.
Dessutom är personer som arbetar med eller har regelbunden kontakt med kemikalier och andra giftiga ämnen i riskzonen.
Patogenes
Borderline-nevus bildas initialt från melanocyter, vilka börjar sin utveckling i prenatalstadiet. Neoplasmen bildas från nervfibrer. Normalt har varje cellstruktur sin egen kanal för borttagning av pigment, men i de förändrade cellerna finns inga sådana kanaler. Därför kommer inte melanin ut, utan ackumuleras i ett begränsat område, vilket förklarar bildandet av mörka fläckar. Genetisk och klinisk mosaik har beskrivits. [ 5 ] Det har visat sig att mutationer i groddlinjen i FGFR3-genen är etiologin för kongenital epidermal nevus. [ 6 ]
En gränsnevus bildas vid gränserna mellan de övre och mellersta hudlagren, och kringgår basala lagret. Oftast talar man om tillväxtens medfödda natur, även om den kan förekomma hos tonåringar och även i 20 eller 30 års ålder.
När det gäller graden av risk för malign transformation placeras borderline nevus på samma nivå som Ota nevus, Dubreuils melanos och jättepigmenterad nevus. [ 7 ]
Symtom borderline nevus
Det vanligaste området för involvering var huvud och hals, och 13 % av patienterna hade utbredda lesioner. [ 8 ] Ett junktionellt nevus framträder som en platt, nodulär formation med en grå, svart, brunaktig nyans. Storleken på nevus varierar från ett par millimeter till en centimeter, även om vissa experter också talar om större fläckar.
Utväxten är jämn, torr och ibland något ojämn på ovansidan. Det viktigaste kännetecknet: hår växer aldrig på ett randnevus, även om utväxten kan finnas nästan var som helst på kroppen, även på fötter eller handflator.
Neoplasmen är vanligtvis enstaka, men flera platser förekommer också.
De första tecknen på degeneration av ett randnevus är en förändring i färg och/eller storlek, bildandet av sprickor, sår, knölar på ytan, uppkomsten av rodnad och förlust av tydliga konturer. Dessa symtom indikerar behovet av att omedelbart besöka en hudläkare.
Stages
Omvandlingen av ett borderline nevus till en malign tumör sker vanligtvis genom flera steg:
- Initialt utvecklingsstadium, utan metastaser. Stadiets varaktighet varierar från 12 månader till fem år. Chansen till botning är upp till 99 %.
- Nevus blir konvex till cirka 4 mm. Malign omvandling till en dysplastisk process observeras inom flera månader. Chansen för botning är upp till 80 %.
- Inom 1-3 månader börjar metastaser spridas, vilka finns i lymfsystemet, hjärnan och de inre organen. Själva nevusen bildar sår. Chanserna till återhämtning är högst 50 %.
- Det aggressiva stadiet, som slutar inom några veckor, leder till patientens död i 85 % av fallen.
Formulär
Experter skiljer mellan potentiellt farliga och säkra borderline-nevi, beroende på sannolikheten för att de omvandlas till malignt melanom. Dessutom särskiljs även andra typer av neoplasmer. [ 9 ]
- Ett förvärvat borderline nevus är en tumör som upptäcktes inte vid födseln, utan något senare - till exempel efter ett par år, eller till och med i vuxen ålder. Läkare säger dock att detta inte betyder att nevus inte bildades i livmodern. Det är bara att en kombination av faktorer bidrog till den senare manifestationen av tillväxten.
- Ett borderline pigmenterat nevus är en pigmenterad nodulär formation, upp till 10 mm stor, med valfri plats på kroppen. En typ av en sådan neoplasm anses vara ett cocarderat nevus - en utväxt med ökad pigmentering längs den perifera kanten, vilket ger den ett ringformat utseende. Både pigmenterade och cocarderade nevi är melanomfarliga element.
- Melanocytisk junktionell nevus är en tumör som orsakas av överdriven proliferation av epidermala melanoblaster, vilket i sin tur orsakas av en misslyckad genreglering. Initialt bildas en junktionell nevus i epidermis. Med tiden transporteras en del av melanocyterna till dermis, och en annan del stannar kvar i det epidermala lagret: det är så en komplex melanocytisk nevus bildas. [ 10 ], [ 11 ]
- Nevus med gränsaktivitet kännetecknas av dominerande intradermala strukturer. I detta fall avser gränsaktivitet proliferation av melanocyter, som kan vara fokal eller utbredd.
- Ett borderline dysplastiskt nevus är en pigmenterad födelsemärke med gränsläge, oregelbunden äggform, med oklara konturer och ojämn pigmentering (den centrala delen är enfärgad och kanterna har en annan färg). En sådan neoplasm klassificeras ofta som en klinisk markör för ökad risk för melanomutveckling. [ 12 ]
Komplikationer och konsekvenser
Den mest oönskade och ogynnsamma komplikationen av ett borderline nevus är dess omvandling till en malign tumör – melanom. En sådan omvandling sker inte "ur det blå": den kräver inverkan av vissa faktorer som skapar de nödvändiga förutsättningarna för degeneration. Till exempel ökar risken för malignitet avsevärt om nevus regelbundet utsätts för solbränna eller trauma. [ 13 ]
För att undvika komplikationer rekommenderar läkare att man tar bort kantnevifi, även om de inte stör eller förändras. Omvandling till melanom, melanoblastom eller hudcancer är svår att behandla och leder ofta till patientens död. Personer med ljus hy, ljust eller rött hår, liksom de som har ett stort antal olika födelsemärken på kroppen, inklusive kantnevifi, bör vara särskilt försiktiga.
Återfall av borderline nevus
Hos cirka 80 % av patienterna kan ett gränsnevus återkomma efter att det har avlägsnats med laser eller destruktiva metoder. Utväxten utvecklas på samma eller en annan plats. Vissa patienter måste bli av med det obsessiva nevuset flera gånger.
Läkare noterar: den mest radikala metoden för borttagning är den kirurgiska metoden, då tumören skärs bort tillsammans med den omgivande friska vävnaden, vars volym beror på nevusens form. Ju större tillväxten är, desto mer benägen är den för återfall. Om en person redan har haft återfall bör hen ägna särskild uppmärksamhet åt att förebygga komplikationer:
- spendera mindre tid i solen, särskilt under aktiva timmar (från 11:00 till 16:00);
- ät kvalitetsmat rik på vitaminer och mineraler;
- ge upp dåliga vanor, leva en hälsosam livsstil;
- Försök att bära högkvalitativa naturliga kläder, skada inte din hud, även om det inte finns några nevi eller födelsemärken på den.
Diagnostik borderline nevus
Diagnos av ett borderline nevus börjar med anamnes, extern undersökning och dermatoskopi. Histologisk undersökning utförs först efter att tumören har avlägsnats, men inte tidigare än detta ögonblick. Histopatologiska förändringar i samband med åldrandet av melanocytiska nevi, såsom fettdegeneration, fibros och neurala förändringar, detekteras i det lobulära intradermala nevuset. [ 14 ] Faktum är att processen att ta material (biopsi) också är en skadlig faktor som kan orsaka efterföljande malign transformation av tillväxten. [ 15 ]
Blodprover inkluderar följande forskningsalternativ:
- blodprov för koagulationskvalitet;
- blod för tumörmarkörer;
- blodprov för LDH (laktatdehydrogenas).
Instrumentell diagnostik omfattar främst dermatoskopi, en metod som hjälper till att undersöka förändringar i huden som inte är synliga för blotta ögat. Dessutom kan läkaren ordinera ultraljudsundersökning av närmaste lymfkörtlar, lungröntgen och osteosyntigrafi för att utesluta maligna processer i kroppen.
Differentiell diagnos
Differentialdiagnostik bör utföras vid andra former av hyperpigmentering - och först och främst vid kloasma, som liknar en födelsemärke, eller vid hemangiom. Men det är viktigare att i tid uppmärksamma degenerationen av ett borderline nevus till malignt melanom. Tumörprocessen utvecklas ibland nästan omärkligt, mot bakgrund av ett mindre dysplastiskt syndrom: fläckens konturer expanderar något, ytan blir ojämn, den friska huden i närheten blir röd. Eftersom degeneration ofta uppstår efter mekaniskt trauma på huden är det viktigt att regelbundet undersöka de utväxter som bildas på plantar- och palmarytorna på extremiteterna, mellan fingrarna och nära nagelplattorna. På sådana platser rekommenderas det att ta bort födelsemärken, oavsett deras typ och fara.
Vem ska du kontakta?
Behandling borderline nevus
Efter att ha ställt diagnosen kommer läkaren att överväga alla möjliga behandlingsalternativ, även om en konservativ metod vanligtvis inte diskuteras: gränsnevusen avlägsnas på ett av följande sätt:
- Kryodestruktion är en procedur där tillväxten fryses med flytande kväve (mer sällan med kolsyra eller is). [ 16 ]
- Elektrokoagulering är en metod som innebär att en tumör förstörs med hjälp av hög temperatur, orsakad av en riktad ström. [ 17 ]
- Laserborttagning är en av de mest populära metoderna, vilket innebär att den drabbade vävnaden "avdunstar" med en riktad laserstråle.
- Radiokirurgisk ingrepp – innebär borttagning av utväxten med radiovågor av en viss längd med hjälp av Surgitron-hårdvaruenheten.
Läkemedel kan endast rekommenderas i återhämtningsstadiet efter borttagning av gränsnevus.
Fysioterapeutisk behandling omfattar följande procedurer:
- UHF-koagulation – innebär användning av en elektrod med en högfrekvent strömförsörjning på 27,12 MHz och 1 mA. Efter avslutad proceduren behandlas koagulationsområdet med en 5 % lösning av kaliumpermanganat. [ 18 ]
- Lasertermokoagulering utförs med kontinuerlig och pulserad optisk bestrålning av det infraröda området, med en maximal effekt på 3–5 W och en fokuserad stråldiameter på 0,25–0,5 mm, med en emitterad effekt på 10–15 W. [ 19 ], [ 20 ], [ 21 ]
Läkemedel som en läkare kan ordinera
För att påskynda läkningsprocessen efter borttagning av en gränsnevus kan läkaren rekommendera användning av följande läkemedel:
- vitamintillskott för att förbättra plastmetabolismen (folsyra, B-vitaminer, askorbinsyra, tokoferol);
- icke-steroida anabola medel (riboxin, kaliumorotat, metyluracil);
- biogena stimulantia (aloeextrakt, FiBS, Plasmol);
- immunmodulerande medel (Timulin, Pyrogenal, Levamisol);
- ospecifika regenererande medel (havtornsolja, Apilak, Rumalon, Actovegin).
Exempel på användning av dessa läkemedel visas i följande tabell:
Metyluracil |
Vuxna patienter ordineras en tablett fyra gånger om dagen i en månad. Behandlingen kan åtföljas av huvudvärk, halsbränna och allergiska reaktioner. |
Aloe-extrakt |
Administrera subkutant dagligen 1 ml, i flera veckor. Möjliga biverkningar: dyspepsi, förändringar i blodtryck, allergi, yrsel, klåda. |
Timalin |
Administreras intramuskulärt med koksaltlösning, 5–20 mg dagligen. Behandlingstiden är från tre till tio dagar. Biverkningarna kan begränsas till en lokal reaktion i injektionsområdet. |
Aktovegin |
Ta 1–2 tabletter tre gånger dagligen i 4–6 veckor. Läkemedlet tolereras väl, allergier och feber förekommer sällan. |
E-vitamin |
Dosen av läkemedlet väljs individuellt och överstiger inte den dagliga dosen på 1000 mg. Möjliga biverkningar inkluderar illamående, huvudvärk, trötthet och allergier. |
Folkrättsmedel
Det finns många folkrecept som involverar påverkan på födelsemärken och nevi. Läkare godkänner inte de flesta av dem - särskilt när det gäller melanomfarliga neoplasmer, inklusive borderline nevus. I förhållande till dem är det bättre att använda radikal borttagning och söka hjälp från en kirurg.
Men många patienter försöker bli av med födelsemärken på följande sätt:
- Blanda lika delar linolja och blomhonung. Gnugga in blandningen i nevusområdet tre gånger om dagen, varje dag.
- Torka av utväxten med färsk ananasjuice flera gånger om dagen.
- Droppa en droppe lökjuice eller äppelcidervinäger på nevusen varje dag.
- Smörj mullvaden med citronsaft och vitlök.
- Mal 100 g körsbärskärnor till pulver, häll i 500 ml valfri vegetabilisk olja, förvara i kylskåp i ett par veckor. Den resulterande oljan används dagligen för applicering på nevi: låt verka på utväxten i cirka tjugo minuter, skölj sedan av med vatten.
Du bör inte lita på folkmetoder om gränsnevusen har börjat visa minst ett tecken på malign degeneration - till exempel har den börjat öka i storlek, ändrat form eller färg, har blivit suddig, svullen, etc. Det är alltid bättre och säkrare att rådfråga en läkare i förväg.
Kirurgisk behandling
Behandlingen som föredras för små epidermala nevi är kirurgisk excision.
Kirurgisk excision, dermabrasion, kryokirurgi, elektrokirurgi och laserkirurgi har använts för att behandla epidermala nevi.[ 22 ],[ 23 ],[ 24 ] Ytlig dermabrasion är förknippad med en hög återfallsfrekvens, och djup dermabrasion kan resultera i förtjockade ärr. Kryokirurgi har liknande begränsningar med risker inklusive långsam läkning, infektion, svullnad och vanligtvis onormal hudfärgning. Läkare har utfört laserbehandlingar för epidermala nevi i årtionden. Nya framsteg inom laserteknik har förbättrat enkelheten, precisionen och säkerheten för sådana procedurer. Flera tillförlitliga och effektiva behandlingar för epidermala nevi har utvecklats med CO2, långpulserande Nd:YAG och 585 nm pulserade färglasrar. Återfall kan dock inträffa månader till år efter att epidermala nevi har tagits bort med någon metod. [ 25 ], [ 26 ], [ 27 ], [ 28 ]
Kirurgi är ett gammalt och mest effektivt sätt att bli av med olika typer av födelsemärken och vårtor, inklusive randnevus. Förberedelserna inför ingreppet är enkla och korta. Huden behandlas med ett speciellt antiseptiskt medel och lokalbedövning utförs. När anestesin träder i kraft skär kirurgen bort nevus med en skalpell och fångar upp lite frisk omgivande vävnad - för ett mer fullständigt och 100% avlägsnande av utväxten.
Kirurgisk behandling har sina fördelar:
- återfall av borderline nevus är uteslutet;
- neoplasmen kan skickas för histologi;
- Ingreppet utförs i öppenvården; det finns inget behov av att besöka sjukhus.
Operationen är inte utan nackdelar, till exempel:
- suturen tar lite längre tid att läka än med andra borttagningsmetoder – ungefär en månad;
- Om det inte sköts ordentligt finns det risk för varbildning;
- bildandet av ett oestetiskt ärr är möjligt.
Men med stora nevi insisterar läkare på kirurgiskt ingrepp. Detta är det mest pålitliga sättet att bli av med problemet för alltid, förhindra malignitet och återfall av tumören.
Förebyggande
Det är nästan omöjligt att förhindra bildandet av ett gränsnevus. Patienter som är benägna att få födelsemärken bör dock vara vaksamma och noggrant undersöka sin kropp för förändringar och malign transformation av pigmenterade neoplasmer.
För förebyggande ändamål är det nödvändigt att följa följande rekommendationer:
- undvik att skada huden, och i synnerhet eventuella nevi;
- undvik långvarig exponering för solljus, gå inte till solarium, låt inte solbränna;
- Använd skyddshandskar vid arbete med kemikalier och giftiga ämnen;
- härda dig själv, stärk ditt immunförsvar, ät bra och näringsrikt.
Om gränsnevusen är skadad av någon anledning bör du söka läkarhjälp hos en hudläkare eller onkolog. Han kommer att undersöka utväxten och avgöra om den behöver tas bort.
Prognos
Läkare råder att inte glömma att ett borderline nevus kan urarta till en malign tumör, oavsett ålder. Därför bör man alltid vara uppmärksam och låta en hudläkare eller onkolog undersöka födelsemärken och fläckar minst 1-2 gånger om året. Om misstänkta symtom upptäcks är det bättre att ta bort utväxten utan att vänta på ytterligare ogynnsam utveckling av processen.
Ett borderline nevus är en melanomfarlig patologi. Men detta betyder inte att en transformation nödvändigtvis kommer att ske: de flesta patienter lever med sådana formationer och misstänker ibland inte ens deras potentiella fara. Därför finns det ingen anledning till panik. Det viktigaste är att regelbundet undersöka huden, vara uppmärksam på alla befintliga nevi och registrera eventuella förändringar från sin sida.

