Medicinsk expert av artikeln
Nya publikationer
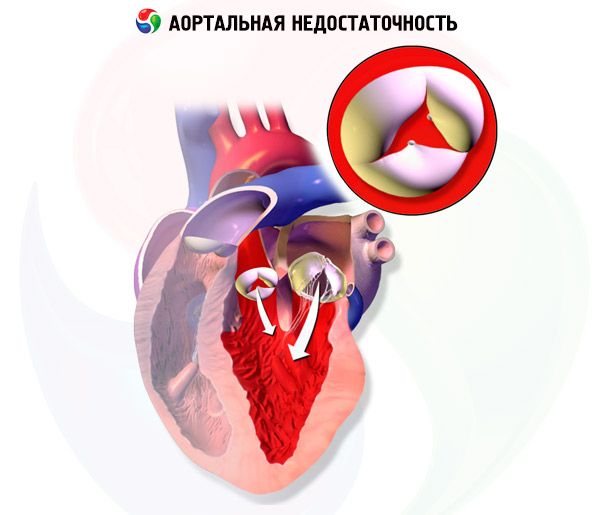
Aortaregurgitation
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
Aortastötning är en sjukdom som orsakas av att aortaklaffen inte stängs, vilket leder till att flödet från aorta till vänster kammare sker under diastole. Orsakerna inkluderar idiopatisk klaffdegeneration, akut reumatisk feber, endokardit, myxomatös degeneration, kongenital bikuspid aortaklaff, syfilitisk aortit och bindvävssjukdom eller reumatologisk sjukdom.
Symtom inkluderar ansträngningsdyspné, ortopné, paroxysmal nattlig dyspné, hjärtklappning och bröstsmärtor. Fysisk undersökning kan avslöja en diffus pulsvåg och ett holodiastoliskt mumlande. Diagnos ställs genom fysisk undersökning och ekokardiografi. Behandlingen innefattar aortaklaffbyte och (i vissa fall) vasodilatormediciner.
Orsaker aortaregurgitation
Aortaregurgitation (AR) kan vara akut eller kronisk. Primära orsaker till akut aortaregurgitation är infektiv endokardit och ascenderande aortadissektion.
Måttlig kronisk aortastörning hos vuxna orsakas oftast av en bikuspid eller fenestrerad aortaklaff (2 % av män och 1 % av kvinnor), särskilt om svår diastolisk hypertoni (BT > 110 mmHg) föreligger.
Måttlig till svår kronisk aortastötning hos vuxna orsakas oftast av idiopatisk degeneration av aortaklaffarna eller aortaroten, reumatisk feber, infektiv endokardit, myxomatös degeneration eller trauma.
Hos barn är den vanligaste orsaken ventrikulär septumdefekt med aortaklaffprolaps. Ibland orsakas aortastörning av seronegativ spondyloartropati (ankyloserande spondylit, reaktiv artrit, psoriasisartrit), RA, SLE, artrit i samband med ulcerös kolit, syfilitisk aortit, osteogenesis imperfecta, thorakal aortaaneurysm, aortadissektion, supravalvulär aortastenos, Takayasu-arterit, ruptur av Valsalva sinus, akromegali och temporal (jättecells-) arterit. Aortastörning på grund av myxomatös degeneration kan utvecklas hos patienter med Marfans syndrom eller Ehlers-Danlos syndrom.
Vid kronisk aortainsufficiens ökar vänsterkammarvolymen och vänsterkammars slagvolym gradvis eftersom vänsterkammare får blod från aortainsufficiensen under diastole utöver blod från lungvenerna och vänster förmak. Vänsterkammarhypertrofi kompenserar för volymökningen under flera år, men så småningom sker dekompensation. Dessa förändringar kan leda till arytmier, hjärtsvikt eller kardiogen chock.
Symtom aortaregurgitation
Akut aortastörning orsakar symtom på hjärtsvikt och kardiogen chock. Kronisk aortastörning är vanligtvis asymptomatisk under många år; progressiv dyspné vid ansträngning, ortopné, paroxysmal nattlig dyspné och hjärtklappning utvecklas smygande. Symtom på hjärtsvikt korrelerar dåligt med objektiva mått på vänsterkammarfunktion. Bröstsmärta (angina) förekommer hos cirka 5 % av patienter utan underliggande kranskärlssjukdom, oftast på natten. Tecken på endokardit (t.ex. feber, anemi, viktminskning, emboli på olika ställen) kan utvecklas eftersom den onormala aortaklaffen är benägen för bakteriell infektion.
Symtomen varierar med svårighetsgraden av aortastötning. Allt eftersom den kroniska sjukdomen fortskrider ökar det systoliska blodtrycket med minskande diastoliskt blodtryck, vilket resulterar i ökat pulstryck. Med tiden kan vänsterkammarimpulsen intensifieras, vidgas, öka i amplitud, förskjutas nedåt och åt sidorna, med systolisk depression av den främre vänstra parasternala regionen, vilket skapar en "svängande" rörelse i vänster brösthalva.
I senare stadier av aortastötning kan en systolisk thrill palperas över apex- och carotisartärerna; detta orsakas av en stor slagvolym och lågt aortadiastoliskt tryck.
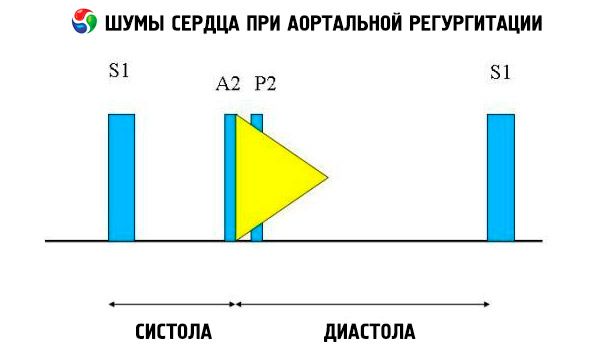
Auskultatoriska fynd inkluderar ett normalt hjärtljud och ett icke-delat, högt, spetsigt eller poppande andra hjärtljud på grund av ökat motstånd i den elastiska aorta. Mumlet av aortastörning är ljust, gällt, diastoliskt, avtagande och börjar strax efter aortakomponenten i S1. Det är högst i det tredje eller fjärde interkostalrummet till vänster om sternum. Mumlet hörs bäst med stetoskop med diafragma när patienten lutar sig framåt och håller andan vid utandning. Det ökar med manövrer som ökar efterbelastningen (t.ex. huk, isometriskt handgrepp). Om aortastörningen är mild kan mumlet endast förekomma i tidig diastole. Om vänsterkammardiastoltrycket är mycket högt blir mumlet kortare eftersom aortatrycket och vänsterkammardiastoltrycket utjämnas i tidig diastole.
Andra onormala auskultatoriska fynd inkluderar ett ejektionsmuml och ett regurgitant flödesmuml, ett ejektionsklick kort efter S, och ett aorta-ejektionsflödesmuml. Ett diastoliskt muml som hörs i axillan eller mellersta vänstra hemithorax (Cole-Cecil-muml) orsakas av sammansmältning av aorta-mumlet med det tredje hjärtljudet (S3 ), vilket uppstår på grund av samtidig fyllning av vänster kammare från vänster förmak och aorta. Ett mellersta till sent diastoliskt muml som hörs vid apexen (Austin-Flint-muml) kan bero på snabbt regurgitant flöde in i vänster kammare vilket orsakar vibrationer i mitralisklaffen vid toppen av förmaksflödet; detta muml liknar det diastoliska mumlet vid mitralisklaffstenos.
Andra symtom är sällsynta och har låg (eller okänd) sensitivitet och specificitet. Synliga tecken inkluderar huvudskakningar (Mussets tecken) och pulsering av nagelkapillärerna (Quinckes tecken, känns bättre med lätt tryck) eller uvula (Müllers tecken). Palpation kan avslöja en spänd puls med snabb stigning och fall (slag, vattenhammare eller kollapspuls) och pulsering av halspulsådrorna (Corrigens tecken), retinala artärer (Beckers tecken), levern (Rosenbachs tecken) eller mjälten (Gerhards tecken). Blodtrycksförändringar inkluderar ökat systoliskt tryck i benen (under knät) med > 60 mmHg jämfört med trycket i armen (Hills tecken) och ett fall i diastoliskt tryck på > 15 mmHg vid lyft av armen (Maines tecken). Auskultatoriska symtom inkluderar ett hårt mummel som hörs i femoralpulsområdet (skottljud eller Traube-tecken) och en femoral systolisk ton och diastoliskt mummel proximalt om kompressionsartären (Duroziez-mummel).
Diagnostik aortaregurgitation
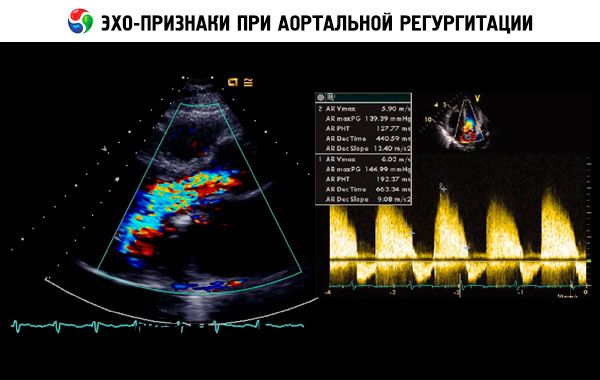
En presumtiv diagnos ställs baserat på anamnes, fysisk undersökning och bekräftas med ekokardiografi. Dopplerekokardiografi är den bildmodalitet som valts för att detektera och kvantifiera magnituden av regurgitant flöde. Tvådimensionell ekokardiografi kan hjälpa till att bestämma storleken på aortaroten och vänster kammares anatomi och funktion. Vänster kammares ändsystoliska volym > 60 ml/m² , vänster kammares ändsystoliska diameter > 50 mm och LVEF < 50 % indikerar dekompensation. Ekokardiografi kan också bedöma svårighetsgraden av pulmonell hypertension sekundärt till vänsterkammarsvikt, detektera vegetation eller perikardiell effusion (t.ex. vid aortadissektion) och bedöma prognosen.
Radionuklidskanning kan användas för att bestämma LVEF om ekokardiografiska fynd är gränsfall till onormala eller om ekokardiografi är tekniskt svår att utföra.
EKG och lungröntgen utförs. EKG kan visa repolarisationsavvikelser med eller utan förändringar i QRS-komplexet, karakteristiska för vänster förmakshypertrofi, vänster förmaksförstoring och T-vågsinversion med ST-segmentsdepression i prekordialavledningarna. Lungröntgen kan avslöja kardiomegali och en förstorad aortarot hos patienter med kronisk progressiv aortaregurgitation. Vid svår aortaregurgitation kan symtom på lungödem och hjärtsvikt uppstå. Arbetstester hjälper till att bedöma den funktionella reserven och kliniska manifestationer av patologi hos patienter med identifierad aortaregurgitation och tvivelaktiga manifestationer.
Koronarangiografi behövs vanligtvis inte för diagnos, men den utförs före operation, även utan angina, eftersom cirka 20 % av patienter med svår kranskärlssjukdom har svår kranskärlssjukdom, vilket kan vara en indikation för samtidig kirurgisk behandling (CABG).
Vad behöver man undersöka?
Hur man undersöker?
Vem ska du kontakta?
Behandling aortaregurgitation
Behandling av akut aortastörning är aortaklaffprotes. Behandling av kronisk aortastörning beror på de kliniska manifestationerna och graden av vänsterkaliberdysfunktion. Patienter med symtom som uppstår under normala dagliga aktiviteter eller under ansträngningstestning behöver aortaklaffprotes. Patienter som inte vill genomgå kirurgi kan ges vasodilatorer (t.ex. långverkande nifedipin 30 till 90 mg en gång dagligen eller ACE-hämmare). Diuretika eller nitrater kan också ges för att minska prebelastning vid svår aortastörning. Asymtomatiska patienter med LVEF < 55 %, ändsystolisk diameter > 55 mm (55-regeln) eller änddiastolisk diameter > 75 mm behöver också kirurgi; läkemedel är andrahandsvalet för denna patientgrupp. Ytterligare kirurgiska kriterier inkluderar EF <25–29 %, förhållandet mellan änddiastolisk radie och myokardväggtjocklek >4,0 och hjärtindex <2,2–2,5 L/min per m2.
Patienter som inte uppfyller dessa kriterier bör genomgå en grundlig fysisk undersökning, ekokardiografi och eventuellt angiografi med träning och viloradionuklider för att fastställa vänsterkammarkontraktiliteten var 6:e till 12:e månad.
Endokarditprofylax med antibiotika är indicerat före ingrepp som kan resultera i bakteriemi.
Prognos
Med behandling är 10-årsöverlevnaden hos patienter med mild till måttlig aortastes 80–95 %. Med snabb klaffbyte (innan hjärtsvikt utvecklas och med hänsyn till kriterierna som beskrivs nedan) är den långsiktiga prognosen för patienter med måttlig till svår aortastes god. Vid svår aortastes och hjärtsvikt är dock prognosen betydligt sämre.
 [ 16 ]
[ 16 ]

