Medicinsk expert av artikeln
Nya publikationer
Neuroretinit
Senast recenserade: 07.06.2024

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
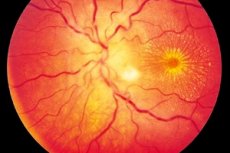
Neuroretinit är oftare ett ensidigt (mindre ofta bilateral) inflammatorisk process som kännetecknas av skador på synnerven och näthinnens nervfiberskikt, synskada, skador på det yttre näthinnan och näthinnepigmentet. Sjukdomens exakta ursprung är okänt, även om det accepteras att berusning är inblandad i utvecklingen av inflammation. Neuroretinit är en form av optisk neurit, kännetecknad av en långsamt progressiv kurs och kräver långvarig terapi. [1]
Epidemiologi
Neuroretinit detekteras med en ungefärlig frekvens av 1 till 5 patienter per hundra tusen population. Bland alla oftalmologiska sjukdomar registreras patologin i mindre än 3% av fallen.
I många fall slutar neuroretinit med restaurering av visuell funktion, men 25% av patienterna upplever irreversibla konsekvenser i form av förlust eller försämring av synen. Vissa patienter är inaktiverade.
Sjukdomen påverkar män och kvinnor i alla åldrar om lika. Medelåldern för den sjuka är 25-35 år. I de flesta fall utvecklas neuroretinit mot bakgrund av en annan infektiös och inflammatorisk process i kroppen. [2]
Orsaker neuroretinit
Cytomegalovirus neuroretinit utvecklas hos patienter med immunavvikelser - t.ex. hiv. Den inflammatoriska reaktionen utvecklas i området för den okulära fundus och sprider sig ytterligare till näthinnan. Om sjukdomen inte upptäcks i tid finns det en risk för retinalavskiljning i framtiden.
Syfilis neuroretinit är en konsekvens av det tredje steget av syfilis, när patogenen penetrerar in i ögats inre struktur. Ibland utvecklas patologin hos spädbarn: i detta fall är neuroretinit resultatet av ärftlig patologi.
Toxoplasmos kan också överföras till barnet i livmodern. Neuroretinit är en följd av denna lesion och inträffar hos en person flera år efter födseln.
Septisk neuroretinit är en komplikation av puruly-inflammatoriska processer i inre organ.
En viral lesion inträffar som ett resultat av en allvarlig kurs av influensa, herpes och så vidare. I en sådan situation utvecklas oftast en mild form av neuroretinit, som passerar när den underliggande sjukdomen avtar.
Ibland är orsakerna medfödda vaskulära patologier-till exempel hemorragisk retinit (Coates sjukdom, retinitis pigmentosa ). Dessa sjukdomar orsakas av patologiska förändringar i gener. [3]
Ytterligare orsaker kan inkludera:
- Infektion från andra platser i kroppen;
- Trauma mot ögat;
- Långvarig exponering för joniserande strålning;
- Regelbunden exponering för ultraviolett ljus.
Riskfaktorer
De exakta faktorerna i utvecklingen av neuroretinit har inte fastställts. Men oftast talar vi om smittsamma rhinogena inflammatoriska processer, och inflammation kan ha olika ursprung: bakterie, viral, svamp, parasitisk, giftig. I allmänhet kan all akut eller kronisk infektionssjukdom teoretiskt orsaka neuroretinit.
Dessutom kan patologi utvecklas som en del av en autoimmun reaktion - särskilt hos patienter med reumatologiska sjukdomar. Problemet orsakas något mindre ofta av traumatiska skador på synorganen.
Ytterligare faktorer:
- Ålder - Riskerna för neuroretinit ökar med åldern (sjukdomen är vanligare hos äldre).
- Ärftlig predisposition - Vissa provocerande patologier ärvs.
- Skadliga vanor, dålig kost, neuropatologier.
- Vaskulär sjukdom, hypertension, ateroskleros.
- Specifika sjukdomar (HIV, syfilis, etc.).
- Diabetes mellitus, pernicious anemi, oftalmopati.
Patogenes
Neuroretinit är en inflammatorisk process som involverar optisk nerv och näthinnans fiberlager. Optisk nerv är ett segment av den perifera neuron i den optiska vägen. Början definieras i regionen för Eye Fundus och dess slutförande - i mitten av kranial fossa. Det bildas av de axiella cylindrarna i näthinnan och representeras av cirka 1 miljon nervfibrer. Nerven lämnar bana genom optisk öppning, varefter båda nerverna riktas till den turkiska sadeln. [4]
Utvecklingen av neuroretinit kan orsakas av både akut och kronisk infektion. Särskilt ofta är de primära källorna otolaryngologiska sjukdomar (Maxillär bihåleinflammation, sinusit och tonsillit ), tandpatologier (periodontitis eller carious tänder), inflammations av hjärnan och hjärnan (Mingitis tuberculous, encefalit -viral, rickettsial, bakteriell eller protozoal), samt influensa, tuberkulos, syfilis, råg, etc.). [5]
Av sjukdomarna i inre organ är patologiska källor ofta njur- och blodsjukdomar, allergiska processer, diabetes mellitus, gikt, kollagenos, avitaminos. Förgiftning - till exempel alkohol-tobak, bly, metanol - är också av betydande betydelse. En stor andel av fall av neuroretinit är av oförklarligt ursprung. [6]
Symtom neuroretinit
Cytomegalovirus neuroretinit kännetecknas av tecken som:
- Utseendet på små fläckar, flugor framför ögonen;
- Utseendet på glittrande blinkningar (vilket är särskilt märkbart på natten);
- Släpp i synskärpa, bildning av blinda fläckar;
- Försämring av perifer visuell funktion.
Vid syfilitisk neuroretinit noteras vitrös opacitet, svullnad av näthinnan och optisk nerv. Retinalblödningar är möjliga.
I septiska komplikationer utvecklas vitre kropps opacitet, optisk nervödem och i avancerade fall en uttalad purulent inflammation.
Neuroretinit associerad med patologiska förändringar i gener åtföljs ofta av nedsatt färguppfattning, suddighet av den synliga bilden, skarp förträngning av synfältet och nedsatt rumslig orientering.
I allmänhet röstar patienter oftast klagomål om skarp försämring av visuell funktion, minskning och förlust av synfält, nedsatt färguppfattning (särskilt blågrön spektrum). Många patienter upplever ljusblinkar och smärta i ögongloben. [7]
Komplikationer och konsekvenser
Neuroretinit kan leda till synskador från förvärring till fullständig förlust av visuell funktion i antingen ett öga eller båda ögonen. Vision kan försämras dramatiskt under flera dagar. Ibland räcker 1-2 dagar för att patienten ska förlora mer än 50% av den visuella funktionen.
Färguppfattning påverkas särskilt, men patienten kanske inte märker eller uppmärksammar detta på länge. De flesta patienter med neuroretinit upplever intraokulär smärta, vilket ökar under ögonbollarrörelser. Dessutom är sjukdomen benägen att återfall.
I processen att komprimera eller skada de optiska nervaxonerna störs axoplasmisk transport. Optisk nervödem utvecklas, fibern skadas och förmågan att se är nedsatt, vilket kan orsaka partiell eller fullständig optisk atrofi om den behandlas felaktigt eller sent. [8]
Diagnostik neuroretinit
Diagnosen av neuroretinit fastställs på grundval av en oftalmologisk undersökning. I det första diagnostiska stadiet intervjuar läkaren patienten, analyserar sjukdomens historia, klargör resultaten av undersökning av andra specialister (neurolog, endokrinolog, neurokirurg), en fullständig oftalmologisk undersökning och bedömer sannolikheten för möjlig symptomatologi hos olika neuropatologier. Vid behov föreskriver ett antal ytterligare undersökningar och bestämmer ytterligare behandlingsregim.
Obligatoriska tester för diagnos av neuroretinit:
- Allmän blodundersökning (för att utesluta kronisk inflammation och systemisk autoimmunprocess);
- Urinalys;
- Biokemiskt blodprov med bestämning av glukos, AST, ALT;
- Bakteriologisk utsäde från konjunktivalhålan med bestämning av det orsakande medlet och dess känslighet för antibiotikabehandling;
- Blodtester för syfilis (RW) och HIV av ELISA;
- ELISA-analys av hepatit B- och C-markörer;
- Ig A, M, G-analys till herpes simplex, klamydia, cytomegalovirus, toxoplasmosvirus.
Ytterligare rekommendationer kan inkludera:
- C-reaktivt proteinblodtest;
- Blodtest för reumatiska tester.
Instrumental diagnos representeras ofta av grundläggande diagnostiska procedurer som:
- Visometri är en traditionell metod för att bedöma synskärpa;
- Biomikroskopi -En teknik för att upptäcka lins opacitet, fokal eller diffus glasögon opacitet, glasartade blödningar, celler, exsudat, hypopyon;
- Tonometri är en metod för att bestämma intraokulärt tryck;
- Ophthalmoscopy -Undersökning av förändringar i det bakre okulära segmentet, inflammatoriska foci, muffar längs kärlen, intraretinala blödningar, hårda avlagringar, makulärt ödem, neuropati, atrofiska förändringar av den optiska nervkarakteristiska av koretinala inflammation;
- Perimetri -Bedömning av möjlig förträngning av synfältet, upptäckt av scotomas, diagnos av centrala och perifera syndysfunktioner;
- Refraktometri - upptäckt av okulära brytningsstörningar;
- Röntgen på bihålorna och bröst-för att utesluta patologiska processer som kan orsaka utveckling av neuroretinit.
Eye Fundus biomikroskopi, gonioskopi, undersökning av periferin av ögonen fundus, oftalmokromoskopi, elektroretinogram, ultraljudsundersökning av ögongloben och cerebrala fartyg, Optisk sammanhängande retinotomografi, fluorescensangiografi, röntgen i orbiten och skullen i olika proffer, om det är en indikerad indikerad.
Registrering av framkallade visuella potentialer används ofta, vilket är nödvändigt för att bedöma tillståndet för optisk nerv och differentiell diagnos av neuroretinit från funktionella och organiska visuella störningar. [9]
Differentiell diagnos
Patologi |
Grund för differentiell diagnos av neuroretinit |
Sekundär central korioretinal dystrofisk process |
Det finns bevis på tidigare okulär inflammation. Det finns ett centralt scotom i synfältet. |
Åldersrelaterad degenerativ process i makula |
Det finns ett centralt scotom i synfältet, en nedgång i synskärpa noteras. |
Retinitpigmentosa |
Det finns defekter i synfältet, en nedgång i synskärpa. Oftalmoskopi avslöjar olika patologiska foci i näthinnan. |
Korioidtumörer |
Det finns en minskning av synskärpan, och oftalmoskopi avslöjar ett fokalområde med otydliga konturer, intryck. |
Chorioretinopati, central serös i naturen |
Det finns en skarp försämring av synen, ibland förknippad med en viral sjukdom. |
Epiteliopati, akut multifokal typ |
Visionen minskar efter en viral sjukdom, paracentrala eller centrala scotomas noteras. Photopsia, metamorfopsia kan upptäckas. |
Subretinala och subkoroidala blödningar |
Visionen minskar kraftigt, Scotoma visas i synfältet. Oftalmoskopi avslöjar ett fokus med otydliga konturer. |
Hemorragisk retinal avskiljning |
Visionen minskar kraftigt, Scotoma visas i synfältet. Oftalmoskopi avslöjar ett patologiskt fokus i näthinnan. |
Vem ska du kontakta?
Behandling neuroretinit
Konservativ terapi kan inkludera olika mediciner, som beror på orsaken till neuroretinit.
Om elevdilation är nödvändig förskrivs cykloplegiska och mydriatiska läkemedel:
- 1% tropikamid - 2 droppar två gånger om dagen, i en vecka;
- 1% fenylefrin 2 droppar två gånger dagligen i en vecka.
Glukokortikosteroider används för att blockera det inflammatoriska svaret vid neuroretinit, minska kapillärpermeabiliteten, hämma produktionen av prostaglandiner, bromsa spridningsprocesser:
- 0,1% dexametason 2 droppar. 4-5 gånger om dagen;
- 0,4% dexametason en gång dagligen 1,2-2 mg under konjunktiva eller 2-2,8 mg parabulbarly;
- Prednisolon 5 vid 30-80 mg dagligen oralt (på morgonen) med ytterligare gradvis minskning av dosen under 10 dagar (indikeras i regelbundet återkommande neuroretinit, systemiska patologier);
- Metylprednisolon 250-1000 mg dagligen intravenös dropp under 4-5 dagar (om lokal behandling är ineffektiv, eller det finns en allvarlig korioretinal inflammation med ett ökande hot om förlust av visuell funktion, eller i bilateral neuroretinit associerad med systemiska patologier).
Vid neuroretinit på grund av infektiösa processer indikeras antibiotikabehandling:
- 0,3% TOBRAMYCIN 2 droppar. 5 gånger om dagen;
- 0,3% ciprofloxacin 2 droppar. 5 gånger om dagen i en vecka;
- Levofloxacin eller moxifloxacin 2 droppar. 5 gånger om dagen i en vecka;
- Ciprofloxacin 250-500 mg dagligen oralt i en vecka;
- Amoxicillin 250-500 mg dagligen oralt i två veckor;
- Clindamycin 150 mg oralt 4 gånger om dagen i 1-2 veckor;
- Ceftriaxon 1 g dagligen som intramuskulära injektioner, en kurs på 1-2 veckor;
- 30% Lincomycin 600 mg två gånger dagligen som intramuskulära injektioner, kurs på 1 vecka.
Om neuroretinit provoceras av en viral sjukdom, föreskrivs antiviral terapi:
- Acyclovir 200 mg 5 gånger om dagen i en vecka;
- Valacyclovir 500 mg tre gånger om dagen i en vecka.
Om neuroretinit orsakas av en svamppatogen, är svampdämpande terapi lämplig:
- Ketokonazol 200 mg två gånger om dagen muntligt, i 1-2 veckor;
- Fluconazol 150 mg två gånger dagligen i 10 dagar.
När neuroretinit kombineras med ökat intraokulärt tryck föreskrivs diuretika:
- Furosemid 40 mg dagligen i tre dagar i rad;
- Furosemid 1% med 2 ml som intramuskulära injektioner dagligen i 2-3 dagar.
Nonsteroidala antiinflammatoriska läkemedel indikeras för att blockera det inflammatoriska svaret:
- Diklofenaks natrium 25-75 mg dagligen intramuskulärt under en kurs på 5 dagar;
- Meloxicam 15 mg dagligen som intramuskulära injektioner under en kurs på 5 dagar;
- Indometacin 25 mg tre gånger om dagen muntligt i 2 veckor.
I komplicerade fall av neuroretinit, systemiska och ofta återkommande patologier, frånvaro av positivt svar från glukokortikosteroider är det möjligt att förskriva antimetaboliter (metotrexat, 5-fluorouracil i subtenonutrymmet). [10]
Effektiviteten av behandlingen utvärderas av följande indikatorer:
- Förbättrad vision;
- Eliminera det inflammatoriska svaret;
- Resorption av infiltratet;
- Minskad svårighetsgrad av objektförvrängning, fotopsi, scotom.
Kirurgi är inte indicerat för neuroretinit.
Förebyggande
Förebyggande åtgärder bör genomföras för alla människor som har en tendens att utveckla neuroretinit (inklusive genetisk predisposition mot patologi):
- Har regelbundna kontroller och samråd med ögonspecialister;
- Undvik huvud- och ögonskador;
- Inte självmedicinera för några infektionssjukdomar (inklusive förkylning);
- Håll fysiskt aktivt, undvik hypodynamia;
- Ge upp dåliga vanor;
- Ät en varierad, balanserad kost;
- Översätt inte dina ögon, undvik att spendera långa perioder framför en datorskärm eller prylar;
- Tillräckligt vila, få minst 7-8 timmars sömn per natt;
- Har regelbundna blod- och urintester för att bedöma prestanda;
- Ta ofta promenader i den friska luften;
- Undvik aktiviteter som involverar överdriven visuell belastning;
- Besök regelbundet tandläkaren, förhindra utveckling av tandkärl, periodontit.
För att förhindra neuroretinit rekommenderas dessutom att använda solglasögon för att skydda näthinnan från ultraviolett ljus, regelbundet kontrollera med specialister för att eliminera riskfaktorer.
Prognos
Prognosen beror främst på den underliggande orsaken till neuroretinit - det vill säga på underliggande patologi. Vissa milda inflammatoriska processer löser sig på egen hand, och visionen återvänder om några veckor (månader). I avsaknad av dynamiskt instabila och systemiska sjukdomar (bindvävspatologier) kan visuell funktion återställas, men ofta blir problemet återkommande och påverkar samma eller ett annat öga.
För att optimera prognosen är det nödvändigt att behandla akuta och återkommande patologiska processer i rätt tid, eliminera dåliga vanor, regelbundet besöka specialiserade specialister och genomföra förebyggande undersökningar. [11]
Om neuroretinit fortskrider till en kronisk form ökar risken för komplikationer och biverkningar dramatiskt.

