Medicinsk expert av artikeln
Nya publikationer
Perikardiell utgjutning: norm, metod för bestämning
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
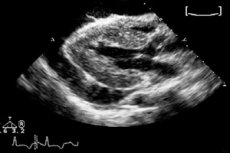
Om vätskevolymen i perikardutrymmet tenderar att öka patologiskt talar man om perikardiell utgjutning. Under undersökningen detekteras en mörklagd ekonegativ kavitet - främst genom subkostal åtkomst. Perikardiell utgjutning kan orsakas av olika faktorer, och behandlingen syftar främst till att eliminera de bakomliggande orsakerna till patologin.
Epidemiologi
Perikardiell utgjutning förekommer hos 6-7% av vuxna patienter. Detta är en ganska genomsnittlig indikator, som beror på patienternas åldersgrupp:
- mindre än 1% av fallen med effusion diagnostiseras hos personer i åldern 20-30 år;
- Cirka 15 % av fallen med effusion detekteras hos patienter över 80 år.
Efter hjärtkirurgi (korrigering av klaffsystemet, aortokoronär bypass) observeras perikardiell utgjutning hos 77 % av opererade patienter. I 76 % av dessa fall finns inget behov av ytterligare behandling.
Orsaker perikardiell utgjutning
Med förbättringen av diagnostiska metoder upptäcks perikardiell effusion mycket oftare än tidigare. De vanligaste orsakerna är inflammatoriska processer i perikardiet, tumörbildningar och iatrogeni.
I avsaknad av inflammation i hjärtsäcken förblir mekanismen för effusionsutveckling i många fall oklar.
Vissa riskfaktorer spelar en betydande roll för uppkomsten av effusion:
- inflammatoriska processer i hjärtvävnaden;
- hjärtkirurgi;
- akut hjärtinfarkt;
- hjärtsvikt;
- kronisk njursvikt;
- iatrogen faktor;
- metabola sjukdomar;
- autoimmuna processer;
- bröstskador;
- kyloperikardium (ackumulering av lymfvätska i perikardhålan);
- perioden att föda ett barn.
Det finns också konceptet "idiopatisk" effusion – denna typ av patologi talas om när orsaken till sjukdomen inte kan fastställas.
Patogenes
Perikardiell effusion är ansamling av varierande mängder vätska som omger hjärtat.
Hjärtsäcken är en tvåskiktad påse som omger hjärtat. Varje frisk person har en liten mängd vätska i hjärtsäcken, och detta anses normalt.
Vid olika sjukdomar eller skador som påverkar hjärtsäcken blir vätskan i håligheten betydligt större. I detta fall är närvaron av en inflammatorisk process inte alls nödvändig. Ofta blir utgjutningen en ansamling av blodig flytning efter operation eller traumatisk skada.
Om utgjutningsvolymen blir för stor och överstiger den maximalt tillåtna perikardnivån, kan ytterligare tryck på hjärtstrukturerna i håligheten skapas. I samtliga fall påverkar detta direkt dess funktionalitet.
Om patienten inte får snabb medicinsk vård kan perikardiell utgjutning leda till ett antal negativa konsekvenser, inklusive dödsfall.
Symtom perikardiell utgjutning
Perikardiell utgjutning är smärtfri i de flesta fall: smärta är typisk för utgjutning orsakad av akut perikardit. Vid lyssnande märks dämpade hjärttoner och ibland perikardiellt friktionsljud. Om utgjutningen är omfattande är kompression av det basala segmentet av vänster lunga möjlig, vilket kännetecknas av svag andning, mikrobubblor och krepitation. Puls- och blodtrycksindikatorer överstiger vanligtvis inte det normala intervallet, såvida inte tillståndet är nära tamponad.
Om perikardiell utgjutning är förknippad med en hjärtinfarkt kan patienten ha feber och perikardiell friktionsgnidning är tydligt hörbar. Vätska ansamlas också i pleura och bukhålan. Sådana problem upptäcks vanligtvis från den 10:e dagen och upp till 2 månader efter hjärtinfarkten.
De första tecknen är inte alltid märkbara och beror på hur snabbt utgjutningen ackumuleras i hjärtsäcken, hur mycket hjärtat komprimeras etc. Oftast klagar patienter på en känsla av tyngd och smärta bakom bröstbenet. Om närliggande organ komprimeras observeras andnings- och sväljningssvårigheter, hosta och heshet uppstår. Många patienter upplever svullnad i ansikte och hals, svullnad i venösa kärl i halsen (vid inandning) och tecken på otillräcklig hjärtaktivitet ökar.
Allmänna symtom kan vara förknippade med utvecklingen av en exsudativ inflammatorisk process:
- infektionen åtföljs av frossa, tecken på berusning, feber;
- Tuberkulos kännetecknas av ökad svettning, aptitlöshet, viktminskning och förstorad lever.
Om perikardiell effusion är associerad med tumörprocesser, är bröstsmärtor, förmaksrytmrubbningar och ökande tamponad typiska.
Med en stor mängd effusion föredrar patienter ofta att ta en sittande position, som den mest optimala för deras välbefinnande.
 [ 16 ]
[ 16 ]
Formulär
Perikardiell effusion kan vara olika – för det första skiljer sig vätskans sammansättning i effusionen. Således kan den vara serös, fibrös-serös, purulent, blodig (hemorragisk), förruttnelsegrad, kolesterolhaltig. Serös effusion är typisk för det initiala inflammatoriska stadiet: sådan vätska innehåller protein och vatten. Fibrintrådar finns dessutom i fibrös-serös effusion. Blodig effusion uppstår vid kärlskada: den innehåller många erytrocyter. Purulent exsudat innehåller leukocyter och partiklar av död vävnad, och förruttnelsegrad innehåller anaerob flora.
Kliniska egenskaper påverkar också utvecklingen av en viss typ av perikardiell utgjutning: patologin kan således åtföljas av hjärttamponad eller inte.
Komplikationer och konsekvenser
Hjärthålan kan bara hålla en viss volym vätska. Om perikardiella utgjutningar överstiger de tillåtna gränserna uppstår olika störningar.
Hjärtsäckens inre slemhinna består av ett tunt lager celler intill hjärtat. Det yttre lagret är tjockare och mer elastiskt, så när överskott av utgjutning ackumuleras pressas perikardvävnaderna inåt, vilket sätter tryck på hjärtat.
Ju starkare trycket som vätskan utövar är, desto svårare är det för hjärtat att fungera korrekt. Kammarstrukturerna är otillräckligt fyllda eller till och med delvis skadade. Sådana processer leder till den så kallade hjärttamponaden: organfunktionen försämras, den systemiska hemodynamiken rubbas. Vid snabb försämring av patologin störs hjärtrytmen, hjärtinfarkt, kardiogen chock och till och med dödlig utgång kan utvecklas.
Sena konsekvenser inkluderar utveckling av fibrinös perikardit och förlust av impulsledning mellan kamrarna och förmaken.
Diagnostik perikardiell utgjutning
En preliminär diagnos av perikardiell effusion kan ställas baserat på den karakteristiska kliniska bilden. Men oftast tänker läkare på det möjliga uppkomsten av effusion endast när de undersöker resultaten av en röntgen, där en ökning av hjärtkonturen är tydligt synlig.
EKG visar en minskning av spänningen i QRS-komplexet, med sinusrytmen bibehållen hos den absoluta majoriteten av patienterna. Om vi talar om en betydande mängd effusion, så visas detta på EKG som elektriska alternatorer (en ökning och minskning av amplituden hos P-, T-vågorna eller QRS-komplexet, beroende på tidpunkten för hjärtkontraktionen).
Ekokardiografi är en särskilt känslig metod som ofta används vid misstanke om perikardiell effusion. Diagnosen bekräftas genom att visualisera ett ihållande ekonegativt utrymme i det främre eller distala segmentet av perikardbursan. Som regel kännetecknas effusion av cirkulation, men vätskan kan även vara lokaliserad regionalt. I det senare fallet används 2D-ekokardiografi framgångsrikt för diagnos. Om ingen kammarkollaps föreligger kan hjärttamponad uteslutas.
Ytterligare instrumentell diagnostik kan inkludera metoder som datortomografi och magnetisk resonanstomografi. Dessa procedurer möjliggör en noggrann bedömning av den rumsliga lokaliseringen och volymen av perikardiell effusion. Deras användning är dock endast motiverad om ekokardiografi inte är möjlig eller om det finns lokal effusion.
Laboratorietester utförs för att bedöma kroppens allmänna tillstånd:
- blodkoagulationsparametrar och kolesterolnivåer bedöms;
- närvaron av en inflammatorisk process i kroppen bestäms;
- Njurarnas och leverns funktionella kapacitet övervakas.
 [ 31 ]
[ 31 ]
Differentiell diagnos
Ekokardiografiska data vid perikardiell effusion bör differentieras från vänstersidig pleurit och ökad proliferation av epikardiell fettvävnad.
När utgjutning ackumuleras drabbas förmaken, vilket orsakar separation av hjärt- och aorta: sådana förändringar är inte typiska för pleurautgjutning. I många fall finns det dock svårigheter att differentiera de listade patologierna. Dessutom förekommer ofta pleurautgjutning och perikardautgjutning tillsammans. Högersidig pleurautgjutning kan ses vid subkostal infart: patologin ser ut som ett ekonegativt utrymme beläget nära levern.
Det epikardiella fettlagret på ekokardiogrammet kännetecknas av en granulär eller finkornig struktur. Det är lokaliserat runt den fria kanten av höger kammare. Detta tillstånd förekommer oftare hos äldre patienter eller hos personer med problem med övervikt eller diabetes.
Behandling perikardiell utgjutning
Behandlingsåtgärder inkluderar påverkan på den underliggande sjukdomen - om den bestäms. Sedan verkar de direkt på förekomsten av perikardiell effusion.
Vid mindre utgjutningar – om patienten inte uppvisar några besvär, får behandling inte användas. Det rekommenderas att genomgå en upprepad ekokardiografikontroll efter tre månader och sex månader för att bedöma dynamiken.
Dynamisk klinisk övervakning är nödvändig vid både måttlig och svår effusion, tillsammans med konservativ behandling.
Behandling med icke-steroida antiinflammatoriska läkemedel används. Bland sådana läkemedel föredras oftast diklofenaknatrium, liksom nimesulid och movalis. Acetylsalicylsyra hjälper till att eliminera smärta, och kolchicin kan förhindra återkommande utgjutningar.
Vid svår smärta och feber är det i vissa fall lämpligt att använda glukokortikoider – till exempel Prednisolon, i en kort kur med absolut utsättning efter 7–14 dagar. Glukokortikoider används främst vid autoimmuna eller postoperativa orsaker till effusion.
För att förhindra blödning undviks ofta antikoagulantia. De förskrivs inte om patienten utvecklar en akut inflammatorisk process i hjärtsäcken.
Perikardiell utgjutning: läkemedel
- Diklofenaknatrium - 75 mg administreras som en intramuskulär injektion, varje dag i 10-12 dagar. Du kan använda tablettläkemedlet - 100 mg / dag, i 1-1,5 månader.
- Nimesulid - tas oralt med 100 mg per dag. Behandlingstiden bestäms av läkaren.
- Movalis – ta 7,5 mg dagligen i två veckor eller en månad.
- Celebrex – ta 200 mg morgon och kväll i två veckor (fortsatt användning i upp till en månad är möjlig).
- Prednisolon - tas 40-60 mg dagligen, i en minst kort kur.
Under behandlingen är det nödvändigt att beakta den höga sannolikheten för att utveckla biverkningar från läkemedel. Därför kan icke-steroida antiinflammatoriska läkemedel orsaka dåsighet, huvudvärk och yrsel. Problem med matsmältningssystemet observeras ofta: illamående, buksmärtor, halsbränna och slemhinneerosioner. Blodbilden kan förändras: anemi, trombocytopeni, leukopeni och agrenulocytos upptäcks.
Användning av Prednisolon åtföljs av biverkningar, främst vid långvarig behandling. Därför rekommenderas det inte att genomföra en långvarig terapeutisk kurs, samt att abrupt avbryta läkemedlet.
Vitaminer
Listan över näringsämnen som är mycket viktiga för hjärthälsan är ganska omfattande. Men om det finns ett problem som perikardiell utgjutning, bör du definitivt försöka inkludera i din kost åtminstone de flesta av vitaminerna som anges nedan:
- Askorbinsyra – förbättrar basalmetabolismen, stärker hjärtmuskeln och blodkärlen, förhindrar hyperkolesterolemi.
- Vitamin A – förhindrar utveckling av ateroskleros, stärker blodkärlen.
- E-vitamin – hämmar fettoxidation, skyddar hjärtvävnaden från skador.
- Vitamin P – hjälper till att stärka artärväggarna och förhindrar blödningar.
- Vitamin F (fettsyror: linolensyra, linolsyra och arakidonsyra) – stärker hjärtvävnaden, normaliserar kolesterolnivåerna i blodet, förhindrar ökad trombbildning.
- Koenzym Q10 är en vitaminliknande komponent som syntetiseras i levern och som kan förhindra skador på hjärtvävnad, förhindra för tidigt åldrande av kroppen och har en gynnsam effekt på hjärtrytmen.
- Vitamin B1 – nödvändigt för högkvalitativ överföring av nervimpulser och förbättrad myokardiell kontraktilitet.
- Vitamin B6 – främjar borttagningen av överskott av kolesterol från kroppen.
Sjukgymnastikbehandling
Sjukgymnastik och träningsterapi kan endast användas i patientens rehabiliteringsstadium, efter stabilisering av alla vitala tecken. Massage och lätt gymnastik för alla muskelgrupper rekommenderas. Övningar med boll, pinnar och träningsmaskiner läggs till gradvis. Allt eftersom återhämtningen fortskrider är styrketräning och spel med låg rörlighet tillåtna. Doserade promenader och morgonuppvärmning rekommenderas.
Följande fysioterapiprocedurer rekommenderas ofta:
- Elektrosömn med en frekvens på 5–10 Hz, i 20–30 minuter, varannan dag. Behandlingsförloppet är upp till 12 procedurer.
- Syrebehandling – 50–60 % med en sessionstid på 20–30 minuter, 2–3 gånger om dagen.
- Koldioxid-, sulfid-, radon- och jod-brombad för fötter, varannan dag. Kuren omfattar 10–12 behandlingar.
En god återhämtningseffekt förväntas från aeroterapi och luftbad.
Folkrättsmedel
För att bibehålla hjärthälsan är det mycket viktigt att äta rätt och inte överäta. Kosten bör innehålla skaldjur, nötter, citrusfrukter, pumpa, grönsaker, bär, torkad frukt. Det rekommenderas också att ta linfröolja, fiskolja, honung och bibröd.
- Färskpressad hästhovsjuice (blad) anses vara ett bra folkmedel mot perikardiell utgjutning. Drick juicen upp till sex gånger om dagen, 1-2 msk. Enligt experter räcker en tvåveckors behandling per år för att förbättra hjärtats hälsa.
- Gör en blandning av lika delar honung och valnötter. För att bota perikardiell utgjutning snabbare, ät 60 g av denna blandning dagligen.
- Blanda 100 ml aloe vera-juice och 200 ml naturlig honung, tillsätt 200 ml kvalitetsvin från Cahors. Ta 1 tesked av blandningen före varje måltid.
Om perikardiell utgjutning är förknippad med inflammatoriska processer i hjärtvävnaden, kan blåklintinktur vara ett bra botemedel. Ta en matsked torkade blåklinter (blommor), häll 100 ml alkohol (eller högkvalitativ vodka) i, låt dra i en sluten behållare i två veckor. Filtrera sedan tinkturen och ta 20 droppar tre gånger om dagen, en halvtimme före måltid. Behandlingstiden varierar beroende på patientens tillstånd.
Örtbehandling
Recept inom traditionell medicin inkluderar ofta örtbehandling. Det finns många kända sätt att bli av med perikardiell utgjutning med hjälp av medicinalväxter. Låt oss lista de mest populära av dem.
- Gör en blandning av moderört, odödlig orkidé, hagtornsblommor och medicinsk kamomill. Blanda alla ingredienser väl, tillsätt 1 msk av blandningen till 250 ml kokande vatten. Låt dra under lock över natten, filtrera. Ta 100 ml tre gånger om dagen mellan måltiderna.
- Blanda stjärnanis, krossad valerianarot, rölleka och citronmeliss. Häll 250 ml kokande vatten över en matsked av blandningen, låt stå under locket i ungefär en halvtimme, filtrera. Drick den resulterande mängden infusion under dagen 2-3 gånger.
- Ta stora björk"hängen", häll dem i en burk (1 l), fyll den till 2/3 och fyll sedan burken upp till toppen med vodka. Stäng behållaren och låt medicinen dra i två veckor. Filtrera inte tinkturen. Drick 20 droppar av läkemedlet varje dag 30 minuter före frukost, lunch och middag.
Dessutom rekommenderas det att dagligen förbereda örtteer och teer, vilka inkluderar följande örter: maskros, aspknoppar, knott, humlekottar, citronmelissblad, timjan, våradonis, myntablad.
Homeopati
Den behandling som läkaren ordinerat kan framgångsrikt kompletteras med homeopatiska läkemedel. De väljs beroende på orsaken till perikardiell utgjutning. Hänsyn tas också till patologins huvudsymtom, patientens konstitutionella egenskaper, ålder och förekomsten av samtidiga sjukdomar. Oftast, vid perikardiell utgjutning, rekommenderar specialister att använda följande läkemedel:
- Akonit - hjälper till att eliminera bröstsmärtor, normalisera hjärtrytm och blodtryck. Akonit rekommenderas särskilt för snabb utveckling av hjärtsjukdomar.
- Arnica används ofta för att återställa hjärtat efter en hjärtinfarkt, eftersom det tonar hjärtmuskeln, normaliserar hjärtkontraktioner och främjar läkning av skador på hjärtvävnaden.
- Kaktus - det ordineras om perikardiell effusion åtföljs av en minskning av trycket, en svag puls och en känsla av sammandragning i bröstet.
- Arsenikumalbumin - används vid svag konstitution med ökad trötthet, kronisk perikardiell utgjutning, brännande smärta i bröstet.
- Carbo vegetabilis förskrivs vid kronisk vävnadshypoxi, nedsatt perikardiellt blodflöde och kronisk hjärt-lunginsufficiens.
- Glonoin hjälper om perikardiell utgjutning är associerad med angina pectoris, akut koronar insufficiens, hypertoni.
- Krategus - används för att eliminera effusion hos äldre, såväl som vid hjärtödem, myokardhypertrofi och stabil angina.
Kirurgisk behandling
Om en stor mängd utgjutning ackumuleras måste den pumpas ut. Detta görs genom kirurgisk perikardiell punktion, där en ihålig nål sätts in i perikardutrymmet. Denna procedur utförs ofta för att avlasta hjärtat och avlägsna överskottsvätska, och anses vara en relativt säker behandlingsmetod.
Punktionen utförs endast av en läkare. En speciell nål med ett stort lumen förs in i en viss punkt strax under hjärtats kant. Om det finns mycket utgjutning tas den inte bort omedelbart, cirka 150-200 ml åt gången. Om var upptäcks i utgjutningen kan antibiotikalösningar injiceras i perikardhålan.
I svåra fall kan en torakotomi krävas, vilket är en operation för att skära upp bröstkorgen och resektion av hjärtsäcken. Denna procedur utförs inte ofta, och dödligheten för resektion är upp till 10 %.
Förebyggande
Grundläggande förebyggande av perikardiell utgjutning syftar till att förebygga patologier som bidrar till dess förekomst. Särskild uppmärksamhet bör ägnas åt kroppens allmänna stärkande av kroppen och förbättring av immunförsvarets kvalitet.
Läkare råder:
- ofta gå i grönområden, andas ren luft;
- utöva måttlig fysisk aktivitet, gör morgonövningar;
- upprätthålla elektrolytbalansen, drick tillräckligt med vätska;
- ät bra och förse kroppen med alla nödvändiga näringsämnen;
- Undvik rökning (inklusive passiv rökning), missbruka inte alkohol.
Även helt friska personer rekommenderas av läkare att systematiskt övervaka hjärt-kärlsystemets tillstånd: gör ett EKG eller ultraljud av hjärtat en gång vartannat år.
Prognos
Prognosen för perikardiell utgjutning beror på många faktorer. Den vanligaste sannolika komplikationen är utveckling av hjärttamponad, såväl som paroxysmalt förmaksflimmer eller supraventrikulär takykardi. Exsudativ perikardit blir ofta kronisk och konstriktiv.
Den högsta dödligheten finns vid hjärttamponad, så det är omöjligt att tydligt förutsäga sjukdomens utgång i en sådan situation. Experter påpekar att kvaliteten på en sådan prognos till stor del beror på orsaken till patologin och på hur snabbt den medicinska vården ges. Om man inte tillåter tamponad att utvecklas kan perikardiell utgjutning elimineras utan några negativa konsekvenser för patienten.

