Medicinsk expert av artikeln
Nya publikationer
Transmural hjärtinfarkt
Senast recenserade: 07.06.2024

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
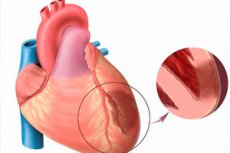
När vi talar om akut hjärtinfarkt, menar vi en av de mest hotande formerna av hjärtischemi. Det handlar om ischemisk nekros i ett visst område av myokardium, som uppstår som ett resultat av en obalans mellan behovet av syre i hjärtmuskeln och den faktiska nivån på dess transport med blodkärl. Transmural hjärtinfarkt anses i sin tur vara en särskilt allvarlig patologi, när nekrotiska foci skadar hela den ventrikulära väggens tjocklek, med början från endokardiet och upp till epikardiet. Patologi är alltid akut och stor fokuserad, kulminerar med utvecklingen av hjärtkvarter efter infarkt. Symtomatologi uttalas ljust, jämfört med bilden av ett typiskt infarkt (undantag - infarkt av den bakre hjärtväggen, ofta förfaranden). Prognos beror direkt på aktualiteten i akut medicinsk vård. [1]
Epidemiologi
Kardiovaskulära sjukdomar anses vara den vanligaste dödsorsaken för patienter i många ekonomiskt utvecklade regioner i världen. I europeiska länder dör till exempel mer än fyra miljoner människor årligen av hjärtpatologier. Det noteras att mer än hälften av dödsfallen är direkt relaterade till sådana riskfaktorer som högt blodtryck, fetma, rökning, låg fysisk aktivitet.
Myokardiell infarkt, som en komplicerad variant av kursen för koronar hjärtsjukdom, är för närvarande den ledande orsaken till funktionshinder hos vuxna, med dödlighet på 11%.
Transmural infarkt påverkar oftare män som tillhör ålderskategorin 40-60 år. Kvinnor lider av denna typ av infarkt 1,5-2 gånger mindre ofta.
Under de senaste åren har förekomsten av transmural patologi hos unga patienter 20-35 år ökat.
Transmural hjärtinfarkt är bland de allvarligaste och livshotande förhållandena, sjukhusdödlighet når ofta 10-20%. Det vanligaste ogynnsamma resultatet observeras hos patienter med samtidig diabetes mellitus, hypertoni samt i återkommande infarktattacker.
Orsaker transmural hjärtinfarkt.
Hos de allra flesta patienter är utvecklingen av transmural infarkt förknippad med tilltäppning av huvudstammen eller grenen av det kranskärlande arteriellt kärlet. Under denna störning upplever myokardiet bristen på blodtillförsel, hypoxi ökar, vilket förvärras med ökande belastning på hjärtmuskeln. Myokardisk funktionalitet minskar, vävnad i en viss del av den genomgår nekros.
Direkt förträngning av koronarlumen sker av skäl som dessa:
- Kronisk vaskulär patologi - ateroskleros, åtföljd av avsättning av kolesterolelement (plack) på kärlväggarna - är den vanligaste faktorn i förekomsten av hjärtinfarkt. Det finns i 95% av fallen av dödligt resultat från transmural infarkt. Ett vanligt tecken på åderförkalkning anses vara en ökning av blodlipidnivåerna. Risken för infarktkomplikationer ökar dramatiskt när det vaskulära lumen blockeras av 75% eller mer.
- Bildningen och rörelsen av blodproppar i blodkärlen - vaskulär trombos - är en mindre vanlig men en annan möjlig orsak till blodflödesblockering i koronarcirkulationen. Thrombi kan komma in i koronarnätverket från vänster kammare (där de bildas på grund av förmaksflimmer och ventilpatologi) eller genom en oklart foramen ovale.
Särskilda riskgrupper inkluderar människor som har en förvärrad ärftlig predisposition (hjärt- och vaskulära patologier i familjelinjen), såväl som tunga rökare och människor över 50-55 år. S[2]
Negativa bidrag till bildandet av åderförkalkning är:
- Felaktig kost;
- Metaboliska störningar, fetma;
- Otillräcklig fysisk aktivitet, hypodynamia;
- Diagnostiserad arteriell hypertoni;
- Diabetes av vilken typ som helst;
- Systemiska patologier (främst vaskulit).
Riskfaktorer
Hjärtat reagerar alltid akut på alla cirkulationsfel och hypoxi. När lumen av ett kranskärlsarteriellt kärl är blockerat och det är omöjligt att tillhandahålla alternativt blodflöde, börjar hjärtmyocyter - myokardceller - dö i det drabbade området inom en halvtimme.
Störd blodcirkulation som ett resultat av aterosklerotiska processer i koronarnätverket i 98% av fallen blir den "skyldige" av transmural hjärtinfarkt.
Ateroskleros kan påverka en eller flera kranskärl. Förskjutningen av det drabbade kärlet är annorlunda - med graden av blodflödesblockering, med längden på det smalare segmentet. Om en persons blodtryck stiger, skadas endotelskiktet, den aterosklerotiska plack blir mättad med blod, som därefter koaguler och bildar en trombus, vilket förvärrar situationen med ett fritt vaskulärt lumen.
En blodpropp är mer benägna att bildas:
- I området för den aterosklerotiska placklesionen;
- Inom området med endotelskada;
- På platsen för minskningen av arteriellt kärl.
Att öka myokardisk nekros kan ha olika storlekar, och transmural nekros provocerar ofta brott i muskelskiktet. Faktorer som anemi, infektionsinflammatoriska processer, feber, endokrina och metaboliska sjukdomar (inklusive sköldkörtelpatologier) förvärras myokardiell ischemi. [3]
De viktigaste riskfaktorerna för utveckling av transmural hjärtinfarkt anses vara:
- Blodlipidobalans;
- Långvarig eller tung rökning;
- Diabetes;
- Ökat blodtryck;
- Någon grad av fetma;
- Psykosociala aspekter (ofta stress, depression etc.);
- Hypodynamia, brist på träning;
- Felaktig näring (konsumtion av stora mängder av djurfetter och transfetter på bakgrunden av låg konsumtion av växtmat);
- Alkoholmissbruk.
"Små", relativt sällsynta riskfaktorer anses vara:
- Gikt;
- Folinsyrbrist;
- Psoriasis.
Förvärra avsevärt kursen för hjärtinfarkt såsom faktorer som:
- Att vara manlig;
- Trombolys;
- Akut kranskärlssjukdom;
- Rökning;
- Ärftlig förvärring för koronar hjärtsjukdom;
- Vänster ventrikelfel;
- Kardiogen chock;
- Ventrikulär rytmstörningar;
- Atrioventrikulär block;
- En andra hjärtattack;
- Ålderdom.
Patogenes
Processen för infarktutveckling fortsätter med bildandet av permanenta förändringar i myokardiet och myocytdöden.
En typisk manifestation av hjärtinfarkt är den elektrokardiografiska detekteringen av onormala Q-beats som överskrider normen i varaktighet och amplitud, samt en liten ökning av amplituden av R-Beats i thoraxledningar. Förhållandet mellan Q- och R-tandamplituder bestämmer djupet för debridement. Det vill säga ju djupare Q och lägre R, desto mer uttalas graden av nekros. Transmural nekros åtföljs av försvinnande av R-Notches och fixering av QS-komplexet.
Innan utvecklingen av koronartrombos påverkas det endotelskiktet av den aterosklerotiska placken, vilket åtföljs av en ökning av nivån av trombogena blodfaktorer (tromboxan A2, etc.). Detta skjuts av hemodynamiska misslyckanden, plötsliga förändringar i vaskulär ton, fluktuationer i katekolaminindex.
Skador av aterosklerotisk plack med dess centrala nekros och extramural trombos, liksom med en liten stenos, slutar ofta antingen med utvecklingen av transmural infarkt eller plötsligt kranskärlssyndrom. Färska aterosklerotiska massor som innehåller stora mängder aterogena lipoproteiner är särskilt benägna att sprida.
Uppkomsten av hjärtskador inträffar oftast under morgonen, vilket förklaras av närvaron av cirkadiska förändringar i koronar vaskulär ton och förändringar i katekolaminnivåer.
Utvecklingen av transmural infarkt i ung ålder kan bero på medfödda defekter av kranskärl, emboli på grund av infektiv endokardit, hjärtmyxom, aortastenos, erythremi, etc. I dessa fall finns det en akut obalans mellan behovet av hjärtmuskeln i syften och dess tillförsel genom cirkulationssystemet. Transmural nekros förvärras av hyperkatekolemi.
Uppenbarligen, i de flesta fall av akut transmural hjärtinfarkt, är orsaken stenotisk åderförkalkning av kranskärl, trombos och långvarig ocklusiv spasm.
Symtom transmural hjärtinfarkt.
Den kliniska bilden i transmural infarkt går igenom flera steg, som är symtomatiskt skiljer sig från varandra.
Den första av stegen är prodromal eller förinfarkt, som varar ungefär en vecka och är associerad med stress eller fysisk överbelastning. Symtomatologin för denna period kännetecknas av utseendet eller förvärringen av anginaattacker, som blir mer frekventa och allvarliga: instabil angina utvecklas. Det allmänna välbefinnandet förändras också. Patienter börjar uppleva omotiverad svaghet, trötthet, humörförlust, ångest, sömn störs. Smärtstillande medel, som tidigare hjälpte till att eliminera smärta, visar nu inte effektiviteten.
Sedan, om ingen hjälp görs, inträffar nästa - akut - steg i patologi. Dess varaktighet mäts från hjärtmuskelns ögonblick till de första tecknen på dess nekros (vanlig varaktighet - från en halvtimme till ett par timmar). Detta steg börjar med en spräng av hjärtsmärta som strålar till övre extremitet, nacke, axel eller underarm, käke, scapula. Smärtan kan vara antingen kontinuerlig (kvarvarande) eller vågig. Det finns tecken på stimulering av det autonoma nervsystemet:
- Plötsligt svaghet, känner sig andan;
- En akut känsla av rädsla för döden;
- "dränkande" svett;
- Svårigheter att andas även i vila;
- Illamående (eventuellt till kräkningspunkten).
Vänster ventrikelfel utvecklas, kännetecknad av dyspné och minskat pulstryck, följt av hjärtastma eller lungödem. Kardiogen chock är en möjlig komplikation. Arytmier finns i de allra flesta patienter.
Första tecken
De första "klockorna" av transmural infarkt förekommer oftast några timmar eller till och med dagar före utvecklingen av en attack. Människor som är uppmärksamma på sin hälsa kan mycket väl uppmärksamma dem och söka medicinsk hjälp i rätt tid.
De mest troliga tecknen på förestående patologi:
- Förekomst av bröstsmärta ibland eller omedelbart efter fysisk aktivitet, starka känslomässiga tillstånd och upplevelser;
- Oftare förekomst av anginaattacker (om det fanns någon tidigare);
- En känsla av ett instabilt hjärta, en stark hjärtslag och yrsel;
- Brist på effekt från nitroglycerin (bröstsmärtor kontrolleras inte, även om läkemedlet hjälpte tidigare).
Det är viktigt att förstå allvarligheten i situationen: bland alla registrerade fall av transmural infarkt är minst 20% av dem dödliga inom de första 60 minuterna av attacken. Och läkarnas fel här, som regel, är det inte. Det dödliga resultatet inträffar på grund av försening från patientens eller hans nära och kära, som inte har bråttom att kontakta läkare och inte kallar "nödhjälp" i rätt tid. Det bör komma ihåg att om det finns en person med en ökad risk för hjärtattack i familjen, bör alla nära människor tydligt känna till algoritmen för deras handlingar vid tidpunkten för utvecklingen av en hjärtattack.
Transmural hjärtinfarkt kan misstänkas av ett ganska starkt och ihållande smärtsyndrom. Smärtsamma manifestationer - pressning, pecky - de känns i bröstet, kan "återhämta" i den övre extremiteten (oftare vänster), axel- eller nackområdet, sidan av kroppen eller axelbladet. Ytterligare tecken som uppmärksamheten ska ägnas åt:
- Känslan av att inte ha tillräckligt med luft för att andas;
- En känsla av rädsla, en förutsägelse av sin egen död;
- Ökad svettning;
- Hud blekhet.
En av de utmärkande egenskaperna i hjärtinfarkt från den vanliga angina-attacken: smärtsyndromet elimineras inte i vila, försvinner inte efter resorption av nitroglycerin, varar mer än 15-20 minuter. [4]
Stages
Enligt morfologiska tecken har förloppet för hjärtinfarkt tre steg (de indikeras sällan i diagnoslinjen, eftersom det är mer lämpligt att förskriva patologins varaktighet i dagar):
- Ischemi-stadiet (lite tidigare kallades det akut fokal ischemiskt myokardialt dystrofisedet) - varar upp till 6-12 timmar.
- Nekrossteg - varar upp till 1-2 veckor.
- Organisationssteg - varar upp till 4 veckor eller mer.
Formulär
Beroende på lokaliseringen av det patologiska fokuset kan du skilja sådana typer av transmural infarkt:
- Främre vägglesion (anterior, anterosuperior, anterolateral, anteroseptal transmural infarkt;
- Lesion av den bakre (nedre) väggen (underordnade, inferolaterala, underordnade bakre, membraninfarkt);
- Apikal-laterala, övre laterala, basala-laterala lesioner;
- Bakre, laterala, posterior-basala, posterolaterala, posterior-september-lesioner;
- Massiv höger ventrikulär infarkt.
Enligt spridningen av den patologiska nekrotiska processen finns det andra typer av infarktfoci förutom transmural:
- Intramural;
- Subepicardial;
- Subendocardial.
De flesta patienter diagnostiseras med transmurala och subendokardiella lesioner.
Beroende på omfattningen av skadan, utmärkt:
- Mikronekros (aka fokal nekros);
- Grunt nekros;
- Stor-fokuserad nekros (i sin tur, uppdelad i liten, medelstor och omfattande variant).
Transmural infarkt av den främre myokardväggen är oftare förknippad med tilltäppning av huvudstammen i den vänstra kranskärlet, eller dess gren - den främre fallande artären. Patologi åtföljs ofta av ventrikulär extrasystol eller takykardi, supraventrikulär arytmi. Ledningsstörningar är vanligtvis stabila, eftersom de är förknippade med nekros i strukturerna i det ledande systemet.
Transmural infarkt av den underordnade myokardväggen påverkar områdena intill membranet - den membraniska delen av den bakre väggen. Ibland kallas en sådan infarkt bakre membran, membran eller underlägsen. En sådan lesion fortsätter ofta efter bukyp, så problemet förväxlas ofta med sjukdomar som akut blindtarmsinflammation eller pankreatit.
Akut transmural hjärtinfarkt i vänster ventrikel sker i den stora majoriteten av transmurala lesioner. Fokus för nekros kan vara lokaliserad i den främre, bakre eller underordnade väggen, spetsen, interventrikulär septum eller involvera flera zoner samtidigt. Den högra ventrikeln påverkas relativt sällan och atrien ännu mindre ofta.
Transmural anterolateral hjärtinfarkt är en av formerna av vänster ventrikulär skada, där elektrokardiogrammet visar ökad Q-tand i ledningar I, AVL, V4-6, samt ST-segmentförskjutning uppåt från isolering och negativ kranskärl. Den främre aspekten av den laterala väggen i den vänstra kammaren påverkas på grund av tilltäppning av diagonala artärer eller grenar i den vänstra circumflexartären.
Transmural inferolateral hjärtinfarkt är en följd av tilltäppning av den främre fallande artären eller kuvertartärstammen.
Transmural hjärtinfarkt av sidoväggen är resultatet av tilltäppning av den diagonala artären eller den posterolaterala grenen i den vänstra circumflexartären.
Transmural främre septal hjärtinfarkt kännetecknas av platsen för det nekrotiska fokuset i den högra delen av den främre väggen i den vänstra ventrikeln och i den främre delen av det interventrikulära septum, som också är den vänstra ventrikulära högerväggen. Som ett resultat av lesionen avgår excitationsvektorer till baksidan och till vänster, så karakteristiska elektrokardiografiska förändringar noteras endast i de högra thoraxledarna.
Stor-fokuserad transmural hjärtinfarkt, annars känd som omfattande eller MI med patologiska QS, är den farligaste typen av patologi, som har mycket allvarliga och livshotande konsekvenser för patienten. Omfattande transmural hjärtinfarkt lämnar praktiskt taget ingen chans för patienter.
Komplikationer och konsekvenser
Komplikationer i transmural infarkt är tyvärr inte ovanliga. Deras utveckling kan dramatiskt förändra prognosen för sjukdomen. Bland de vanligaste biverkningarna är kardiogen chock, allvarliga rytmstörningar och akut hjärtsvikt.
De allra flesta försenade resultat beror på bildandet av en bindvävszon i området med död hjärtvävnad. Prognosen kan förbättras relativt genom hjärtkirurgi: operationen kan bestå av aortokoronär förbikoppling, perkutan koronarangiografi, etc.
Byte av bindningsvävnad av det drabbade området förhindrar full myokardiell kontraktion. Ledningsstörningar förekommer, förändringar i hjärtutgången. Hjärtsvikt bildas, organen börjar uppleva allvarlig hypoxi.
Det tar tid och intensiva rehabiliteringsåtgärder för hjärtat att anpassa sig till de nya arbetsförhållandena i maximal utsträckning. Behandlingen bör vara kontinuerlig, fysisk aktivitet bör ökas gradvis under noggrann övervakning av en medicinsk specialist.
Några av de vanligaste försenade komplikationerna inkluderar:
- Hjärtaneurysm (strukturell förändring och utbuktning av hjärtväggen i form av en säck, vilket leder till minskad blodutkast och ökande hjärtsvikt);
- Tromboembolism (kan uppstå på grund av fysisk inaktivitet eller underlåtenhet att följa medicinsk rådgivning);
- Kronisk misslyckande av hjärtfunktion (inträffar som ett resultat av nedsatt vänster ventrikulär kontraktil aktivitet, manifesterad av benödem, dyspné, etc.).
Riskerna för komplikationer efter transmural infarkt finns under hela patientens liv. Speciellt ofta utvecklar patienter en återkommande attack eller återfall. Det enda sättet att undvika dess utveckling är att regelbundet besöka en kardiolog och exakt följa alla hans rekommendationer.
Transmural hjärtinfarkt är en mycket allvarlig patologi, som, när komplikationer går med, lämnar nästan ingen chans för patienten. Bland de vanligaste konsekvenserna:
- Överträdelser av rytmisk hjärtaktivitet (förmaksflimmer, extrasystoliska arytmier, paroxysmal takykardi). Ofta dör patienten när ventrikelflimmer uppstår med ytterligare omvandling till fibrillering.
- Ökande hjärtsvikt med vänster ventrikulär dysfunktion och, som en följd, lungödem, kardiogen chock, en kraftig nedgång i blodtrycket, blockerad njurfiltrering och - dödligt resultat.
- Pulmonal-arteriell tromboembolism, vilket resulterar i lunginflammation, lunginfarkt och - död.
- Hjärttamponad på grund av brott i myokardiet och blodbrottet i den perikardiella kaviteten. I de flesta av dessa fall dör patienten.
- Akut koronaraneurysm (utbuktande ärrområde) följt av ökande hjärtsvikt.
- Thromboendocarditis (fibrinavlagring i hjärtkaviteten med dess ytterligare frigöring och stroke, mesenterisk trombos, etc.).
- Postinfarktsyndrom, som inkluderar utveckling av perikardit, artrit, pleurisy, etc.
Som praxis visar dör den största andelen patienter som genomgick transmural hjärtinfarkt i det tidiga (mindre än 2 månader) postinfarktionsstadiet. Närvaron av akut vänster ventrikelfel förvärrar avsevärt prognosen. [5]
Diagnostik transmural hjärtinfarkt.
Diagnostiska åtgärder bör utföras så snart som möjligt. Samtidigt bör diagnosens fullständighet inte försummas, eftersom många sjukdomar, inte bara hjärtpatologier, kan åtföljas av en liknande klinisk bild.
Den primära proceduren är elektrokardiografi, vilket indikerar koronar ocklusion. Det är viktigt att uppmärksamma symptomatologin - i synnerhet ett uttalat bröstsmålsyndrom som varar 20 minuter eller mer, vilket inte svarar på administrering av nitroglycerin.
Andra saker att se upp för:
- Patologiska tecken före anfallet;
- "Recoil" av smärta i nacken, käken, övre extremiteten.
Smärtupplevelser vid transmural infarkt är oftare intensiva, samtidigt kan det finnas andningssvårigheter, medvetenhetsstörningar, synkope. Transmural lesion har inga specifika tecken. Oregelbundenhet av hjärtfrekvens, brady eller takykardi, fuktig heshet är möjlig.
Instrumental diagnos bör först och främst representeras av elektrokardiografi: Detta är den huvudsakliga forskningsmetoden, som avslöjar en djup och utvidgad Q-tand, reducerad R-amplitud, ST-segmenthöjning över isolinet. Efter en tid noteras bildningen av en negativ T-tand, ST-segmentminskning.
Koronarografi kan användas som en ytterligare metod. Detta är en särskilt exakt metod som gör det inte bara att upptäcka kranskärls ocklusion av en trombus eller aterosklerotisk plack, utan också att bedöma ventrikens funktionella kapacitet, upptäcka aneurysmer och dissektioner.
Laboratorietester är också obligatoriska - först och främst, MB-fraktionen av CPK (kreatinfosfokinas-MB) - myokardiell fraktion av totalt kreatinfosfokinas (specifik indikator för hjärtinfarktutveckling) - bestäms. Dessutom bestäms hjärt troponiner (kvantitativ studie) såväl som myoglobinnivå.
Hittills har andra nya indikatorer utvecklats, som emellertid ännu inte används allmänt. Dessa är fettsyrabindande protein, myosinljuskedjor, glykogenfosforylas BB.
På pre-sjukhusnivå används diagnostisk immunokromatografisk testning (snabba tester) aktivt, vilket hjälper till att snabbt bestämma biomarkörerna troponin, myoglobin, kreatinkinas-MB. Resultatet av ett snabbt test kan utvärderas på så lite som tio minuter. [6]
Akut transmural hjärtinfarkt EKG
Den klassiska elektrokardiografiska bilden i infarkt representeras av utseendet på patologiska Q-tand, vars varaktighet och amplitud är högre än normala värden. Dessutom finns det en svag ökning av amplituden av R-Beats i thoraxledningar.
Patologiska Q-tandvandrar som provoceras av hjärtmuskelnekros visualiseras 2-24 timmar efter starten av kliniska manifestationer. Cirka 6-12 timmar efter början avtar ST-segmenthöjning och Q-Tooths, tvärtom, blir mer intensiva.
Bildningen av patologiska Q-Notches förklaras av förlusten av döda strukturernas förmåga till elektrisk excitation. Postnekrotisk tunnning av den främre vänstra ventrikulära väggen minskar också dess potential, som ett resultat finns det en fördel med depolariseringsvektorer i höger ventrikel och vänster ventrikulär bakre vägg. Detta innebär en initial negativ avvikelse av ventrikelkomplexet och bildandet av patologiska Q-tand.
Minskad depolarisationspotential för död hjärtvävnad bidrar också till en minskning av amplituden av R-Beats. Omfattningen och spridningen av infarktet bedöms med antalet ledningar med onormala Q-tand och minskad R-tandamplitud.
Djupet av nekros bedöms av förhållandet mellan amplituderna för Q- och R-beats. Djupare Q och lägre R indikerar en uttalad grad av nekros. Eftersom transmural hjärtinfarkt direkt involverar hela tjockleken på hjärtväggen försvinner R-tand. Endast en negativ form av placken, kallad QS-Complex, registreras. [7]
Elektrokardiografiska tecken på transmural hjärtinfarkt |
Elektrokardiogrammet (vanligtvis i thoraxledningar) visar onormala Q-Notches och QS-komplex. Samma förändringar kan vara närvarande vid endokardit med myokardiell engagemang, purulent och aseptisk myokardit, kardiomyopati, progressiv muskeldystrofi och så vidare. Det är viktigt att utföra en kvalitativ differentiell diagnos. |
Differentiell diagnos
Transmural hjärtinfarkt är ofta differentierat med andra orsaker till smärtsyndrom bakom bröstbenet. Detta kan vara en dissekerande thorax aortaaneurysm, lungemboli, akut perikardit (främst av viral etiologi), intensivt radikalt syndrom. Under diagnosen ägnar specialisten nödvändigtvis uppmärksamhet på närvaron av riskfaktorer för åderförkalkning, särdragen i smärtsyndromet och dess varaktighet, reaktionen av patientens kropp på användning av smärtstillande medel och vasodilatorer, blodtrycksvärden. Resultaten av objektiv undersökning, elektrokardiogram, ekokardiogram, laboratorietester utvärderas. [8]
- Att dissekera aortaaneurysm kännetecknas av utseendet på smärta oftare mellan axelbladen. Smärtan visar motstånd mot nitrater, och det finns en historia av arteriell hypertoni. Det finns inga uppenbara elektrokardiografiska förändringar i detta fall, indexen för hjärtmarkörer är normala. Det finns intensiv leukocytos och LF-skift till vänster. För att klargöra diagnosen, ekokardiografi, aortografi med kontrast, förskrivs datortomografi dessutom.
- Perikardit kräver en noggrann analys av tidigare infektiösa andningssjukdomar. Observera förändringar i smärta vid inandning och utandning eller i olika kroppspositioner, perikardiella friktionsmumningar och nondynamiska hjärtmarkörer.
- Återkommande osteokondros och plexit åtföljs av smärta på sidan av bröstbenet. Smärtan beror på patientens hållning och andningsrörelser. Palpatory avslöjar punkten med extrem smärtkänsla i zonen för utsläpp av nervändar.
- Pulmonell emboli kännetecknas av mer djup smärta än transmural infarkt. Paroxysmal andningsbesvär, kollaps och rodnad i överkroppen finns ofta. Den elektrokardiografiska bilden har likheter med infarktskadan i myokardiet på den lägre platsen, men det finns manifestationer av akut överbelastning av hjärtfacken på höger sida. Under ekokardiografi noteras intensiv lunghypertoni.
- Bilden av akut buk åtföljs av tecken på peritoneal irritation. Leukocytos är starkt uttalad.
Transmural hjärtinfarkt är också differentierat med akut pankreatit, hypertensiv kris.
Vem ska du kontakta?
Behandling transmural hjärtinfarkt.
Terapeutiska interventioner bör ha följande sekventiella mål:
- Smärtlindring;
- Återställa blodtillförseln till hjärtmuskeln;
- Minska belastningen på myokardiet och minska dess syrebehov;
- Begränsa storleken på det transmurala fokuset;
- Förhindra utvecklingen av komplikationer.
Smärtlindring gör det möjligt att förbättra patientens välbefinnande och normalisera nervsystemet. Faktum är att överdriven nervaktivitet som provoceras av allvarlig smärta bidrar till ökad hjärtfrekvens, ökat blodtryck och vaskulär motstånd, vilket ytterligare förvärrar myokardiell belastning och ökar behovet av syre i hjärtmuskeln.
Läkemedel som används för att eliminera smärtsyndrom är narkotiska smärtstillande medel. De administreras intravenöst.
För att återställa adekvat blodtillförsel till myokardiet, koronarografi, trombolys (trombolytisk) terapi utförs aortokoronär bypass-kirurgi.
Koronarografi kombineras med stent- eller ballongangioplastik för att återställa artärens patens med en stent eller ballong och normalisera blodflödet.
Trombolytisk terapi hjälper också till att återställa venös (kranskärl) blodflöde. Förfarandet består av intravenös injektion av lämpliga trombolytiska läkemedel.
Aortokoronär bypass är ett av de kirurgiska alternativen för att återuppta och optimera koronarblodtillförseln. Under förbikopplingskirurgi skapar kirurgen en förbikoppling av vaskulär väg som tillåter blodflöde till de drabbade områdena i myokardiet. Denna operation kan utföras som en nödsituation eller valfri procedur, beroende på situationen.
För att minska hjärtbelastningen och minimera hypoxi föreskrivs sådana grupper av läkemedel:
- Organiska nitrater - Bidrar till eliminering av smärta, begränsa spridningen av nekrotiskt fokus, minska dödligheten från transmural infarkt, stabilisera blodtrycket (initialt administrerat intravenöst dropp, efter en stund överförd till tablettformen av läkemedel);
- P-adrenoblockers - Förstärker effekten av nitrater, förhindrar utveckling av arytmier och ökat blodtryck, minskar svårighetsgraden av myokardiell hypoxi, minskar risken för fysiska komplikationer (i synnerhet ventrikulär brott).
Om patienten utvecklar komplikationer, såsom lungödem, kardiogen chock, hjärtledningsstörningar, justeras den terapeutiska regimen individuellt. Fysisk och mental sinnesfrid måste säkerställas.
Var och en av behandlingsstadierna hos patienter med transmural infarkt utförs enligt vissa scheman och protokoll. Som hjälpmedicin kan förskrivas:
- Antiaggreganta läkemedel - Minska blodplättaggregering, hämma bildandet av blodproppar. I de flesta fall av transmural infarkt föreskrivs patienter med dubbel antiplateletterapi, som består av att ta två versioner av antiaggregants samtidigt under ett år.
- Angiotensin-omvandlande enzyminhibitorläkemedel - hjälper till att stabilisera blodtrycket, förhindra hjärtdeformitet.
- Antikolesterolläkemedel (statiner) - Används för att förbättra lipidmetabolismen, lägre nivåer av lågdensitet lipoproteiner och kolesterol - potentiella markörer för aterosklerotisk progression.
- Antikoagulantia - förhindra att blodproppar bildas.
Läkemedelsbehandling kompletteras nödvändigtvis av allmänna återställande åtgärder - i synnerhet kräver det noggrant iakttagande av vila och säng vila, dietförändringar (terapeutisk tabell № 10 och), gradvis expansion av fysisk aktivitet.
De första 24 timmarna efter en attack bör patienten hållas i sängen de första 24 timmarna. Frågor om gradvis återupptagande av motorisk aktivitet diskuteras med den behandlande läkaren individuellt. Det rekommenderas att öva andningsövningar för att förhindra lungstasis.
Matrationen är begränsad, vilket minskar kaloriinnehållet till 1200-1500 kcal. Uteslut djurfetter och salt. Menyn utvidgas med vegetabilisk mat, kaliuminnehållande produkter, spannmål, skaldjur. Mängden vätskeintag är också begränsad (upp till 1-1,5 liter per dag).
VIKTIGT: Patienten bör helt sluta röka (både aktiv och passiv) och alkoholkonsumtion.
Efter en transmural infarkt visas en person en obligatorisk dispensary med en kardiolog. Till en början utförs observation varje vecka - två gånger i månaden (de första sex månaderna efter attacken). Efter sex månader räcker det att besöka kardiologen varje månad. Läkaren genomför en undersökning, utför kontrollelektrokardiografi, stresstester. [9]
Kirurgisk behandling
Kirurgisk behandling för transmural infarkt kan vara öppet (med tillgång genom ett snitt i bröstet) och perkutan (innebär att undersöka genom ett arteriellt kärl). Den andra tekniken används alltmer på grund av dess effektivitet, låg trauma och minimala komplikationer.
Vanliga typer av perkutana operationer:
- Venös stenting är placering av ett speciellt utvidgningselement i området för minskning av fartyget. Stenten är ett cylindriskt nät tillverkat av speciell plast eller metall. Det levereras med hjälp av en sond till det nödvändiga vaskulära området, där det utvidgas och lämnas. Den enda betydande möjliga komplikationen av denna behandling kan vara retombos.
- Ballongvaskulär plastik är en procedur som liknar stenting, men istället för en nätcylinder levererar sonden en speciell ballongram som blåser upp vid når det önskade vaskulära området och utvidgar kärlet och därmed återställer det normala blodflödet.
- Laser excimer vaskulär plastik - involverar användning av en fiberoptisk sond, som, när den föras till det drabbade segmentet av kranskärlet, leder laserstrålning. Strålarna påverkar i sin tur koagelen och förstör den, tack vare vilken blodcirkulation återställs.
Utövandet av öppen hjärtkirurgi är rimlig för patienter med fullständig arteriell ocklusion, när stent inte är möjlig, eller i närvaro av samtidigt koronarpatologier (t.ex. hjärtfel). I en sådan situation utförs förbikopplingskirurgi, genom att kringgå vaskulära vägar läggs (med autoimplantationer eller syntetiska material). Operationen utförs med hjärtstopp och användningen av AIC ("Artificial Circulation") eller på ett fungerande organ.
Följande typer av förbikopplar är kända:
- Mammarocoronary - Det inre thoraxartärkärlet, som är mindre benägna för aterosklerotiska förändringar och har inte ventiler som en ven, används som en shunt.
- Aortokoronär - Patientens egen ven används som en shunt, som är sydd till kranskärlet och aorta.
Varje hjärtkirurgi är ett potentiellt farligt förfarande. Operationen varar vanligtvis flera timmar. De första två dagarna stannar patienten på intensivvårdsavdelningen under ständig övervakning av specialister. I avsaknad av komplikationer överförs han till en regelbunden avdelning. Särdragen i rehabiliteringsperioden bestäms individuellt.
Förebyggande
Förebyggande åtgärder för att förhindra utveckling av transmural infarkt syftar till att minska den negativa påverkan av potentiella skadliga faktorer på människokroppen. Särskilt viktigt är att förebygga en upprepad attack hos sjuka människor. Förutom medicinstöd bör de följa ett antal medicinska rekommendationer, inklusive förändringar i näring, korrigering av fysisk aktivitet och livsstil.
Således kan förebyggande vara primär (för personer som aldrig har haft en transmural eller annan infarkt tidigare) och sekundär (för att förhindra återfall av hjärtinfarkt).
Om en person är i riskgruppen för utveckling av kardiovaskulär patologi, är följande rekommendationer förberedda för honom:
- Öka fysisk aktivitet.
Hypodynamia kan provocera många hjärt-kärlproblem. Stöd för hjärtton är särskilt nödvändigt för personer över 35-40 år. Du kan helt enkelt och effektivt stärka hjärtat genom att dagligen gå, jogga, simma och cykla.
- Ge upp dåliga vanor.
Att röka och dricka alkohol är skadligt för alla, oavsett deras ursprungliga hälsotillstånd. Och för personer med kardiovaskulära patologier är alkohol och cigaretter kategoriskt kontraindicerade. Och detta är inte bara ord, utan ett bevisat faktum.
- Ät kvalitet och korrekt näring.
Näring är grunden för vår allmänna hälsa och vaskulär hälsa. Det är viktigt att konsumera som lite stekt livsmedel, animaliska fetter, produkter med syntetiska ersättare, transfetter, stora mängder salt som möjligt. Det rekommenderas att utöka dieten med grönsaker, gröna, frukt, nötter, bär, skaldjur.
- Undvik de negativa effekterna av stress, söka mer positiva känslor.
Det är önskvärt att undvika, om möjligt, överdriven känslomässig stress och chocker. Människor som är benägna att oroa sig och ångest, som ofta tar situationer "nära hjärtat", rekommenderas att ta lugnande medel (efter samråd med en läkare).
- Övervaka blodtrycksavläsningar.
Ofta provoceras processerna som leder till efterföljande spasmer och blockering av det vaskulära lumen av en ökning av blodtrycket. För att undvika sådana komplikationer bör du självständigt övervaka blodtryck, ta antihypertensiva läkemedel som föreskrivs av en läkare i rätt tid.
- Kontrollera blodsockernivåerna.
Patienter med diabetes mellitus har problem med tillståndet hos vaskulära väggar, som blir mer spröda och lätt igensatta på grund av sjukdomen. För att förhindra utvecklingen av patologiska intravaskulära processer är det nödvändigt att regelbundet konsultera en endokrinolog, genomgå behandling och hålla sig under systematisk medicinsk kontroll (för att övervaka blodsockersvärden).
- Se en kardiolog regelbundet.
Människor som riskerar att utveckla transmural infarkt eller andra hjärtsjukdomar bör systematiskt (1-2 gånger om året) som granskas av en allmänläkare och en kardiolog. Denna rekommendation är särskilt relevant för patienter över 40-45 år.
Sekundär förebyggande är att förhindra utvecklingen av en upprepad attack av transmural infarkt, vilket kan vara dödligt för patienten. Sådana förebyggande åtgärder inkluderar:
- Meddela din läkare om misstänkta symtom (till och med relativt ofarliga);
- Efter läkarens recept och råd;
- Säkerställa adekvat fysisk aktivitet, kost och livsstilsjusteringar;
- Val av en typ av arbetsaktivitet som inte kräver överdriven fysisk ansträngning och inte åtföljs av psykoemotionella chocker.
Prognos
Patologier för den kardiovaskulära apparaten är den vanligaste faktorn för ökad dödlighet. Transmural hjärtinfarkt är den farligaste komplikationen av ischemisk hjärtsjukdom, som inte kan "bromsas" även trots den ständiga förbättringen av diagnostiska och terapeutiska metoder.
Överlevnad efter en attack beror på många faktorer - först och främst på hastigheten på medicinsk vård, såväl som på kvaliteten på diagnos, allmän hälsa och ålder hos personen. Dessutom beror prognosen på sjukhusinläggningen från attackstoppet, omfattningen av hjärtvävnadsskada, blodtrycksvärden etc.
Oftast uppskattar experter överlevnadsgraden vid ett år, följt av tre, fem och åtta år. I de flesta fall, om patienten inte har njurpatologier och diabetes mellitus, anses en treårig överlevnad som realistisk.
Den långsiktiga prognosen bestäms huvudsakligen av kvaliteten och fullständigheten av behandlingen. Den högsta risken för dödsfall rapporteras under de första 12 månaderna efter attacken. De viktigaste faktorerna för patientdöd är:
- Återfall av infarkt (vanligast);
- Kronisk myokardiell ischemi;
- Plötsligt hjärtdödssyndrom;
- Lungemboli;
- Akut cirkulationsstörning i hjärnan (stroke).
Korrekt genomförda rehabiliteringsåtgärder spelar en avgörande roll i kvaliteten på prognosen. Rehabiliteringsperioden bör sträva efter följande mål:
- Ge alla förutsättningar för återhämtning av organismen, dess anpassning till standardbelastningar;
- Förbättra livskvalitet och prestanda;
- Minska riskerna för komplikationer, inklusive återfall.
Kvalitetsrehabiliteringsinterventioner bör vara sekventiella och oavbrutna. De består av följande steg:
- Inpatientperiod - börjar från det ögonblicket av antagandet av patienten till intensivvård eller intensivvårdsavdelning och vidare - till kardiologin eller vaskulär avdelningen (klinik).
- Att stanna i ett rehabiliteringscenter eller sanatorium - varar upp till 4 veckor efter en hjärtattack.
- Öppenvårdsperiod - involverar poliklinisk uppföljning av en kardiolog, rehabilitolog, LFK-instruktör (under ett år).
Rehabilitering fortsätter sedan av patienten oberoende, hemma.
Grunden för framgångsrik rehabilitering är måttlig och konsekvent fysisk aktivitet, vars schema utvecklas av en läkare på individuell basis. Efter vissa övningar övervakas patientens tillstånd av en specialist och utvärderas enligt ett antal kriterier (de så kallade "stresstesterna" är särskilt relevanta). [10]
Förutom fysisk aktivitet inkluderar rehabiliteringsprogrammet medicineringsstöd, livsstilskorrigering (dietförändringar, viktkontroll, eliminering av dåliga vanor, övervakning av lipidmetabolism). Ett integrerat tillvägagångssätt hjälper till att förhindra utvecklingen av komplikationer och anpassa det kardiovaskulära systemet till dagliga aktiviteter.
Transmural hjärtinfarkt kännetecknas av den mest ogynnsamma prognosen, vilket förklaras av den ökade sannolikheten för dödlighet även i pre-sjukhuset. Cirka 20% av patienterna dör inom de första fyra veckorna efter attacken.

