Medicinsk expert av artikeln
Nya publikationer
Lymfkörtelbiopsi
Senast recenserade: 06.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
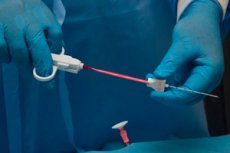
För att förstå orsakerna till lymfkörtelförstoringen är det nödvändigt att genomföra en serie diagnostiska studier. Den mest informativa och utbredda diagnostiska metoden anses för närvarande vara en lymfkörtelbiopsi. Detta är en procedur där en bit biomaterial tas bort för vidare undersökning.
I människokroppen fungerar lymfkörtlar som ett slags filtreringsstation som attraherar och neutraliserar patogena mikroorganismer. När patogener kommer in i lymfkörteln ökar den i storlek, vilket också är typiskt för inflammatoriska reaktioner eller maligna processer. För att förstå vilken patologi som uppstår i lymflänken utförs en procedur som kallas biopsi. [ 1 ]
Vad är skillnaden mellan en punktion och en biopsi av lymfkörtlar?
Histologisk analys föreskrivs för diagnos av många patologier, eftersom den framgångsrikt hjälper till att bestämma typen av sjukdomsprocess, identifiera dess fas, differentiera tumören etc. Ofta är det denna studie som gör att du kan korrekt fastställa en diagnos och förskriva rätt behandling.
Lymfkörtlar är de viktigaste länkarna i kroppens immunförsvar. De är "lager" av specifik vävnad som säkerställer mognaden av T- och B-lymfocyter, bildar plasmaceller som producerar antikroppar och renar lymfan. Bakterier och främmande partiklar filtreras i lymfkörtlarna med lymfflödet. När de är i överskott aktiveras kroppens försvarsmekanism, immunglobuliner produceras och cellminne bildas. Alla dessa reaktioner är en integrerad del av immuniteten och eliminerar infektiösa och maligna agens.
Ett sådant skydd fungerar normalt alltid, och personen själv kanske inte ens misstänker att sådana reaktioner uppstår i kroppen. Endast vid en massiv attack eller en minskning av immuniteten kan lymfkörtlarna öka i storlek, och smärta kan uppstå. Men för de flesta patienter återgår allt till det normala inom några dagar.
Om flera grupper av lymfkörtlar ökar samtidigt, patientens hälsa försämras kraftigt, temperaturen stiger, andra smärtsamma symtom uppstår, då krävs diagnostik i en sådan situation, inklusive en biopsi eller punktering av lymfkörteln. Ofta tas dessa begrepp som synonymer, men detta är inte helt sant.
Om vi talar om en punktionspunktion, vilket innebär att man samlar in ett flytande sekret med celler för vidare cytologisk undersökning, så används vanligtvis termen "punktion". Biopsi nämns om det innebär att man avlägsnar en stor del av biomaterialet med efterföljande histologisk analys.
Punktion är en minimalinvasiv finnålsprocedur som är praktiskt taget smärtfri. En lymfkörtelbiopsi kräver mer traumatiskt ingrepp, ofta med användning av en skalpell. Det finns dock också konceptet "punktionsbiopsi", där lymfkörteln punkteras med en tjockare nål, vilket gör att den nödvändiga mängden vävnad kan samlas in.
Indikationer för förfarandet
Vid diagnostisering av lymfoproliferativa och maligna patologier är det viktigt att inte bara bekräfta diagnosen morfologiskt, utan också att specificera den med hjälp av cytologi och histologi. Sådan information kan erhållas med hjälp av punktion och biopsi av lymfkörteln.
Punktion används som en indikativ diagnostisk manipulation. Punktion är inte lämplig för att fastställa lymfoproliferativ patologi: en biopsi (antingen excisionell eller punktionell) krävs, med efterföljande cytologisk och histologisk undersökning av biopsin.
Indikationer för punktering kan vara:
- en förstorad enda lymfkörtel, utan bildade konglomerat och utan tecken på lymfoproliferativ patologi;
- Ultraljudstecken på vätskebildning;
- behovet av att ta bort biomaterial för kompletterande undersökning efter att ha utfört en biopsi.
En lymfkörtelbiopsi är ett kirurgiskt ingrepp som utförs under lokalbedövning eller narkos. Som ett resultat av ingreppet tas en del av lymfkörteln eller hela lymfkörteln för vidare undersökning. Mikroskopisk analys är nyckeln till en korrekt och korrekt diagnos.
De grundläggande indikationerna för biopsi är:
- hög risk för tumörutveckling enligt klinisk information;
- lymfadenopati av okänt ursprung (alla använda diagnostiska metoder hjälpte inte till att ställa diagnosen);
- brist på effektivitet av terapin.
Det är omöjligt att säga exakt vid vilken storlek på lymfkörteln en biopsi är obligatorisk. De flesta specialister tror dock att en lymfkörtel vars storlek överstiger 30 mm, och detta inte är förknippat med en infektiös process, kräver en biopsi.
Ibland räcker det inte med en biopsi: patienten ordineras upprepade procedurer. Detta är möjligt om flera histologiska förändringar upptäcktes under den föregående biopsin:
- lymfkörtelnekros;
- sinus histiocytos;
- skleros;
- parakortikalt svar med närvaro av ett stort antal makrofager och plasmaceller.
Förberedelse
Förberedelsestadiet inför en lymfkörtelbiopsi kan innefatta samråd med en terapeut, kirurg, endokrinolog, anestesiolog, onkolog och hematolog. Ett allmänt och biokemiskt blodprov samt en undersökning av blodets koagulationssystem är obligatoriska.
En ultraljudsundersökning föreskrivs för att klargöra platsen för det patologiska fokuset.
Läkaren har ett samtal med patienten i förväg:
- klargör allergistatusen;
- får information om de mediciner som tas;
- hos kvinnor anger den menstruationscykelns fas och utesluter möjligheten till graviditet.
Om patienten tar blodförtunnande läkemedel sätts de ut 7–10 dagar före biopsin.
Om proceduren ska utföras med generell anestesi, utförs förberedelserna mer noggrant:
- Det är förbjudet att äta eller dricka på dagen för ingreppet;
- middagen dagen innan bör vara så lätt som möjligt, med konsumtion av huvudsakligen lättsmälta växtbaserade livsmedel;
- 2-3 dagar före ingreppet bör du inte dricka alkohol, det är oönskat att röka;
- Nästa morgon, innan biopsiproceduren, bör patienten duscha utan att använda kroppslotioner eller krämer.
Teknik biopsi av lymfkörtel
En biopsi av ytliga lymfkörtlar är vanligtvis kortvarig – för många patienter är ingreppet slutfört på cirka 20 minuter. Lokalbedövning används vanligtvis, även om punktionen generellt anses smärtfri. Om ultraljudskontroll används använder läkaren en ultraljudssensor för att specificera platsen för den smärtsamma strukturen, sätter en speciell markering som visas på skärmen. Huden i punkteringsområdet behandlas med ett antiseptiskt medel och sedan med ett bedövningsmedel, eller så ges en injektion av ett bedövningsmedel. Patienten ligger horisontellt på britsen eller sitter. Om biopsin utförs i nackområdet fixeras den speciellt, och patienten förklaras om behovet av att tillfälligt avstå från att svälja. Under biopsin måste patienten förbli helt stilla.
Efter att ha tagit den erforderliga mängden biologiskt material behandlas punkteringsområdet med ett antiseptiskt medel. Det kan rekommenderas att applicera en kall, torr kompress i en halvtimme.
Det finns inget behov av en lång vistelse på kliniken eller sjukhusvistelse för patienten: han kan åka hem på egen hand om det inte finns några andra skäl att stanna kvar. Under den första perioden efter ingreppet är det viktigt att undvika fysisk aktivitet.
Om en biopsi krävs från en djupt belägen lymfkörtel kan generell anestesi krävas. I en sådan situation går patienten inte hem efter diagnos, utan stannar kvar på kliniken - från några timmar till 1-2 dagar.
En öppen biopsi kräver en speciell uppsättning instrument: förutom en skalpell finns det även klämmor, en koaguleringsapparat och material för suturering. Denna intervention varar upp till 60 minuter. Läkaren väljer den lymfkörtel som behövs för biopsin, fixerar den med fingrarna och gör sedan ett 4-6 cm långt snitt i huden. Han dissekerar det subkutana fettlagret, flyttar isär muskelfibrerna, nervnätet och kärlen. Om det är nödvändigt att ta bort en eller flera lymfkörtlar under biopsin, ligerar kirurgen först kärlen för att förhindra blödning, lymfläckage och spridning av tumörceller (om vi talar om en malign process). Efter att lymfkörtlarna har tagits bort skickar läkaren dem för undersökning, reviderar såret igen och syr snitten. I vissa fall lämnas en dräneringsanordning kvar, som tas bort efter 24-48 timmar. Suturerna tas bort inom en vecka.
Hur utförs en lymfkörtelbiopsi?
Att ta en biopsi från en viss lymfkörtel kan ha sina egna egenskaper, vilka beror på lokalisering, strukturens djup, samt närvaron av vitala organ och stora kärl nära den skadade länken.
- En lymfkörtelbiopsi i nacken kan ordineras vid öron-näs-näsa- och tandproblem, vilka är de vanligaste orsakerna till lymfadenopati. Om lymfadenopatin har ett oklart ursprung ordineras först ultraljud, och först därefter, vid behov, en biopsi. Lymfkörtlar förstoras vid maligna tumörer, eftersom cancerceller penetrerar lymfkärlen som dränerar ett separat område. Dessa celler sätter sig sedan i de filtrerande lymfkörtlarna som metastaser och börjar utvecklas. Ofta, vid onkologi, uppstår lymfkörtelskador "i en kedja", vilket lätt kan fastställas genom palpation. En biopsi i nacken kan utföras antingen genom nålpunktion med materialborttagning, eller genom kirurgisk åtkomst med fullständigt avlägsnande av länken för histologisk analys.
- Sentinellymfkörtelbiopsi för melanom utförs på liknande sätt som bröstcancerbiopsi. Om det finns information om metastaser till avlägsna organ och lymfkörtlar anses en biopsi vara meningslös. I avsaknad av metastaser är sentinelkörtelbiopsi helt motiverad. Det utförs vanligtvis efter att själva melanomet har avlägsnats. Lymfkörteln kan visualiseras med olika radiografiska metoder.
- En biopsi av axillär lymfkörtel utförs med patienten i sittande ställning, där armen lyfts upp och flyttas lite bakåt. Oftast utförs denna procedur när bröstkörteln är påverkad: lymfan flödar genom kärlen till lymfkörtlarna som finns i armhålan på samma sida. Sådana lymfkörtlar bildar en slags axillär-nodal kedja. Dess skada spelar en viktig roll i planeringen av behandlingsregimen för bröstkörtelpatologi. Studien är också lämplig för melanom eller skivepitelcancer i övre extremiteterna, samt lymfogranulomatos.
- En biopsi av inguinala lymfkörtlar utförs med patienten liggande på en brits, benet (höger eller vänster, beroende på sidan av lesionen) flyttas åt sidan. Denna undersökning föreskrivs oftast vid misstanke om tumörprocesser (testikelcancer, yttre könsorgan, livmoderhals, prostata, urinblåsa, ändtarm) eller om det inte är möjligt att fastställa orsaken till lymfadenopati på annat sätt (till exempel vid lymfogranulomatos eller HIV-infektion).
- En biopsi av den supraklavikulära lymfkörteln orsakas alltid av misstankar om ganska allvarliga patologier: i många fall handlar det om tumörer - metastaser av cancer eller lymfom belägna i bröstet eller bukhålan. Den supraklavikulära lymfkörteln på höger sida kan ge sig ut i tumörprocesser i mediastinum, matstrupe, lunga. Lymfa från de intratorakala organen och bukhålan närmar sig lymfkörteln på vänster sida. Inflammatoriska sjukdomar kan också orsaka supraklavikulär lymfadenopati, men detta händer mycket mer sällan.
- Biopsi av mediastinumlymfkörteln utförs i projektionsområdet av den övre tredjedelen av den intratorakala trakealsektionen, från den övre kanten av arteria subclavia eller pulmonalis apex till skärningspunkten mellan den övre kanten av vänster brachiocephalicusvene och den mellersta trakeallinjen. De vanligaste indikationerna för biopsi av mediastinumlymfkörtlarna är: lymfoproliferativa neoplasmer, tuberkulos och sarkoidos.
- En biopsi av en lymfkörtel i lungan är ett vanligt ingrepp vid cancer, tuberkulos och sarkoidos. Lymfadenopati är ofta det enda tecknet på patologi, eftersom många lungsjukdomar är asymptomatiska. I vilket fall som helst, innan en slutgiltig diagnos ställs, måste läkaren utföra en biopsi och erhålla histologisk information.
- Biopsi av bukens lymfkörtlar förskrivs om tumörprocesser i mag-tarmkanalen, kvinnliga och manliga reproduktionsorgan och urinvägarna misstänks. Förstorade lymfkörtlar i bukhålan observeras ofta vid hepatosplenomegali. Biopsi utförs för både primär- och differentialdiagnostik. Ett stort antal lymfkörtlar i bukhålan är belägna parietalt längs peritoneum, längs kärlen, i mesenteriet och längs tarmen, nära omentum. De kan förstoras om magsäck, lever, tarmar, bukspottkörtel, livmoder, bihang, prostata och urinblåsa påverkas.
- En submandibulär lymfkörtelbiopsi kan ordineras för patologier i tänder, tandkött, kinder, struphuvud och svalg, om orsaken till lymfadenopati inte kan hittas, samt om metastaser av en cancerprocess eller lymfom misstänks.
- En biopsi för lymfkörtelcancer utförs i frånvaro av metastaser till avlägsna organ och lymfkörtlar. Annars anses ingreppet vara meningslöst för patienten. Om det inte finns någon fjärrmetastas börjar man först med att undersöka den första i kedjan, den "sentinel" lymfkörteln.
- Retroperitoneal lymfkörtelbiopsi är lämplig för maligna processer i manliga och kvinnliga reproduktionsorgan. Cirka 30 % av patienterna som redan är i cancerns första stadium har mikroskopiska metastaser i lymfkörtlarna, vilka inte kan fastställas med datortomografi eller markörer. Biopsi utförs vanligtvis på den sida där primärtumören var belägen. Ingreppet utförs vanligtvis som en del av en retroperitoneal lymfadenektomi.
- Biopsi av intratorakala lymfkörtlar är en obligatorisk undersökning vid misstanke om lungcancer, matstrupe, tymus, bröstcancer, lymfom och lymfogranulomatos. Metastaser från bukhålan, bäckenet, retroperitonealrummet (njurar, binjurar) i avancerade stadier kan också spridas till mediastinumkörtlarna.
- Biopsi av paratrakeala lymfkörtlar utförs ofta på patienter med onkologiska lunglesioner. Paratrakeala lymfkörtlar är belägna mellan de övre mediastinala och trakeobronkiala lymfkörtlarna. Vid primärtumör på samma sida klassificeras de som ipsilaterala, och i frånvaro av primärtumör som kontralaterala.
Lymfvätska flödar genom lämpliga kärl. Om cancerceller kommer in i den hamnar de först i den första lymfkörteln i kedjan. Denna första nod kallas en sentinel- eller sentinelnod. Om cancerceller inte finns i sentinelnoden, borde de efterföljande lymfkörtlarna i teorin vara friska.
Typer av biopsier
Det finns flera typer av lymfkörtelbiopsi, beroende på tekniken för biomaterialextraktion. Vissa typer av procedurer utförs i etapper: först utförs en nålpunktion, och sedan utförs en öppen intervention om punktionen inte är tillräcklig för diagnos. En öppen biopsi krävs om cytologiresultatet är osäkert, tveksamt eller ungefärligt.
- Öppen lymfkörtelbiopsi är det mest komplexa och invasiva alternativet för sådan diagnostik. Under ingreppet används en skalpell, och hela lymfkörteln väljs ut för undersökning, inte bara en del av den. Ett sådant ingrepp är ofta det enda korrekta om maligna processer misstänks.
- Punktionsbiopsi av lymfkörteln är en relativt skonsam och smärtfri procedur som inte orsakar något särskilt obehag för patienterna. Under diagnostiken används en mandrin, som fungerar som en stylett. Mandrinen används för att skära av och fånga upp den erforderliga mängden biomaterial. Punktionsbiopsi innebär användning av lokalbedövning och kräver inte sjukhusvistelse av patienten.
- Excisionslymfkörtelbiopsi är en term som ofta används för att hänvisa till en öppen biopsi, utförd under generell anestesi, där den drabbade lymfkörteln avlägsnas genom ett snitt.
- En trefinbiopsi av en lymfkörtel innebär användning av en speciell stor nål med skåror som möjliggör avlägsnande av en vävnadspartikel av önskad storlek.
- Finnålsbiopsi av en lymfkörtel kallas aspiration: det innebär användning av en tunn, ihålig nål. Vanligtvis palperas och punkteras lymfkörteln: om detta inte är möjligt används ultraljudskontroll. Som regel förskrivs finnålsbiopsi när det är nödvändigt att undersöka submandibulära eller supraklavikulära lymfkörtlar, när metastaser i lymfoida strukturer detekteras.
Ultraljudsledd lymfkörtelbiopsi
För närvarande anser specialister att den mest acceptabla tekniken för lymfkörtelbiopsi är en riktad punkteringsprocedur, eller den så kallade "biopsin under visuell ultraljudskontroll".
Detta är processen att ta ett biomaterialprov, vilket utförs under ultraljudsövervakning: som ett resultat utförs placeringen och införandet av punkteringsnålen mer exakt och säkert. Detta är oerhört viktigt för läkaren, eftersom den misstänkta lymfkörteln ofta är belägen i djupa vävnader nära vitala organ, eller är liten i storlek, vilket avsevärt komplicerar proceduren.
Ultraljudsövervakning hjälper till att föra in instrumentet exakt på rätt plats, utan risk för att skada närliggande vävnader och organ. Som ett resultat minimeras risken för komplikationer.
Läkaren bestämmer exakt vilken metod som används för att visualisera det önskade området. En ytterligare fördel med tekniken är inte bara dess säkerhet, utan också dess låga kostnad: ingen ultramodern och dyr utrustning behövs.
Ultraljudsbiopsi rekommenderas särskilt om det är nödvändigt att undersöka inte bara den drabbade strukturen, utan också att ta reda på den speciella blodcirkulationen i närheten. Denna metod undviker skador på blodkärl och förhindrar att blod läcker in i vävnaden.
Proceduren använder speciella nålar med ändsensorer. Denna enkla anordning hjälper till att tydligt övervaka nålens position och dess förlopp.
Återhämtningsperioden efter en sådan intervention är snabbare och mer bekväm för patienten. [ 2 ]
Kontraindikationer till proceduren
Innan en patient remitteras för en lymfkörtelbiopsi kommer läkaren att ordinera ett antal studier och tester som är nödvändiga för att utesluta kontraindikationer för denna procedur. Grundläggande preliminär diagnostik är ett allmänt blodprov och en bedömning av koagulationskvaliteten. Biopsi utförs inte om det finns en tendens till blödning - till exempel hos patienter som lider av hemofili, eftersom ingreppet kan skada kärlen.
Lymfkörtelbiopsi är kontraindicerat vid variga processer i punkteringsområdet. Det är inte lämpligt att utföra proceduren på gravida eller ammande kvinnor, såväl som under menstruationsblödning.
I allmänhet framhäver experter följande lista över kontraindikationer:
- störningar i blodkoagulationssystemet (medfödda störningar, förvärvade eller tillfälliga - det vill säga i samband med att man tar lämpliga läkemedel som förtunnar blodet);
- trombocytnivå under 60 tusen per µl;
- hemoglobinnivå mindre än 90 g/liter;
- INR större än 1,5;
- protrombintid som överstiger normen med 5 sekunder;
- infektiösa och inflammatoriska processer i biopsiområdet;
- menstruationsblödning hos kvinnor på ingreppsdagen;
- dekompenserade kroniska patologier;
- behandling med icke-steroida antiinflammatoriska läkemedel under den senaste veckan.
Normal prestanda
Mikroskopisk undersökning av en patients lymfkörtelbiopsi anses vara den viktigaste i den diagnostiska aspekten av onkologiska patologier och hjälper till att bedöma kvaliteten på läkemedelsbehandlingen.
Lymfkörtelhistologi är ett mindre kirurgiskt ingrepp där en liten bit vävnad tas bort för vidare undersökning. Med hjälp av en lymfkörtelbiopsi kan specialister studera dess struktur, upptäcka smärtsamma avvikelser och notera tecken på en inflammatorisk reaktion.
Lymfkörteln är den grundläggande länken i kroppens försvarssystem, som är ett förbindande element mellan lymfkärlen. Lymfkörtlarna hjälper till att bekämpa infektionsinvasion genom att producera leukocyter - specifika blodkroppar. Körkörteln fångar upp mikrobiella och virusinfektioner, maligna celler.
En lymfkörtelbiopsi hjälper till att identifiera förekomsten av atypiska celler, bestämma detaljerna i den infektiösa inflammatoriska processen, godartade tumörer och variga patologier. Biopsi utförs oftast i inguinal-, axillär-, mandibulär- och retroaurikulära områden.
En biopsi ordineras till patienter som behöver fastställa typen av tumörprocess, särskilt om man misstänker malign patologi. Diagnostik ordineras ofta för att fastställa infektionssjukdomar.
Resultat av lymfkörtelbiopsi
Efter att ha undersökt biopsin (material som erhållits genom lymfkörtelbiopsi) och upptäckt patologiska partiklar börjar specialisterna räkna cellstrukturerna och ta fram ett lymfadenogram. För detta ändamål använder de immersionsmetoden för mikroskopisk observation, vilket gör det möjligt att differentiera minst ett halvt tusen celler och beräkna deras procentuella närvaro.
Bilddata från lymfkörtlar är oerhört nödvändiga och värdefulla för att diagnostisera ospecifika former av lymfadenit.
Normala lymfadenogramresultat:
Innehållet i motsvarande celltyper |
Procentuell indikator |
Lymfoblaster |
Från 0,1 till 0,9 |
Prolymfocyter |
Från 5,3 till 16,4 |
Lymfocyter |
Från 67,8 till 90 |
Retikulära celler |
Från 0 till 2,6 |
Plasmocyter |
Från 0 till 5,3 |
Monocyter |
Från 0,2 till 5,8 |
Mastceller |
Från 0 till 0,5 |
Neutrofila granulocyter |
Från 0 till 0,5 |
Eosinofila granulocyter |
Från 0 till 0,3 |
Basofila granulocyter |
Från 0 till 0,2 |
Det biologiska materialet som tas under en lymfkörtelbiopsi innehåller huvudsakligen mogna lymfocyter med prolymfocyter. Deras totala antal kan vara från 95 till 98 % av alla cellstrukturer.
Reaktiv lymfadenit manifesteras av en ökning av antalet retikulära celler, detektion av makrofager och immunoblaster.
Vid akut lymfadenit observeras en ökning av antalet makrofager och neutrofiler.
Komplikationer efter proceduren
Vanligtvis utförs diagnostisk lymfkörtelbiopsi utan komplikationer. Endast i vissa fall uppstår komplikationer:
- blödning på grund av oavsiktlig kärlskada under biopsi;
- lymfutsöndring från såret;
- parestesi, nedsatt känslighet i området där interventionen utförs;
- infektion i samband med intrång av ett infektiöst agens, särskilt under ett ingrepp;
- trofiska störningar i samband med mekaniska skador på nervstrukturer.
Vissa patienter kan uppleva nedsatt medvetande, yrsel och svaghet. Tillståndet bör normaliseras inom 1-2 dagar.
Farliga symptom som kräver omedelbar läkarvård:
- förhöjd temperatur, feber;
- uppkomsten av svår, bultande, ökande smärta i området för lymfkörtelbiopsin;
- utsöndring av blod eller pus från såret;
- rodnad, svullnad vid biopsistället.
Konsekvenser efter ingreppet
En lymfkörtelbiopsi utförs inte om patienten har några kontraindikationer. Annars kan biverkningar utvecklas. Om en person till exempel lider av störningar i blodkoagulationssystemet kan även en vanlig punktionsbiopsi sluta med blödning.
För att förhindra problem efter ingreppet bör lymfkörtelbiopsi utföras av en specialist, i enlighet med alla erforderliga villkor samt aseptiska och antiseptiska regler.
I vissa fall kan följande problem uppstå:
- infektion;
- blödning från såret;
- nervskada.
Andelen negativa konsekvenser är dock relativt liten. Men informationen som erhålls under biopsin är av stort värde för läkaren, vilket gör att hen kan ställa en korrekt diagnos och ordinera lämplig och effektiv behandling.
Skötsel efter proceduren
Vanligtvis är lymfkörtelbiopsiproceduren inte komplicerad och tolereras väl av patienterna. Efter att biomaterialet har avlägsnats genom aspiration eller punktering återstår endast punkteringsstället på huden, som behandlas med en antiseptisk lösning och förseglas med ett plåster. Om en öppen biopsi utfördes sys såret ihop och bandas. Suturerna avlägsnas inom en vecka.
Såret efter en lymfkörtelbiopsi ska inte fuktas. Det är nödvändigt att behandla det med antiseptiska lösningar för att förhindra infektion. Om kroppstemperaturen plötsligt stiger, ingreppsområdet svullnar, blöder eller stör på något annat sätt, måste du omedelbart besöka en läkare.
Förekomsten av kortvarig, mild smärta efter ingreppet är acceptabel.
Vad du inte bör göra efter en lymfkörtelbiopsi:
- ta ett bad;
- simma i bassänger och öppna vattendrag;
- besök ett badhus eller bastu;
- utöva kraftig fysisk träning.
Sådana restriktioner gäller i cirka 2 veckor efter ingreppet, beroende på typ och omfattning av ett sådant ingrepp som en lymfkörtelbiopsi.

