Medicinsk expert av artikeln
Nya publikationer
Osteoblastoklastom
Senast recenserade: 07.06.2024

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
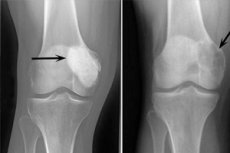
Osteoblastoklastom är en tumörprocess som kan vara antingen godartad eller malig och skadar olika skelettben. Till att börja med kallades patologin gigantocellulär tumör (sedan 1912), 10 år senare föreslog Dr. Stewart namnet osteoklastom. Och först 1924 introducerade professor Rusakov den raffinerade termen "osteoblastoklastom", som mer fullständigt motsvarade den cellulära sammansättningen av neoplasma.
Idag betraktas osteoblastoklastom som en riktig neoplasma, en mjukvävnadstumör med ett omfattande vaskulärt nätverk. Det enda korrekta behandlingsalternativet är att ta bort tumören i friska vävnader, ibland samtidigt med bentransplantation. [1]
Epidemiologi
Förekomsten av bentumörer över hela världen varierar från 0,5 till 2%. Enligt USA: s statistik är osteosarkom (cirka 34%av fallen), kondrosarkom (27%) och Ewings tumör (18-19%) de vanligaste. Kordom, fibrosarkom, fibrosarkom, histiocytom, jättecelltumörer och angiosarkom är mindre vanliga.
Incidensen är starkt korrelerad med åldern. Således upptäcks den första kraften av tumörtillväxt i tonåren (cirka 16 år) och den andra kraften i medelåldern.
Osteoblastoklastom är en relativt vanlig tumör. Det förekommer i cirka 2-30% av alla benneoplasmer. Kvinnor påverkas oftare, men män kan också påverkas, främst mellan 18 och 40 år. Barn under 12 år påverkas sällan, men även under denna ålder är förekomsten inte utesluten. Det finns beskrivningar av familjära och ärftliga fall av osteoblastoklastom.
Oftast (cirka 75%) finns tumören i långa rörformiga ben, mycket mindre ofta platta och små ben påverkas.
I långa rörformiga ben påverkas epimetafysen huvudsakligen och i barndomen påverkas metafysen. Neoplasma växer inte in i området med epifyseal och ledbrosk. Mycket sällan finns problemet i diafysen (mindre än 0,5% av fallen).
Det noteras att förekomsten av osteoblastoklastom förblir stabil, men dödlighetsgraden har minskat. Den viktigaste och mest troliga orsaken till patologi anses vara påverkan av joniserande strålning. Således ökas riskerna hos personer som har fått höga doser av strålterapi, liksom hos de patienter som har injicerats med radioisotoper (för diagnos eller terapeutiska ändamål). Andra vanliga etiologiska faktorer inkluderar ogynnsam ekologi och ärftlighet. [2]
Orsaker osteoblastoklastom
Osteoblastoklastom är ett fokus för patologiskt förändrade celler som kan visas i nästan alla delar av skelettet. Trots strukturens avvikelser fortsätter patologiska celler att dela, som i friska vävnader. Deras struktur skiljer sig i stor utsträckning från normen, vilket innebär ersättning av egenskaperna hos det direkt drabbade benet och dess typiska funktion. Patologiskt förändrade maligna celler förvärvar en benägenhet för okontrollerad, ofta snabb multiplikation, till följd av vilken tumörvolymen ökar. Tidigare kan normal benvävnad förskjutas av strukturerna i neoplasma, och enskilda patologiska celler kan separeras och transporteras med blod eller lymf till andra, avlägsna anatomiska zoner. På detta sätt bildas metastaser.
Det är känt att källan till malign osteoblastoklastom kan vara vilken maligna neoplasma som helst i någon del av kroppen (inklusive tumörer i inre organ). Sättet för spridning av processen är metastas. Men de flesta osteoblastoklastom (både godartade och maligna) är primära neoplasmer som visas och utvecklas först och på samma plats.
I allmänhet är osteoblastoklastomas multifaktoriella tumörer vars exakta orsaker inte har fastställts för närvarande. Förhållanden för neoplasma förekomst inkluderar sådana saker som:
- Ett immunbristtillstånd;
- Medfödda vävnadsförändringar;
- Mutagena miljöpåverkan;
- Hormonella förändringar;
- Samtidiga patologier och skador (trauma finns ofta i anamnesen).
Riskfaktorer
Det saknas exakta uppgifter om orsakerna till osteoblastoklastombildning. Emellertid föreslår experter engagemang av ett antal faktorer som är förknippade med en ökad risk för ben onkopatologier:
- Ärftlighet. I många fall bestäms tendensen till tumörprocesser genetiskt. I synnerhet kan detta vara fallet med Leigh Fraumeni-syndrom, vilket predisponerar för utvecklingen av olika neoplasmer, inklusive cancer tumörer och sarkom.
- Pagets sjukdom. Sjukdomen kan påverka ett eller flera ben och tillhör patologier före tumör. Hos patienter med denna störning förtjockas benen och blir spröda samtidigt, vilket resulterar i ofta patologiska frakturer. Osteosarkom förekommer i cirka 8% av fallen av svår Pagets sjukdom.
- Flera beniga överväxt, exostoser.
- Flera osteochondromas (inklusive ärftlig).
- Flera enchondromas (risk är liten men fortfarande närvarande).
- Strålningsexponering (inklusive intensiv strålning som används för att behandla andra tumörprocesser och effekterna av radioaktivt radium och strontium).
En speciell kategori av risker inkluderar strålbehandling i barndom och ung ålder, vilket får doser över 60 grå.
Experter uppmärksammar det faktum att icke-joniserande strålar - i synnerhet mikrovågsugn och elektromagnetisk strålning, som bildas av kraftledningar, mobiltelefoner och hushållsapparater - inte har risker för osteoblastoklastom.
Patogenes
De patogenetiska egenskaperna hos utseendet och utvecklingen av osteoblastoklastom förstås inte helt, vilket beror på patologiens komplexitet. Den grundläggande orsaken till tumörbildning är ett misslyckande i celldifferentiering på grund av immunsystemets felaktiga funktion. Detta ger upphov till tillväxten av en tumör som består av "fel", odifferentierade celler, som bestämmer egenskaperna hos neoplasma och strukturellt liknar omogna celler. Om cellstrukturen är nära normal, men inte, sägs det vara ett godartat osteoblastoklastom. Med uttalade förändringar i cellernas struktur tillskrivs tumören till maligna processer. För en sådan neoplasma är en förändring i den antigena cellulära vikningen, okontrollerad tillväxt och celldelning typiska. Tillsammans med förlusten av specificiteten hos cellstrukturen lider funktionaliteten också. Bland annat skiljer sig malignt osteoblastoklastom från godartad osteoblastoklastom genom invasionsprocessen till närliggande friska vävnader. I godartad benneoplasma finns det inget som finns i friska strukturer, det finns ingen tendens till snabb tillväxt och spridning över hela kroppen, det finns ingen tendens till godtycklig självförstörelse och berusning av produkter från tumörnedbrytning.
Benstrukturen förstörs i alla fall, oavsett patologiens godart. Som ett resultat blir det drabbade bensegmentet ömtåligt, sprött. Ofta är orsaken till att vända sig till läkare ett patologiskt fraktur som inträffar även under minimal belastning.
Det är viktigt att notera: processens godart är alltid ett villkorat tillstånd, eftersom det finns risker för malignisering, och det godartade fokuset omvandlas, malign osteoblastoklastom inträffar.
Symtom osteoblastoklastom
Den kliniska bilden i osteoblastoklastom beror främst på lokaliseringen och stadiet i den patologiska processen. Som regel kännetecknas tumören av följande funktioner:
- Neoplasma är ensam;
- Påverkar huvudsakligen de rörformiga benen i de nedre eller övre delarna;
- Finns mindre vanligt i platta ben;
- Det finns en irriterande smärta i det drabbade segmentet;
- Huden och det vaskulära mönstret över det patologiska fokuset ökar;
- Den sjuka lemmen deformeras (lokaliserad volymökning);
- Arbetet med fogen närmast osteoblastoklastom eller lemmen som helhet störs;
- Palpatoriskt bestämt komprimerat fokus med en karakteristisk "pergament crunch".
I allmänhet kan symtom delas in i lokala och allmänna symtom. Lokala symtom upptäcks visuellt - i synnerhet kan du se närvaron av krökning eller utbuktning av benfragmentet. Uppmärksamhet uppmärksammas också på förändringen i huden över det patologiska fokuset: ett vaskulärt mönster manifesteras tydligt, vävnaderna är svullna eller plattade. Tumören kan palperas - ofta är den smärtfri, men har en karakteristisk struktur. Maligna tumörer är vanligtvis klumpiga och oregelbundna i konfigurationen.
Den angränsande fogen kan vara begränsad i rörelse, ihållande smärtsam. På grund av komprimering av kärl och nervstammar försämras ofta känsligheten och ihållande svullnad visas. Lymfsystemet reagerar också: närliggande lymfkörtlar förstoras.
Allmän symptomatologi är mer typisk för malig osteoblastoklastom och beror på processerna för berusning av kroppen. Patienter kan ha:
- Feber, feberliga förhållanden;
- Gauntness;
- Konstant svaghet;
- Dåsighet eller sömnlöshet, aptitstörningar;
- Natttid överdriven svettning;
- Kollapsa.
Det finns också en liten andel osteoblastoklastom, som vanligtvis är små och inte kliniskt uppenbara. De blir ett tillfälligt fynd under radiologiska eller avbildningsstudier av andra skäl.
Första tecken på osteoblastoklastomsbesifiering
- Påskynda tillväxten av neoplasma.
- Ökat smärtsyndrom.
- Utvidgning av det destruktiva fokuset i diameter eller omvandling av den cellulära trabekulära formen till en lytisk form.
- Sönderdelning av det kortikala skiktet över ett relativt långt område.
- Förlust av tydlighet i konfigurationer av det destruktiva fokuset.
- Sönderdelning av stängningsplattan som brukade blockera den medullära kanalen.
- Periosteal reaktion.
Osteoblastoklastom malignitet är baserad på kliniska och radiologiska indikatorer och bekräftas nödvändigtvis genom morfologisk diagnos av tumörvävnader.
Förutom osloplastisering av en initialt godartad neoplasma finns det också ett primärt malign osteoblastoklastom. I själva verket är en sådan tumör en typ av sarkom av osteogen etiologi.
Platsen för malign osteoblastoklastom är densamma som i den godartade processen. Radiografi avslöjar ett destruktivt fokus i benvävnaden utan tydliga konturer. Förstörelsen av det kortikala skiktet förlängs, ofta spirar till mjuka vävnadsstrukturer.
Tecken för att skilja malignt osteoblastoklastom från den osteogena formen av osteoklastisk sarkom:
- Patienternas övervägande äldre ålder;
- Mindre livlig symptomatologi;
- En mer gynnsam långsiktig prognos.
Osteoblastoklastom hos barn
Osteoblastoklastom i barndomen är sällsynt: det finns bara två eller tre fall per miljon barn. Det bör noteras att bland alla pediatriska patienter dominerar de äldre än 10-15 års ålder.
Forskare kan inte namnge den exakta orsaken till osteoblastoklastom hos barn. Förmodligen är patologin förknippad med intensiv tillväxt av barnets kropp, liksom med en genetisk faktor.
Det finns också indikationer på sådana möjliga orsaker som radioaktiv exponering (i synnerhet strålterapi), kemoterapi (tar cytostatik). Många kemoterapiläkemedel kan förstöra det genetiska materialet i benceller, vilket leder till utveckling av tumörgenes.
Dessutom är risken för osteoblastoklastom högre hos barn med vissa medfödda tillstånd, såsom bilateralt retinoblastom eller Li-Fraumeni-syndrom. En kausal länk finns också med Pagets sjukdom.
Det är också känt att hos de allra flesta barn (cirka 90%) inte kan upptäcka någon av de riskfaktorer som nämns ovan.
Det är svårt att förutsäga loppet av osteoblastoklastom i barndomen, eftersom det beror på egenskaperna hos en viss tumör, dess lokalisering, spridningens grad vid diagnosen, aktualiteten för behandling och fullständighet av avlägsnande av neoplasma.
Kvaliteten på osteoblastoklastombehandling har gjort stora framsteg under de senaste 2-3 decennierna. Det terapeutiska protokollet har kombinerats och botningshastigheten har ökat till mer än 70-80%. Ett gynnsamt resultat kan sägas om tumörprocessen radikalt avlägsnas och effekten konsolideras med en tillräcklig kemoterapi. Barn med godartad osteoblastoklastom har den bästa chansen att återhämta sig.
När specifika siffror för botade patienter tillkännages ser vi endast allmänna siffror: ingen statistik kan exakt förutsäga och bestämma chansen för ett visst barn. Termen "återhämtning" förstås främst som "frånvaro av tumörprocess i kroppen", eftersom moderna terapeutiska tillvägagångssätt kan säkerställa en långsiktig frånvaro av återfall. Man bör dock inte glömma möjligheten till oönskade biverkningar och sena komplikationer. Därför bör varje behandling, oavsett dess komplexitet, flyta in i högkvalitativa rehabiliteringsåtgärder. Dessutom behöver barn fortfarande ortopedisk vård under lång tid.
Formulär
Klassificeringen av benvävnadsneoplasmer är ganska bred. Uppmärksamhet ägnas huvudsakligen till variationer i cellstrukturen, morfologiska egenskaper hos tumörprocessen. Således är tumörer uppdelade i två kategorier:
- Osteogen (bildad på basis av benceller);
- Neosteogena (bildas i ben under påverkan av andra celltyper - till exempel vaskulära eller bindvävstrukturer).
Osteoblastoklastom i benet är främst en godartad neoplasma. Trots detta har det ofta aggressiv tillväxt, bidrar till förstörelse och tunnning av benvävnader, vilket gör kirurgiskt ingripande obligatoriskt. Samtidigt kan gigantisk cell osteoblastoklastom också vara malig.
Beroende på kliniska och radiologiska parametrar och morfologisk bild, skiljer tre grundläggande former av osteoblastoklastom:
- Cellformuläret finns huvudsakligen hos äldre människor, den kännetecknas av långsam utveckling. Diagnos avslöjar en förtjockad, klumpig svullnad, utan möjligheten att klinisk avgränsning av tumörfokus från friska benzoner.
- Cystisk form manifesterar sig först med smärta. Palpatoriskt bestäms symptomet på "pergamentkris". Visuellt noteras en benig tumör av smidigt konvex, kupolformad konfiguration.
- Den lytiska formen anses vara en sällsynt variant av patologi, den upptäcks huvudsakligen i tonåren. Tumörprocessen utvecklas tillräckligt snabbt, patienten börjar bry sig av smärta, inklusive vid palpation.
En gigantisk celltumör kan bildas på nästan alla ben i skelettet, även om de rörformiga benen i lemmarna, revbenen och ryggraden påverkas något oftare. Osteoblastoklastom i underkäken förekommer dubbelt så ofta som på överkäken. Palpatorily noteras en tät neoplasma med mjukade zoner. De vanligaste klagomålen från patienter: närvaron av en utbuktning som blöder och skapar obehag när man tuggar mat. När problemet fortskrider kompletteras det av nedsatt funktion av den temporomandibulära fogen. Bland de rörformiga benen påverkar tumören oftare lårbenet och skenbenet. Osteoblastoklastom i lårbenet finns främst hos medelålders människor. Sjukdomen åtföljs av nedsatt funktion av motsvarande led, halthet inträffar och huden över neoplasma är täckt med ett uttalat vaskulärt mönster.
Utöver ovanstående klassificering finns det centrala och perifera former av patologi, även om det inte finns några morfologiska skillnader mellan dem. Perifer osteoblastoklastom har en tandkörtel lokalisering, och den centrala formen utvecklas i benet och kännetecknas av närvaron av flera blödningar i det (därför är det andra namnet på det centrala osteoblastoklastom en brun tumör). Utseendet på en brun färg beror på avsättning av erytrocyter, som sönderdelas med bildandet av hemosiderin.
Maligna benneoplasmer går igenom följande stadier i deras utveckling:
- Ett T1-foci som mäter 3-5 cm är beläget i benet och ett muskulofascial-segment.
- T2-foci sträcker sig inte mer än 10 cm längs benets gång men sträcker sig inte utöver ett fascialfall.
- T3-foci lämnar gränserna för ett muskulofascial fodral och grodd till ett närliggande.
- T4-foci grodd från huden eller neurovaskulära stammar.
På liknande sätt kategoriseras graden av lymfkörtel involvering och spridningen av metastaser.
Komplikationer och konsekvenser
Bland komplikationerna av osteoblastoklastom är någon ökning av aktiviteten hos neoplasma, som särskilt ofta uppstår mot bakgrund av en lång tyst period. I vissa sådana fall talar vi om malign degeneration av tumörprocessen, eller dess groddar till känsliga anatomiska strukturer i närheten:
- Spridning till nervstammen provocerar förekomsten av neuropatiskt smärtsyndrom på grund av effekten på den stora kalibernerven. Sådan smärta elimineras praktiskt taget inte efter att ha tagit konventionella smärtstillande medel, så det bokstavligen uttömmer patienten.
- Spridning till blodkärlen kan kompliceras av plötsliga massiva blödningar och hematombildning.
Komplikationer utesluts inte, som åtföljs av en kränkning av funktionen av närliggande artikuleringar: tillväxten av osteoblastoklastom i en sådan situation blockerar den adekvata funktionen av muskuloskeletalmekanismen, vilket leder till ett begränsat rörelsesområde och utseendet av smärtsyndrom.
De vanligaste komplikationerna av osteoblastoklastom betraktas som patologiska frakturer i det drabbade området. Problemet uppstår även med en mindre traumatisk påverkan, eftersom benvävnaden blir extremt bräcklig och instabil.
Dessutom talar specialister också om specifika allmänna och lokala negativa effekter som är karakteristiska för malign osteoblastoklastom:
- Bildandet av avlägsna och nära metastaser;
- Berusning av kroppen med förfallsprodukter.
Om metastaser detekteras en tid efter de initiala diagnostiska åtgärderna, indikerar det ineffektiviteten för pågående behandling och progression av neoplasma.
En separat serie komplikationer är uppkomsten av ny tumör eller allmän patologi på grund av kemoterapi eller bestrålning av osteoblastoklastombenfokus.
Diagnostik osteoblastoklastom
Diagnostiska metoder som används för att upptäcka osteoblastoklastom inkluderar:
- Klinisk, som inkluderar extern undersökning och palpation av det patologiskt förändrade området;
- Röntgenstråle (anteroposterior och lateral radiografi, om indikerad - riktad och sned radiografi);
- Tomografisk (med hjälp av datoriserad eller magnetisk resonansavbildning);
- Radioisotop;
- Morfologisk, som inkluderar histologisk, histokemisk, cytologisk analys av biomaterial erhållet under punktering eller trepanobiopsi;
- Laboratorium.
Läkaren studerar försiktigt sjukdomens historia, bestämmer de första tecknen, specificerar platsen och typen av smärtsyndrom, dess funktioner, tar hänsyn till resultaten från tidigare undersökningar och behandlingsförfaranden, bedömer dynamiken i patientens allmänna tillstånd. Om patologin för långa rörformiga ben misstänks, uppmärksammar specialisten förekomsten av svullnad, motorisk begränsning i den närmare artikuleringen, liksom närvaron av neurologiska symtom, muskelsvaghet och hypotrofi. Det är viktigt att noggrant undersöka inre organ för möjlig spridning av metastaser till dem.
Alla patienter tar allmänna blod- och urintester med bestämning av protein- och proteinfraktioner, fosfor och kalcium, sialinsyror. Det är också nödvändigt att bestämma den enzymatiska aktiviteten hos fosfataser, genomföra ett defini-test, studera indexet för C-reaktivt protein. Om det är nödvändigt att differentiera osteoblastoklastom från mylom, klarar patienten ett urintest för närvaro av patologiskt Bence-Jones-protein.
Radiologisk diagnos är grundläggande för diagnos av osteoblastoklastom. Obligatorisk utsedd granskning och riktad röntgenstråle, högkvalitativ tomografi, vilket gör det möjligt att klargöra platsen, typen av patologiskt fokus, dess spridning till andra vävnader och organ. Tack vare CT är det möjligt att klargöra tillståndet för mjukvävnad och de tunnaste benstrukturerna i det nödvändiga planet, att identifiera djupa fokus för patologisk förstörelse, att beskriva deras parametrar inom bengränserna, för att bestämma graden av skador på de omgivande vävnaderna.
Samtidigt betraktas MR som den mest informativa diagnostiska förfarandet, som har ett antal fördelar jämfört med både radiografi och CT. Metoden gör att du kan undersöka även de tunnaste vävnadslagren, bilda en bild av patologisk chag med en rumslig tredimensionell bild.
Obligatorisk instrumental diagnostik representeras av morfologiska studier. Biomaterial utvärderas, som erhålls under aspiration och trepanobiopsi, eller under resektion av bensegment tillsammans med neoplasma. Punkteringsbiopsi utförs med speciella nålar och radiologisk kontroll.
Följande röntgenskyltar anses vara typiska för osteoblastoklastom:
- Porositetsbegränsning;
- Homogenitet av benlys i typen av tunn trabekulisering;
- Närvaron av pseudocystiska sucencies som har strukturen för speciella "tvålbubblor".
Denna radiologiska bild åtföljs av frånvaron av primär eller sekundär reaktiv osteoformativ periostos. Tunnning och atrofi av det kortikala skiktet detekteras.
Malign typ av osteoblastoklastom som ett resultat av intensiv vaskulär spiring innebär en ökning av venös stas. Vaskulära förändringar har utseendet på en neoplasma med riklig vaskularisering.
Differentiell diagnos
Det är ibland mycket svårt att identifiera osteoblastoklastom. Problem uppstår under differentiell diagnos av sjukdomen med osteogen sarkom och bencyster hos patienter i olika åldrar. Enligt statistiken misstogs osteoblastoklastom i mer än 3% av fallen osteogen sarkom och i nästan 14% av fallen - för bencyst.
Tabellen sammanfattar huvudtecknen på dessa patologier:
Indikatorer |
Osteoblastoklastom |
Osteogen osteoplastisk sarkom |
Bencysta |
Vanligaste incidensålder |
20 till 30 år gammal |
20 till 26 år gammal |
Barn under 14 år |
Plats |
Epimetaphyseal region |
Epimetaphyseal region |
Metadiafysområde |
Benrekonfiguration |
Allvarlig asymmetrisk utbuktning. |
Liten tvärgående expansion |
En spindelformad utbuktning. |
Konfiguration av det destruktiva fokuset |
Konturerna är tydliga |
Konturerna är suddiga, det finns ingen tydlighet |
Konturerna är tydliga |
Ryggradens tillstånd |
Täckt av en stängningskylt |
Öppet vid gränsen till neoplasma |
Ingen förändring. |
Kortiklager |
Tunn, fibrös, diskontinuerlig. |
Tunnare, förstörda |
Tunt, platt |
Sklerosfenomen |
Atypisk |
Presentera |
Atypisk |
Periosteal reaktion |
Frånvarande |
Närvarande i en "periosteal visir" typ av sätt |
Frånvarande |
Epifysens tillstånd |
Lamina är tunn, vågig. |
I det första steget förblir en del av epifysen intakt |
Ingen förändring. |
Närliggande benavsnitt |
Ingen förändring. |
Tecken på osteoporos |
Ingen förändring. |
Obligatorisk uppmärksamhet kräver sådana indikatorer som patientens ålder, patologiens varaktighet, platsen för det drabbade fokuset, annan anamnestisk information som anges i tabellen.
Följande diagnostiska fel är de vanligaste när osteoblastoklastom förväxlas med sådana patologiska processer:
- Aneurysmal cyste (lokaliserad i diafysen eller metafysen av långa rörformade ben);
- Monoaxial typ av fibrös osteodysplasi (manifesteras huvudsakligen i barndomen, åtföljd av benkrökning utan benballong);
- Hyperparatyreoid osteodystrofi (ingen tydlig avgränsning av fokus från det friska benområdet, ingen klar benbulge);
- Ensam cancerformad benmetastas (kännetecknas av destruktiva foci med böjda "ätade" konturer).
Det är viktigt att komma ihåg att godartad osteoblastoklastom alltid kan förvandlas och bli maligna. Orsakerna till malignitet har ännu inte fastställts exakt, men forskare tror att trauma och hormonella förändringar (t.ex. under graviditeten) bidrar till det. Enligt vissa observationer har malignisering också inträffat med upprepade serier av fjärrstrålningsbehandlingar.
Symtom på ossifikation:
- Neoplasma börjar växa snabbt;
- Smärtan blir värre;
- Storleken på det destruktiva fokuset ökar och de cell-trabekulära fasen övergår till den lytiska fasen;
- Det kortikala skiktet bryts ned;
- Konturerna i det destruktiva fokuset blir otydliga;
- Låsplattan kollapsar;
- Det finns en periosteal reaktion.
I processen för differentiering av primär malign neoplasma (osteogen osteoklastisk sarkom) och malign osteoblastoklastom, ägnas särskild uppmärksamhet åt varaktigheten av patologin, bedömning av den radiologiska bilden i dynamik. På röntgenbilden av den primära maligna neoplasma finns det inget benutskjutning som är typiskt för osteoblastoklastom, det finns inga benbroar, skleroserade område med otydliga konturer kan detekteras. Vid malignisering finns det emellertid ofta ett litet område på stängningsplattan, som brukade tjäna som en barriär för det friska bensegmentet.
Vem ska du kontakta?
Behandling osteoblastoklastom
Den enda korrekta behandlingen för patienter med osteoblastoklastom är operation. Den mest skonsamma interventionen sker i de första stadierna av tumörprocessutveckling och representerar excision av de drabbade vävnaderna med ytterligare fyllning av kaviteten med ett transplantat. Transplantatet är hämtat från ett annat friskt ben hos patienten. Sådan ingripande är den mest gynnsamma och mindre traumatiska, men i vissa fall är det också mindre radikalt. Excision av det drabbade benfragmentet tillsammans med neoplasma anses vara en mer tillförlitlig metod, vilket minskar sannolikheten för tumöråterväxt till ett minimum.
Om det är ett försummat osteoblastoklastom av stor storlek, särskilt benägna för malignisering eller redan malig, partiell eller fullständig amputation av lemmen beaktas ofta.
I allmänhet väljs taktiken för kirurgisk behandling för osteoblastoklastom beroende på plats, spridning och aggressivitet för det patologiska fokuset.
Om tumören påverkar de långa rörformiga benen, rekommenderas det att uppmärksamma dessa typer av kirurgiska ingrepp:
- Kantresektion med alloplastik eller autoplasti för godartad, försenad process, foci med en cellulär struktur och i periferin av epimetafysen. Fixering med metallskruvar.
- När cellulär osteoblastoklastom sprider sig till mitten av bendiametern, resekteras två tredjedelar av kondylen, delvis av diafysen och den artikulära ytan. Defekten är fylld med ledbrosk allotransplantat. Det är fast fast med slipsbultar och skruvar.
- När det gäller epimetafys förfall längs hela längden eller patologiska frakturer används sådana taktiker som segmentresektion med artikulärt excision och fyllning av defekten med allograft. Den är fixerad med en cementerad stav.
- Vid patologisk fraktur och malignisering av osteoblastoklastom i det proximala femurområdet utförs total höftartroplastik.
- Vid resektion av ändarna i knäets ledzon används tekniken för allopolysubstanstransplantation med fixering. Den totala endoprotesen med en utökad titanstam föredras ofta för att säkerställa efterföljande strålbehandling.
- Om det patologiska fokuset är beläget i den distala änden av skenbenet utförs resektion med benplast ankelartrodes. Om Talus-benet påverkas, utraskas det med förlängningsartrodes.
- I cervikala ryggradsskador utförs en främre åtkomst till C1Och C2VerteBrae utförs. En anterolateral åtkomst föredras. Vid Th1-th2Nivå används en främre åtkomst med sned sternotomi till det tredje interkostala utrymmet (kärl skiftas noggrant nedåt). Om tumören påverkar kropparna på 3-5 thorax ryggkotor utförs en anterolateral åtkomst med resektion av det tredje revbenet. Scapula skiftas bakåt utan att skära av muskulaturen. Om osteoblastoklastom finns i Thoracolumbar-regionen mellan Th11Och L2, den valda driften är högersidig thoracofrenolumbotomy. Tillgång till den främre delen av de övre 3 ryggkotorna i korsbenet är svårare. En anterolateral retroperitoneal högersidig åtkomst med noggrann dränering av vaskulära stammar och urinledare rekommenderas.
- Om ryggraden förstörs allvarligt, eller patologin har spridit sig till bågeregionen i thorax- och lumbosacrala ryggraden, utförs i detta fall transpedikulärt translaminär fixering av ryggraden, varefter de förstörda ryggkotorna avlägsnas med ytterligare autoplastik.
- Om en godartad form av osteoblastoklastom detekteras i pann- och ischiasbenet, avlägsnas det patologiskt förändrade segmentet inom friska vävnader utan bentransplantation. Om golvet och taket på acetabulum påverkas utförs resektion med ytterligare bentransplantation för att ersätta defekten, med fixering med spongios-fästelement.
- Om iliac-, bosom- eller ischiasbenet påverkas, utförs alloplasti med en strukturell allotransplantat, transplantation osteosyntes, cementbaserad plastinsättning och omplacering av proteshuvudet i ett konstgjort hålrum.
- Om Sacrum och L2 ärPåverkas, utförs en tvåstegs intervention, inklusive posterior åtkomstresektion av det patologiskt förändrade lägre sakral fragmentet (upp till S2), transpedikulär fixering och borttagning av neoplasm från det främre sidan med metoden med benmetod med benmodik.
I varje specifik situation bestämmer läkaren den mest lämpliga metoden för kirurgisk ingripande, inklusive med tanke på möjligheten att tillämpa den senaste tekniken för att förbättra resultaten av behandlingen och säkerställa patientens normala livskvalitet.
Förebyggande
Det finns inget specifikt förebyggande av osteoblastoklastom. Först och främst beror detta på otillräcklig studie av orsakerna till utvecklingen av sådana tumörer. Många experter betonar förebyggande av trauma till bensystemet bland de viktigaste förebyggande punkterna. Det finns emellertid inga bevis på det direkta inflytandet av trauma på bildandet av benneoplasmer, och trauma i många fall uppmärksammar bara den befintliga tumörprocessen och har ingen uppenbar betydelse i ursprunget till det patologiska fokuset, men samtidigt kan det bidra till dess tillväxt.
Det bör inte glömmas att osteoblastoklastom ofta bildas i ben som tidigare har utsatts för joniserande strålning - till exempel för terapi av andra tumörprocesser. Radioinducerade neoplasmer förekommer vanligtvis mer än tre år efter strålningsexponeringen.
Icke-specifika förebyggande åtgärder inkluderar:
- Eliminering av dåliga vanor;
- Leder en hälsosam livsstil;
- Kvalitet och hållbar näring;
- Måttlig regelbunden fysisk aktivitet;
- Förebyggande av skador, snabb behandling av patologiska processer i kroppen, stabilisering av immunitet.
Prognos
Patologiska frakturer förekommer ofta i det drabbade området av benvävnad. I detta fall har godartade neoplasmer förutsatt att en radikal behandlingsmetod används, har en gynnsam prognos, även om möjligheten till återfall och malignitet hos det patologiska fokuset inte utesluts. Ett ogynnsamt resultat av godartad osteoblastoklastom utesluts inte om fokus kännetecknas av aktiv tillväxt och uttalad benförstörelse. En sådan tumör kan snabbt förstöra ett helt bensegment, vilket innebär utvecklingen av ett patologiskt fraktur och betydande försämring av benfunktionen. Sådana patienter har ofta problem med kirurgisk ersättning av benvävnadsdefekten och komplikationer förknippade med icke-arkivering av sprickan utvecklas.
Den genomsnittliga femåriga överlevnadsgraden för alla varianter av malig osteoblastoklastom hos både barn och vuxna är 70%, vilket kan betraktas som ganska bra. Därför kan vi dra slutsatsen att sådana neoplasmer i många fall botas ganska framgångsrikt. Självklart är det också av stor betydelse.
Uppenbarligen är det malignt osteoblastoklastom som utgör det största hotet. I den här situationen kan vi tala om en gynnsam prognos endast i fall av tidig upptäckt, tillgänglig kirurgisk lokalisering, känsligheten för fokus för kemopreventiva medel och strålterapi.

