Medicinsk expert av artikeln
Nya publikationer
Viral vårta: orsaker, behandling
Senast recenserade: 07.06.2024

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
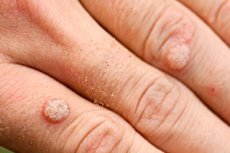
Godartade neoplasmer i form av små rundade tillväxt med en plan yta, knölar på benen eller med en skarp spets, köttfärgade, som visas på huden eller slemhinnan kallas annorlunda, beroende på utseende, vårtor, papillom, kondylom. Varje sådan formation är en viral vorta. Och processen för epitelproliferation börjar med infektion med papillomavirusinfektion.
Epidemiologi
Statistik visar att virala vårtor kan hittas på huden för varje tredjedel till fjärde medlem av världens befolkning, oavsett kön och ras. Kliniska manifestationer av HPV-infektion är vanligare hos vuxna (cirka 30%) än hos barn och ungdomar (från 3 till 9%). Barn har mest visat sig ha vulgära vårtor, vuxna - anogenitala vårtor och förekomsten av venereala akuta kondylom ökar över hela världen.
Papillomatos i munhålan är ganska vanligt. Enstaka stora massor är karakteristiska för vuxna, kvinnor är mer mottagliga för denna patologi (60% av fallen). Barn och ungdomar kännetecknas av flera formationer. En femtedel av virala vårtor i munhålan upptäcks i denna befolkning, oftare i 7-12-åriga skolbarn, med flickor som lider av papillomatos av denna lokalisering nästan dubbelt så ofta som pojkar. [1]
Orsaker viral vårta
Förkortningen HPV är förmodligen känd för alla nuförtiden. Det står för mänskligt papillomavirus. Olika stammar av detta virus har redan upptäckts mycket, cirka två hundra. De klassificeras i fem släkter-a-, p-, y-, μ- och η-papillomavirus och 27 arter. Det antas att virus av olika arter-tillhörigheter kännetecknas av en viss förmåga att påverka specifika typer av vävnader, den så kallade vävnadsspecificiteten. Till exempel upptäcks μ-papillomavirus-1, a-papillomavirus-2 eller y-papillomavirus-4 när vulgära vårtor visas på fötternas sulor. De två sista typerna upptäcks i andra lokalisering av vanliga vårtor (baksida av händer, fötter, ansikte), dessutom kan de orsakas av HPV 26, 27, 29, 57 typer. [2] Men vanligtvis hos de infekterade med papillomavirus hittas DNA-fragment av flera patogener på en gång. [3]
Orsaken till infektion är direkt kontakt med hud eller slemhinnor hos en frisk person med virusinfekterade områden i epitelet hos en infekterad person. Och infektion inträffar när virioner kommer på den skadade epitelytan. Det behöver inte nödvändigtvis vara sår eller skador, det räcker med en liten inflammation, irritation, omöjliga mikrokrackor. Introducerade virus multiplicerar och manifesterar sig genom överdriven spridning av epitelet nära introduktionsplatsen. De migrerar inte genom kroppen till avlägsna delar av kroppen. Om flera infektionsfokus visas på olika platser, är det mer troligt att det indikerar självinfektion, vilket också är möjligt när friska och infekterade områden kommer i kontakt med varandra hos samma person.
Utanför keratinocyterna förblir virionen livskraftig under en kort tid, upp till tre timmar och sedan på våta handdukar och underkläder. Därför utesluts inte hushållens infektionsväg, men det är mycket sällsynt.
HPV: er i allmänhet är mycket vanliga och det verkar som om vi måste möta dem ofta, men enligt forskare, i de allra flesta av sådana möten (de säger att siffrorna är över 90%) klarar kroppen själva infektionen och vi kanske inte ens är medvetna om infektionen. Många fall säger att ibland plötsligt dyker upp enstaka vårtor plötsligt försvinner på egen hand.
Riskfaktorer
Riskfaktorer för infektion och sjukdomsutveckling, utöver det skadade epitelet, inkluderar viral belastning (antalet virus som har trängt in i basalskiktet i epitelet), frekvensen och naturen av kontakt med en bärare av papillomavirus och tillståndet för immunstatusen hos den infekterade personen.
Patogenes
Patogenes av morfologiska förändringar i epitelet kan utlösa all minskning av kroppens försvar, till exempel en förkylning. Mänskligt papillomavirus är i kroppen under lång tid (ofta år) utan att manifestera sig själv och aktiveras, börjar multiplicera intensivt, i fall av minskad värdimmunitet. I den infekterade cellen kan viruset vara i olika former: extrakromosomal (episomal) och inbäddat i cellens DNA (intrasomal). Det första alternativet anses vara mer gynnsamt.
Under förhållanden som är gynnsamma för virusreplikation i makroorganismen förekommer keratinocythyperproliferation under dess inflytande och hudöverväxt visas. I grund och botten är sådana förhållanden: hög viral belastning (regelbundna kontakter med virusbärare; penetration i sårets fysiologiska vätska eller hudskalor, rikligt förorenade med virioner) och / eller infektion av en person med ett försvagat immunsystem. I det andra fallet är införandet av enstaka virioner tillräcklig för utseendet på kliniska symtom på huden i form av virala vårtor. Virusreplikation sker på nivån på basskiktet i täckande epitel. [4]
I dessa fall kan kliniska symtom på infektion - virala vårtor - visas ganska snabbt. De orsakas oftast av a-papillomavirus typ 2, 27, 57; y-papillomavirus-4 och μ-papillomavirus-1. Mycket mindre ofta hos patienter med virala vårtor är a-papillomavirus typ 3, 7, 10, 28; y-papillomavirus typer 65, 88, 95; och η-papillomavirus-41. [5]
Immunsystemets svar på papillomavirus förstås dåligt. Det är känt att som svar, infekterade patienter producerar antikroppar - immunglobuliner av IgM- och IgG-klass, specifika för virala sjukdomar. Det tros också att en mer omfattande patologisk process utvecklas hos patienter med låg immunstatus. [6]
Symtom viral vårta
Virala vårtor på händerna, fingrarna har vanligtvis utseendet på små rundade höjder över hudens yta med en grov och ibland torr sprucken yta. De är smärtfria, färgen skiljer sig inte från den omgivande huden eller något mörkare än den. Kan smälta samman till ganska stora plack. Ofta är en imponerande mamma-wart synlig på huden, omgiven av mindre dottersvartor. I de flesta fall indikerar sådana symtom att vi har att göra med vanliga (enkla, vulgära) virala vårtor. En egenskap, men inte obligatorisk, tecken är deras symmetriska plats i förhållande till hudfoldning eller förlängning-flexionslinjer. De kallas också "kyssande" vårtor.
Lokaliseringen av hudöverväxt är olika. De förekommer inte bara på den tunna huden på händerna, benen, ansiktet, utan också på handflatornas tjocka hud och sulor. [7]
En viral vort på benet, foten dyker upp när virioner från en infekterad yta kommer in i den skadade huden. På den tunna huden i nedre extremiteten ser de exakt samma ut som på baksidan av händerna.
Om den tjocka huden som täcker sulorna eller handflatorna har infekterats förekommer viral plantarvorter. Dessa formationer är smärtsamma, eftersom tufts av trådliknande papiller groddar inuti huden, härdar, liknar en kallus i utseende. Visas ofta på platser som upplever tryck från skor. Palm- och plantarvorter stiger inte över huden, har en granulär torr yta täckt med små skalor. Ibland märks en svart prick i mitten av plantar-vorten. Detta är ett igensatt blodkärl som kan blöda om det skadas.
En viral wart kan bildas under nageln eller runt nagelsängen. Sådana formationer är karakteristiska för människor som har en vana att bita naglarna. Hangnails och sprickor på fingrarna ökar risken för virala vårtor. Oftare observeras enligt experter underväxt av överväxt på händerna. Växande formation leder till det faktum att nageln är höjt ovanför sängen och skalar bort från den. [8]
Till exempel är en bult under nageln troligen en viral vorta, men om det finns svullnad och hyperemi är en bakteriell infektion mer trolig, vilket kunde ha orsakats av en knivskada eller manikyr.
Virala vårtor kan förekomma i munhålan. Dessa är smärtfria, slemhinnorfärgade eller vitaktiga mjuka massor på en stjälk (papillom) som kan upptäckas visuellt. I hälften av de kända fallen av virala vårtor i munhålan låg på tungan. En annan favoritlokalisering är palatinen, mindre ofta finns papillom på den inre ytan av kinden, på munens golv eller på tandköttet. Om du av misstag biter vorden, blöder det.
Anogenitala virala kondylom (akuta vårtor) förekommer hos människor som är sexuellt aktiva. De sprids av alla typer av sexuell kontakt, är smärtfria och upptäcks ofta under undersökningar av andra skäl, eftersom enstaka massor på svåråtkomliga platser kan gå oupptäckta under lång tid.
Virala vårtor hos barn och ungdomar tillhör vanligtvis varianterna av vulgära vårtor. I denna ålder förekommer de ofta på den tunna huden på händerna, papillomatos i munhålan uppstår, palm- och plantarvorter dyker upp, formationer i ansiktet. De är ibland ganska mycket. Föräldrar förknippar ofta utseendet på överväxt till föregående dags arvi, influensa, ont i halsen, det vill säga en tillfällig minskning av immunitet. I de flesta fall hos barn och unga människor försvinner viralvorter lika plötsligt som de dök upp.
Komplikationer och konsekvenser
Dessa tillväxter är oftast kliande, och ofrivillig repor kan orsaka lesioner och blödningar. Palmar och plantartillväxt kan orsaka obehag och smärta. Bildning under nageln - dess frigöring från sin säng (onycholys). Ibland, även om det i sällsynta fall, när en vort är skadad, kan en annan infektion - mykos eller bakteriell infektion - gå med i våren.
Stora kluster av könsdelar kan blockera en kvinnas födelsekanal.
Även ganska sällan med konstant traumatisering av bildningen är malign degeneration av keratinocyter möjlig. [9]
Diagnostik viral vårta
En viral wart har ett ganska karakteristiskt utseende och när det är beläget på synliga ytor görs den diagnostiska slutsatsen på grundval av anamnestiska data och extern undersökning.
Om atypiska tillväxter detekteras utförs en skrapning, biopsi och analys av biologiskt material för att bekräfta närvaron av papillomavirus-DNA-fragment genom polymeraskedjereaktion.
Instrumental diagnos används inte, med undantag för att diagnostisera diagnosen (dermatoskopi), ta biopsiprover från otillgängliga områden, såsom kolposkopi, eller för att bedöma patientens allmänna tillstånd efter läkarens bedömning.
Differentiell diagnos
Differentialdiagnos utförs med andra sjukdomar i epidermis - syfilis, neoplasmer, blandade hudinfektioner, fibrösa polypper, hyperplastiska förändringar orsakade av kroniska somatiska sjukdomar.
Vem ska du kontakta?
Behandling viral vårta
Åtgärder för papillomavirusinfektion och vårtor bör förskrivas av en läkare efter att ha undersökt patienten och etablerat ursprunget till tillväxt på huden. Självavlägsnande av vårtor bör inte tas bort, eftersom i närvaro av någon neoplasma finns det en möjlighet till malign degeneration. [10]
Konservativa behandlingsmetoder för virala vårtor föredras för närvarande.
Till exempel, vid behandling av olika typer av vårtor på tunn och tjock hud, används lokal behandling genom att gnugga salvor med antimitotiska, antivirala, keratolytiska, kaustiska komponenter i formationerna. [11]
Beroende på storlek, lokalisering och antal överväxt, individuell känslighet för patienten, kan läkaren förskriva en mängd olika salvor från virala vårtor.
Fluorouracils salva 5% (grädde). Dess aktiva ingrediens fluorouracil är en cytostatisk som hämmar den enzymatiska aktiviteten hos tymidylatsyntetas, som katalyserar processen för celldelning. När salvan appliceras på våren störs sekvensen för cellproliferation i tillväxten genom att blockera viral DNA-syntes. Aktiva metaboliter ackumuleras i vävnaderna i våren och blockerar celldelning i tillväxtarna, som ett resultat av vilka de försvinner. Åtgärden är också effektivt för att förhindra återfall och malignisering.
Läkemedlet är mycket giftigt, så även när det tillämpas topiskt är det nödvändigt att tydligt följa läkarens recept. Det är strikt kontraindicerat hos gravida och ammande kvinnor. Även extern användning kan orsaka svaghet, yrsel, dyspeptiska störningar, anorexi, hjärtsjukdomar. Skallighet från lokal kortvarig användning av grädden är osannolikt, men från solljusapplikationsplatser bör skyddas. Läkemedlet tillhör receptbelagda läkemedel.
För virala vårtor appliceras grädden med en spatel (bomullspinne) i ett tunt skikt direkt på neoplasma före sänggåendet dagligen i sju dagar. En annan mer skonsam schema-salva kan tillämpas en gång i veckan i tio veckor. I vilket fall som helst är det nödvändigt att regelbundet skrapa bort de döda partiklarna i våren.
För att behandla akuta kondylomens könsorgan eller anal lokalisering appliceras salvan direkt på överväxtarna eller intravaginalt insatta tamponger blötläggna i salvan.
Colchamine salva 0,5%. Dess huvudsakliga antitumörkomponent är Colchamine, en alkaloid av växtens ursprung. Den har cytostatisk aktivitet. Salva innehåller också tymol, ett antiseptiskt och konserveringsmedel, såväl som syntomycin, en komponent med bredspektrum antibakteriell aktivitet. Kontraindikationer och försiktighetsåtgärder när du använder salvan liknar den föregående. Det rekommenderas inte att applicera Kolhamin-salva på slemhinnor, det innehåller också etylalkohol.
Salven appliceras i 7-10 dagar på hudtillväxten med en spatel en gång om dagen, täckt med gasväv och förseglad med en gips. Förband görs dagligen, samtidigt ta bort nekrotiserande wart-partiklar.
När du använder salvor med antimitotisk aktivitet rekommenderas att regelbundet övervakar blodantal, eftersom de kan orsaka leukopeni.
Viferon salva. Denna produkt är en stimulator för lokal immunitet, hämmar transkriptionen av viralt DNA och på grund av denna åtgärd förhindrar reproduktion av virus, vilket hjälper kroppen att hantera vårtor för alla lokaliseringar. Tokoferolacetat, som ingår i salvan, på grund av dess förmåga att stabilisera cellmembran och binda fria radikaler, ökar effektiviteten hos interferon många gånger.
Salven behandlas med den drabbade huden och slemhinnan var 12: e timme, det vill säga två gånger om dagen. Det är lämpligt för långvarig användning. Salven appliceras i ett tunt skikt med en spatel, låt den absorbera och torka. Det är inte nödvändigt att ta bort resterna av salvan.
Oxolin salva 0,25% har också antiviral aktivitet, den ger en mild verkan, som gör att du kan använda den för vårtor av lokalisering, även på den känsliga huden i ansiktet och slemhinnan. Emellertid ifrågasätts dess effektivitet av många experter. Salva appliceras på tillväxten och huden runt dem från två till tre gånger om dagen. Behandlingsprocessen är lång - från två veckor till två månader.
Kontraindikationer Dessa antivirala salvor har praktiskt taget inga kontraindikationer, utom överkänslighet. Reaktioner är vanligtvis begränsade till en brinnande känsla på applikationsplatsen. Det tros att de kan användas av gravida kvinnor och barn i alla åldrar.
Salicylsalva: För mer känslig hud - 2%, för grovare hud (på sulor) - 5%. Produkten fungerar på grund av de keratolytiska (exfolierande) egenskaperna hos salicylsyra. Det rekommenderas inte för användning av gravida och ammande kvinnor och barn under tolv år. Salven kan orsaka brännskador, så använd den noggrant.
Avlägsnande av vårtor utförs enligt följande. Den lem som det finns vårtor ångas i ett varmt bad. Detta gäller särskilt för palm och plantar försummade tillväxt eller stora torra vårtor. Torra och applicera ett litet lager salicylsalva med en spatel. Små formationer på tunn hud smetas helt enkelt av salva utan att ånga.
Applicera en gasväv. Efter cirka 12 timmar, ta bort bandaget och skala försiktigt av det övre exfolierade skiktet i våren, applicera sedan salva och täck med ett bandage (kan vara under ett bandage) under de kommande 12 timmarna.
Processen att ta bort vårtor, särskilt stora, är ganska lång, ungefär en månad och kräver daglig ansträngning.
För att påskynda processen kan du kombinera användningen av 5% salicylsalva med tebrofen (3%). Behandlingsplanen är detsamma, endast först exfolierande salicylsalva appliceras på våren, sedan, efter att ha väntat ungefär en kvart, på toppen - Tebrofenova, som har antiviral aktivitet. På egen hand används det för att ta bort virala vårtor hos barn.
Tretinoin-kräm 0,05% baserat på retinoider används för att eliminera vårtor i ansiktet. Innan behandlingen tvättas hudområdet med vårtor noggrant med tvål och vatten, torkas väl och applicerar sedan en ärtstor mängd grädde på varje vorta. Förfarandet görs dagligen innan du lägger dig. Går utomhus, skyddar den behandlade huden från direkt solljus. I allmänhet bör denna försiktighet alltid observeras, även om den inte anges i instruktionerna.
För att avlägsna virala vårtor används inte bara salvor, utan också lösningar av kaustiska ämnen: solcoderm (kväve, ättik, oxalisk, mjölksyra och koppars trihydrat), betadin (innehåller jod), triklorättiksyra, verrukacid. CryoPharm Freezing Solution. Lösningarnas destruktiva verkan är mer effektiv, men brännskador och ärr är också mer troliga om de används slarvigt.
Det finns fläckar och pennor för behandling av vårtor, fonofores med interferon används.
I en medicinsk anläggning används bleomycinsulfatinjektioner för att behandla stora vårtor. Detta är ett läkemedel med uttalad cytostatisk aktivitet. Injektioner görs direkt i våren. Ofta räcker en procedur, ibland är det nödvändigt att göra flera injektioner med intervall på tre till fyra veckor. Cytostatik är mycket giftiga läkemedel, även deras lokala användning kan leda till ett antal komplikationer. Därför bör möjligheten till denna behandling, vars effektivitet är hög (uppskattad till 92%), diskuteras med din läkare.
Vid behandlingen av virala vårtor tillämpar också medel för systemisk verkan, vilket ökar kroppens immunitet, till exempel vitamin- och mineralkomplex, immunala, echinacea-ratiopharm, immunoplus.
Folkbehandling
Virala vårtor har alltid orsakat fysiskt och moraliskt obehag hos människor. Därför finns det många folkläkemedel för deras borttagning. Åsikter om deras effektivitet varierar mycket, men många människor blir av med vårtor mycket snabbt.
I grund och botten appliceras behandling med örter. Det bör emellertid beaktas att örter som kan eliminera vårtor är giftiga. Därför bör behandlingen genomföras under övervakning av en läkare-fytoterapeut och observera alla rekommenderade försiktighetsåtgärder.
Kanske är det mest kända och enklaste botemedlet för vårtor färsk celandinsaft. På sommaren måste du plocka en kvist av växten, skäret visar en ljusgul vätska. Det smetas på våren. Denna behandling bör genomföras dagligen, men det är endast möjligt på sommaren och på platser med direkt tillgång till anläggningen, till exempel vid stugan eller på landsbygden.
Du kan pressa juicen från Celandine och späda ut den med en liten mängd alkohol som konserveringsmedel. Denna lösning kan också tillämpas på hudtillväxt.
Apple och regelbunden vinäger har inte bara exfolierande egenskaper utan också virucidala egenskaper.
Vinäger essens är ännu effektivare. Det kan användas för att bränna ut en vår i en applikation, men du bör vara mycket försiktig. Den omgivande huden ska smörjas med petroleumgelé och släppa essensen strikt på neoplasma. Det kommer att bli vitt, lossa, sedan krympa, mörkna och falla av.
Många hävdar att om du täcker våren med ett vanligt bandhjälp kommer det också att försvinna.
I folkmedicin för att bekämpa vårtor använder du denna salva: två delar av gröna valnötter, försiktigt hackad, gnuggas med en del av fotogen. Infus i en månad, pressa den resulterande vätskan. Hennes regelbundet åtminstone två gånger om dagen smörjar på vårtorna. De borde passera ungefär en vecka.
Tillagade också dagliga tillämpningar av vitlöksgruel, som tillämpas på tillväxten under ett bandage före sänggåendet.
Dessutom använder användningen av frukt och grönsaker, nypressade juicer från dem, vitaminte från ros höfter, blad och skott av hallon och vinbär, citrusfrukter, groddade korn av bovete, vete och andra spannmål hjälper till att stärka immunsystemet och vårtar själv eliminera.
Folkbehandlingar har hjälpt många att bli av med överväxt av huden, men innan du använder en sådan behandling måste du se till att du har en viral vorta och inte en malig neoplasma.
Homeopati
Hårda palm- och plantarvorter, torra och keratiniserade vårtor kräver recept av antimonsulfid (antimonium crudum). Detta läkemedel kan också förskrivas för tillväxt av andra lokaliseringar - i Nasopharynx, anogenitalt område.
Vid papillomatos av munhålan och halsen föreskrivs silvernitrat (argentum nitricum); Anal Condylomas - Hemp (Cannabis), Juniper of Cosack (Sabina); Genital: för män-oftare Plaunus (Lycopodium).
Hampa (cannabis), Cossack Juniper (Sabina); Könsorgan: Män - oftare Plaunus (Lycopodium), Red Mercury Sulfide (Cinnabaris), Women - Cosack Juniper (Sabina), Gonorrhea Nosode (Medorrhinum).
I händelse av platta juvenila vårtor indikeras koriander (chelidonium), påsk (dulcamara), järn (ferrum metallicum), om kliande och kliande vårtor-salpetersyra (nitricum acidum), thuja (thuja).
Salpetersyra (Nitricum acidum), thuja (thuja).
Vid behandlingen av virala vårtor används många läkemedel, bör den korrekta möten göras av en läkare som inte bara tar hänsyn till deras typ och lokalisering, utan många andra symtom och egenskaper hos patienten, liksom - bestämma den nödvändiga dosen. Då kommer behandlingen att bli framgångsrik och snabb.
Borttagning av virala vårtor
Den mest effektiva och snabbaste metoden är destruktiv terapi. Kirurgiskt avlägsnande av virala vårtor med en skalpell används vanligtvis endast i fall av atypiska formationer som kräver histologisk undersökning. [12]
Om tillväxtens ursprung inte är i tvivel, rekommenderas radikala metoder för att eliminera neoplasmer, inte relaterade till kirurgiska ingrepp,.
Elektrokoagulering - Avlägsnande av vårtor med en nålelektrod med hjälp av högfrekvensströmmar, helt enkelt - cauterisering. Låter dig eliminera flera inte för stora tillväxter under en session. Procedurens varaktighet är 15-20 minuter. I stället för borttagna vårtor förblir torra skorpor och faller av den andra eller tredje dagen efter proceduren. Det betraktas som en ganska mild metod som används i ansiktet och andra tillgängliga platser.
Cryodestruction (frysning med flytande kväve) - En kryoprobe med ett munstycke med den erforderliga diametern pressas hårt mot neoplasma under en period av en till fem minuter. Vid behov upprepas till exempel den stora storleken på tillväxten, avlägsnande av virala vårtor med flytande kväve en vecka eller tio dagar efter den tidigare proceduren. [13], [14]
Mer moderna metoder är avlägsnande av virala vårtor av laser, det vill säga deras skikt-för-skikt förångning. Tiden för proceduren, som faktiskt i andra fall beror på storleken och antalet vårtor. Det är möjligt att bli av med alla formationer under en session.
En annan modern metod är radiokirurgisk förstörelse med hjälp av elektromagnetiska vågor med hög effekt som orsakar vävnadsförstörelse vid kontaktpunkten med radionuktorelektroden. [15]
De två senare metoderna kan leda till ärrbildning där stora vårtor har tagits bort.
Efter borttagning föreskrivs patienten en kurs med antivirala läkemedel för att förhindra återfall av sjukdomen.
Ingen metod garanterar att vårtor inte kommer att dyka upp igen. För det första är det möjligt att smittas igen, och för det andra kan den omgivande vävnaden ha blivit smittad.
Förebyggande
Det bästa sättet att förhindra HPV-infektion är att stärka immunsystemet, sedan även om vårtor visas kommer de att isoleras och efter en tid försvinner sig själva.
Hälsosam livsstil, näringsrik kost, efterlevnad av de välkända sanitära och hygieniska normerna - det finns inget annat förebyggande idag.
Prognos
Vårt immunsystem hanterar det mänskliga papillomaviruset på egen hand i de flesta fall.
Om vårtorna inte försvinner och antalet ökar är det nödvändigt att konsultera en läkare med detta problem. Även om modern medicin inte garanterar fullständig utrotning av viruset, har det ett omfattande arsenal av hjälpmedel i fall av infektion.

