Medicinsk expert av artikeln
Nya publikationer
Skador på främre korsbandet
Senast recenserade: 07.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
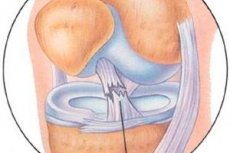
Under flera decennier har arbete utförts för att studera resultaten av artroskopisk behandling av skador på knäledens kapselligamentösa apparat.
Trots de många olika artroskopiska metoderna för behandling av främre posttraumatisk instabilitet i knäleden finns det fortfarande en betydande andel otillfredsställande resultat, varav de viktigaste orsakerna är komplikationer till följd av fel i diagnosstadierna, kirurgisk behandling och rehabilitering av patienter med främre posttraumatisk instabilitet.
Litteraturen täcker ganska utförligt möjliga komplikationer efter artroskopisk behandling av främre posttraumatisk instabilitet. Emellertid har liten uppmärksamhet ägnats åt analys av deras orsaker och metoder för deras korrigering.
Epidemiologi
Problemet med att behandla patienter med knäledspatologi är fortfarande viktigt och ett av de svåraste inom traumatologi än idag. Knäleden är den vanligast skadade leden och står för upp till 50 % av alla ledskador och upp till 24 % av skadorna på nedre extremiteterna.
Enligt olika författare förekommer bristningar i knäledens korsband med en frekvens av 7,3 till 62% bland alla skador på knäledens kapselligamentösa apparat.
Diagnostik skador på främre korsbandet
Alla patienter genomgår en klinisk och radiologisk undersökning före den primära operationen. Anamnes, undersökning, palpation, klinisk testning av skador på knäledsstrukturen, röntgen, allmän blod- och urinanalys, biokemiska blod- och urintester utförs. Enligt indikationer utförs följande instrumentella studier: testning med CT-1000-enheten, datortomografi, magnetresonanstomografi, ultraljud. Diagnostisk artroskopi föregår omedelbart kirurgisk behandling.
Patientundersökningen börjar med att man kartlägger besvären och samlar in anamnes. Det är viktigt att fastställa mekanismen för skadan på knäledens ligamentapparat och samla in information om tidigare operationer på knäleden. Därefter utförs en undersökning, palpation, mätning av ledens omkrets, bestämning av amplituden på passiva och aktiva rörelser, och även Lysholm-frågeformulärets testtabeller för idrottare och 100-punktsskalan som utvecklats vid Centralinstitutet för traumatologi och ortopedi för patienter med mindre fysiska ansträngningar används i stor utsträckning.
Funktionerna i de nedre extremiteterna bedöms utifrån följande parametrar: klagomål på instabilitet i leden, förmågan att aktivt eliminera den passivt pålagda patologiska förskjutningen av skenbenet, stödförmåga, hälta, utförande av speciella motoriska uppgifter, maximal styrka i periartikulära muskler under långvarigt arbete, hypotrofi i lårmusklerna, muskeltonus, klagomål på smärta i leden, förekomst av synovit, överensstämmelse av motoriska förmågor med nivån av funktionella ambitioner.
Varje tecken bedöms på en 5-punktsskala: 5 poäng - inga patologiska förändringar, kompensation av funktioner; 4-3 poäng - måttliga förändringar, subkompensation; 2-0 poäng - uttalade förändringar, dekompensation.
Bedömningen av behandlingsresultaten omfattar tre grader: bra (mer än 77 poäng), tillfredsställande (67–76 poäng) och otillfredsställande (mindre än 66 poäng).
Ett av kriterierna för subjektiv utvärdering av behandlingsresultat är patientens egen bedömning av sitt funktionella tillstånd. Förutsättningen för ett gott resultat är återställandet av funktionsförmågan. Utan detta anses behandlingsresultaten vara tillfredsställande eller otillfredsställande.
Under den kliniska undersökningen bedöms rörelseomfånget och stabilitetstester utförs. Det är alltid viktigt att utesluta främre lådtecknet.
Patienter klagar över smärta och/eller en känsla av instabilitet i leden. Smärtan kan orsakas av själva instabiliteten eller av tillhörande brosk- eller meniskskada. Vissa patienter kan inte minnas den tidigare skadan och blir plötsligt medvetna om knäleden månader eller år senare. Patienter beskriver sällan knäleden som instabil. De beskriver vanligtvis osäkerhet, löshet och oförmåga att kontrollera rörelser i den skadade leden.
Krepitation under knäskålen är karakteristisk på grund av en kränkning av biomekaniken i patellofemoralleden.
Ofta blir sekundära symtom dominerande: kronisk leduktutgjutning, degenerativa förändringar i leden eller Bakers cysta.
Tillståndet hos de aktivt-dynamiska stabiliserande strukturerna både före och efter operationen anses också vara viktigt. Detta beror på att en tillräckligt tillförlitlig stabiliserande effekt kan uppnås tack vare de periartikulära musklerna.
Stor vikt läggs vid indikatorn för muskelstyrka.
För att diagnostisera främre instabilitet och utvärdera de långsiktiga resultaten av dess behandling används de mest informativa testerna: det främre "drager"-symtomet i tibias neutrala position, abduktionstest, adduktionstest och Lachman-test.
En viktig indikator på funktionstillståndet är förmågan att aktivt eliminera den passivt pålagda patologiska förskjutningen av tibia i förhållande till låret.
Från speciella motoriska uppgifter använder vi oss av gång, löpning, hoppning, trappor, knäböj etc.
Det är absolut nödvändigt att ta hänsyn till uthålligheten hos de periartikulära musklerna under långvarigt arbete.
Det passiva testkomplexet inkluderar det främre "dragar"-symtomet i tre positioner av tibia, abduktions- och adduktionstester vid 0 och 20° flexion i leden, ett rekurvationstest och ett lateralt test av förändring av stödpunkten, Lachman-Trillat-testet och mätning av patologisk rotation av tibia.
Det aktiva testkomplexet inkluderar ett aktivt främre ”drager”-test i tre positioner av underbenet, aktiva abduktions- och adduktionstester vid 0 och 20° flexion i leden, samt ett aktivt Lachman-test.
För att fastställa skada eller insufficiens i främre korsbandet används det främre "drager"-symtomet - passiv förskjutning av tibia (anterior translation), även med olika flexionspositioner för tibia. Det rekommenderas att fokusera på en av de mest accepterade, enligt litteraturen, graderingarna av detta symptom: I grad (+) - 6-10 mm, II grad (++) -11-15 mm, III grad (+++) - mer än 15 mm.
Dessutom bör symtomet på den främre lådmuskeln bedömas med olika rotationspositioner för tibia - 30°, extern eller intern rotation.
Lachman-tecknet är erkänt som det mest patognomoniska testet för att upptäcka skador på främre korsbandet eller dess transplantat. Det tros ge mest information om främre korsbandets tillstånd vid akut KC-skada, eftersom det när det utförs nästan inte finns något muskelmotstånd mot tibias anteroposterior translation (förskjutning), såväl som vid kronisk KC-instabilitet.
Lachman-testet utförs i ryggläge. Lachman-testet bedöms baserat på storleken på den främre förskjutningen av tibia i förhållande till femur. Vissa författare använder följande graderingar: Grad I (+) - 5 mm (3-6 mm), Grad II (++) - 8 mm (5-9 mm), Grad III (+++) - 13 mm (9-16 mm), Grad IV (++++) - 18 mm (upp till 20 mm). I ett försök att enhetliga bedömningssystemet använder vi en trestegsgradering liknande den som tidigare beskrivits för det främre "lådsymtomet".
Symtomet på en förändring i rotationspunkten, eller symtomet på främre dynamisk subluxation av tibia (pivot shift-test), anses också vara ett patognomoniskt symtom för skada på det främre korsbandet; i mindre utsträckning är det karakteristiskt för en kombination med en bristning av de inre laterala ligamentstrukturerna.
Testet utförs i ryggläge, benmusklerna ska vara avslappnade. Ena handen griper tag i foten och vrider smalbenet inåt, den andra är placerad i området kring den laterala femoralkondylen. Vid långsam flexion av knäleden till 140-150° känner handen förekomsten av främre subluxation av tibia, vilken elimineras vid ytterligare flexion.
Pivotförskjutningstestet på Macintosh utförs i en liknande patientposition. Intern rotation av tibia utförs med ena handen och valgusdeviation med den andra. Vid ett positivt test förskjuts den laterala delen av tibias ledyta (den yttre platån) framåt, vid långsam flexion av knäet till 30-40° förskjuts den bakåt. Även om pivotförskjutningstestet anses vara patognomoniskt vid främre korsbandsdefekt, kan det vara negativt vid skada på tractus iliotibialis (ITT), fullständig longitudinell ruptur av den mediala eller laterala menisken med luxation av dess kropp (en "vattenkannahandtagsruptur"), en uttalad degenerativ process i den laterala delen av leden, hypertrofi av tuberklerna i tibias interkondylära eminens, etc.
Det aktiva Lachmann-testet kan användas både vid klinisk undersökning och vid röntgenundersökning. Vid skada på främre korsbandet når den främre förskjutningen av tibia 3-6 mm. Testet utförs i ryggläge med benen helt utsträckta. Ena handen placeras under låret på den undersökta extremiteten, böjs vid knäleden i en vinkel på 20°, och det andra benets knäled greppas med handen så att låret på den undersökta extremiteten ligger på undersökarens underarm. Den andra handen placeras på den främre ytan av patientens fotled, hälen pressas mot bordet. Därefter ombeds patienten att spänna lårets quadricepsmuskel och noggrant övervaka rörelsen av tibial tuberositas framåt. Om den förskjuts mer än 3 mm anses symtomet vara positivt, vilket indikerar skada på främre korsbandet. För att fastställa tillståndet hos ledens mediala och laterala stabilisatorer kan ett liknande test utföras med inre och yttre rotation av tibia.
Röntgen
Röntgenbilder utförs med den allmänt accepterade metoden i två standardprojektioner; funktionella röntgenbilder utförs också.
Vid utvärderingen av bilderna tas hänsyn till patellas position, tibiofemoralvinkeln, den laterala tibialplatåns konvexitet, den mediala platåns konkavitet och fibulas dorsala position i förhållande till tibia.
Röntgenbilder gör det möjligt för oss att bedöma knäledens allmänna tillstånd, identifiera degenerativa förändringar, bestämma benens tillstånd, typ och position av metallstrukturer, tunnlarnas placering och deras expansion efter kirurgisk behandling.
Läkarens erfarenhet är av stor betydelse, eftersom utvärderingen av de erhållna bilderna är ganska subjektiv.
Laterala röntgenbilder bör tas vid 45° flexion i leden för att korrekt bedöma förhållandet mellan tibia och knäskålen. För att objektivt bedöma tibias rotation är det nödvändigt att lägga tibias laterala och mediala kondyler ovanpå varandra. Knäskålens höjd bedöms också.
Otillräcklig extension är lättare att diagnostisera i den laterala projektionen, när patienten ligger med benet pronerat.
För att bestämma extremitetens axel krävs ytterligare röntgenbilder i direkt projektion på långa kassetter med patienten stående, eftersom det finns avvikelser från normen vid deformerande artros. Extremitetens anatomiska axel, bestämd av lårets longitudinella orientering i förhållande till smalbenet, är i genomsnitt 50-80°. Detta är den viktigaste punkten i förloppet av vidare kirurgisk behandling (korrigerande osteotomi, artroplastik, endoproteser).
Graden av förskjutning av skenbenet i förhållande till lårbenet i anteroposterior och medial-lateral riktning bestäms med hjälp av funktionella röntgenbilder med belastning.
Vid kronisk främre instabilitet i knäleden noteras karakteristiska radiografiska tecken: förträngning av interkondylärfossan, förträngning av ledutrymmet, förekomst av perifera osteofyter på tibia, övre och nedre poler av patella, fördjupning av det främre meniskspåret på lårbenets laterala kondyl, hypertrofi och spetsighet av tuberkeln i interkondyläreminensen.
Den laterala röntgenbilden indikerar mycket ofta orsaken till rörelsebegränsningen. Den laterala röntgenbilden vid maximal extension kan indikera otillräcklig extension, samtidigt som man utvärderar tibialtunnelns position i förhållande till den interkondylära bågen, vilken framträder som en linjär förtjockning (Blumensaats linje).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Datortomografi
Datortomografi (CT) anses inte vara en rutinundersökning. Datortomografi utförs på patienter när andra typer av undersökningar är otillräckligt informativa, särskilt vid kompressionsfrakturer i tibialkondylerna.
Datortomografi är bra för att visualisera ben- och osteokondrala skador. Datortomografi möjliggör olika dynamiska tester med knäflexion i olika vinklar.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
KT-1000
För att mäta tibias anteroposteriora förskjutning används KT-1000-enheten.
KT-1000-enheten är en artrometer som består av en anordning för att mäta skenbenets anteroposteriora förskjutning i förhållande till lårbenet och stöd för de nedre tredjedelarna av låren och fötterna. Anordningen fästs vid smalbenet med kardborreband, och den befintliga sensorplattformen pressar knäskålen mot lårbenets främre yta. I detta fall ska ledutrymmet sammanfalla med linjen på anordningen. Den nedre extremiteten som är placerad på stöden böjs vid knäleden inom 15-30° för att mäta smalbenets anteriora förskjutning och 70° för att mäta smalbenets bakre förskjutning i förhållande till lårbenet.
Först testas den skadade knäleden. För att mäta skenbenets främre förskjutning drar läkaren handtaget som sitter i apparatens främre-övre del mot sig själv och försöker göra en främre förskjutning av skenbenet genom att hålla sensorplattan mot knäskålen. I detta fall appliceras en kraft på 6, 8 och 12 kg, vilken styrs av ljudsignaler. Med varje ljudsignal noterar läkaren pilens avvikelse på skalan och registrerar apparatens avläsningar. Skenbenets förskjutning i förhållande till lårbenet uttrycks i millimeter. Därefter testar läkaren skenbenets bakre förskjutning genom att böja den vid knäleden till en vinkel på 70° och försöker förskjuta skenbenet bakåt med hjälp av apparatens handtag. Ljudsignalen som uppstår när pilen avböjs indikerar storleken på skenbenets bakre förskjutning i förhållande till lårbenet.
Liknande tester utförs på den friska knäleden. Motsvarande data från de friska och skadade knälederna jämförs sedan och subtraheras. Denna skillnad visar hur stor anterior förskjutning av skenbenet är i förhållande till lårbenet under en belastning på 6, 8 och 12 kg.
Främre förskjutning bestäms vid en 30° flexionsvinkel av tibia.
Om en skillnad i storleken på den främre förskjutningen vid 67H och 89H mellan de drabbade och friska lederna på mer än 2 mm detekteras, misstänks en ruptur av det främre korsbandet.
Det finns vissa principer för instrumentell testning av knäledens instabilitet. Följande parametrar måste beaktas: graden av styvhet vid fixering av extremiteten med bälten, placeringen av sensorerna på leden, fullständig avslappning av benmusklerna, artrometerns placering i förhållande till ledutrymmet, rotationsgraden av underbenet, benets vikt, flexionsvinkeln i knäleden.
Under den akuta perioden efter skada är användning av en artrometer olämpligt, eftersom det är omöjligt att helt slappna av de periartikulära musklerna. Det är nödvändigt att välja skenbenets neutrala position korrekt, med hänsyn till att vid främre förskjutning av skenbenet sker inre rotation, vid bakre - utåt. Annars kommer värdet på den anteroposteriora translationen att vara mindre än det verkliga värdet. För att erhålla det maximala värdet av patologisk förskjutning av skenbenet är det också nödvändigt att tillåta dess fria rotation.
Graden av förflyttning beror på den applicerade kraftens storlek, dess attraktionspunkt och riktning.
Användningen av fotstöd bör inte begränsa underbenets rotation. Det är nödvändigt att placera sensorerna strikt orienterade mot ledutrymmet, eftersom om de förskjuts distalt kommer avläsningarna att vara lägre än det verkliga värdet, om de förskjuts proximalt - högre.
Ett obligatoriskt villkor för en objektiv bedömning är fixering av knäskålen i det interkondylära spåret. För att göra detta är det nödvändigt att ge tibia en flexionsvinkel i leden på cirka 25-30°. Vid medfödda och posttraumatiska subluxationer av knäskålen ökas flexionsvinkeln till 40°. Vid anterior instabilitet är flexionsvinkeln i leden 30°, vid posterior instabilitet - 90°.
Två ljudsignaler medföljer testet: den första vid en belastning på 67 N, den andra vid 89 N. Ibland krävs mer kraft för att fastställa en bristning av det främre korsbandet.
Normalt sett överstiger skillnaden mellan de två extremiteterna vid test av anteroposterior förskjutning inte 2 mm; ibland indikeras ett värde på mindre än 3 mm som normalgräns.
Hänsyn tas till index för främre följsamhet, dvs skillnaden mellan förskjutningen vid 67 N och 89 N. Detta värde bör normalt inte heller överstiga 2 mm.
Om förskjutningen är mer än 2 mm kan vi tala om en bristning av främre korsbandet (främre korsbandstransplantat).
Det bör också noteras att vid instabilitet i båda knälederna eller hypermobilitet är användning av KT-1000 artrometer inte tillrådlig.
Sammanfattningsvis bör det sägas att vid användning av denna artrometer finns det säkerligen ett visst element av subjektivitet, beroende på ett antal parametrar, inklusive forskaren. Därför bör undersökningen av patienter utföras (om möjligt) av en läkare.
Med hjälp av CT-1000 är det endast möjligt att fastställa den anteroposteriora förskjutningen av tibia i förhållande till femur, medan lateral instabilitet inte registreras.
Magnetisk resonanstomografi
MR är den mest informativa av de icke-invasiva forskningsmetoderna, eftersom den möjliggör visualisering av både ben- och mjukvävnadsstrukturer i knäleden.
Ett friskt främre korsband bör se ut med låg intensitet på alla bilder. Jämfört med det tätare bakre korsbandet kan det främre korsbandet vara något inhomogent. På grund av dess sneda orientering föredrar många att använda sneda koronala bilder. Om det främre korsbandet är sönderrivet kan MR visualisera skadestället.
Det främre korsbandet syns tydligt på laterala sektioner under extension och utåtrotation av skenbenet. Det främre korsbandet är ljusare än det bakre korsbandet, fibrerna i det främre korsbandet är vridna. Avsaknad av kontinuitet i fibrerna eller deras kaotiska orientering indikerar en ligamentruptur.
En fullständig ruptur av det främre korsbandet diagnostiseras mer genom indirekta tecken: främre förskjutning av skenbenet, överdriven bakre lutning av det bakre korsbandet, vågig kontur av det främre korsbandet.
Ultraljudsundersökning
Fördelarna med ultraljud är låg kostnad, säkerhet, snabbhet och mycket informativa bilder av mjukvävnader.
Ultraljud gör det möjligt att studera tillståndet hos knäledens mjukvävnader, benets och broskets yta genom ekogenicitet, och även att bestämma vävnadsödem, vätskeansamling i ledhålan eller periartikulära formationer genom minskad ekogenicitet. Ultraljud används för att upptäcka skador på knäledens menisk, kollaterala ligament och mjukvävnadsstrukturer som omger knäleden.
Artroskopi
Vid diagnostisk artroskopi använder författarna standardmetoder: anterolateral, anteromedial och superior patellar lateral.
Artroskopisk undersökning av främre korsbandet inkluderar bedömning av det främre korsbandets utseende, integriteten hos ligamentets eget synovialmembran, orienteringen av kollagenfibrer inte bara vid ligamentets tibiala fästeplats, utan även längs dess längd, särskilt vid lårbensinsättningsstället. Om det vid skador på främre korsbandet längs dess längd och vid tibiala fästeplatsen med ett brustet benfragment inte uppvisar någon särskild svårighet, då uppvisar diagnostik av intrasynoviala (intrastrunkala) färska och gamla skador på främre korsbandet stora svårigheter. Detta beror på att det främre korsbandet utifrån, vid första anblicken, verkar vara intakt: synovialmembranet är intakt, palpation av främre korsbandet med en artroskopisk krok visar närvaron av en fullfjädrad struktur och tjocklek på ligamentet, det artroskopiska symtomet på den främre "lådan" visar tillräcklig spänning av ligamentfibrerna. En noggrannare undersökning av kapillärnätverket i ligamentets mellersta och femorala delar, samt öppning av ligamentets synovialmembran, gör det dock möjligt att fastställa skador på ligamentfibrerna och förekomsten av blödningar eller ärrvävnad. Ett sekundärt tecken på en gammal intrasynovial skada på det främre korsbandet är hypertrofi av synovial- och fettvävnaden på den femorala delen av det bakre korsbandet och valvet av lårbenets interkondylära skåra ("vävnadstillväxt"-symtom).
Ibland är det endast artroskopiskt möjligt att registrera följande typer av skador på främre korsbandet:
- skada på främre korsbandet vid lårbenets fästeplats med eller utan stumpbildning;
- intrasynovial skada på det främre korsbandet;
- främre korsbandsskada;
- i sällsynta fall - skada på främre korsbandet i området för den interkondylära eminensen med ett brott i ett benfragment.
Behandling skador på främre korsbandet
Vid den kompenserade formen av främre instabilitet i knäleden består behandlingen av immobilisering följt av återställande av ledrörlighet och funktionerna hos aktiva stabilisatorer (muskler).
Vid subkompenserade och dekompenserade former av främre instabilitet finns det behov av kirurgiskt ingrepp som syftar till att återställa integriteten hos primärt statiska stabilisatorer. Behandlingskomplexet inkluderar nödvändigtvis funktionell behandling för att stärka aktiva stabilisatorer.
Det bör också noteras att som ett resultat av behandlingsåtgärder, främst vid anteromedial instabilitet, är övergångar från subkompenserad till kompenserad form möjliga, eftersom denna anatomiska region har det största antalet sekundära stabilisatorer, vilket har en gynnsam effekt på behandlingsresultatet.
Behandling av patienter med främre instabilitet i knäleden beror på många faktorer: ålder, typ av yrkesaktivitet, nivå av idrottsträning, samtidiga intraartikulära skador, grad av instabilitet, risk för återkommande skada, tid sedan skadan. Först och främst är plastisk rekonstruktion av främre korsbandet vid ruptur indicerad för professionella idrottare, särskilt med samtidiga skador på andra strukturer i knäleden. Rekonstruktion av främre korsbandet rekommenderas också vid kronisk instabilitet i knäleden.
Indikationer för anterior artroskopisk statisk stabilisering är primära och återkommande subkompenserade och dekompenserade former och typer av anteromedial (A2M1, A2M2, AZM1, AZM2, AZM3) och anterolateral (A2L1, A2L2, A2L3, AZL1, AZL2, AZL3) instabilitet, samt oförmågan att kompensera för patologin med konservativa behandlingsmetoder.
Beslutet om plastisk rekonstruktion av främre korsbandet hos patienter över 50 år fattas beroende på patientens ålder och fysiska aktivitetsnivå samt graden av deformerande artros. Plastikkirurgi av främre korsbandet rekommenderas vid allvarlig begränsning av fysisk aktivitet på grund av instabilitet i knäleden.
I varje enskilt fall fattas beslutet om kirurgisk behandling med hänsyn till patientens individuella egenskaper.
Följande tillstånd och sjukdomar anses vara kontraindikationer för statisk stabilisering:
- förekomst av gonartros av grad III-IV;
- svår hypotrofi av lårmusklerna;
- ledkontraktur;
- perioden efter skadan är mer än 3 dagar och mindre än 3 veckor;
- infektionssjukdomar;
- benskörhet;
- trombos i kärlen i nedre extremiteterna.
I skedet av att fastställa indikationer och kontraindikationer för kirurgisk behandling av främre posttraumatisk instabilitet uppstår ibland ett dilemma. Å ena sidan blir konsekvenserna av kronisk instabilitet (hypotrofi av lårmusklerna, deformerande artros) kontraindikationer för att utföra statisk stabilisering, och artroskopisk stabilisering med transplantat med benblock leder till en ökad belastning på ledbrosket (som en konsekvens - till progression av deformerande artros). Å andra sidan ger konservativa metoder inte en tillräcklig stabiliserande effekt, vilket också bidrar till utvecklingen av deformerande artros.
Ibland rekommenderas att skjuta upp operationen tills rörelseomfånget i knäleden ökar, vilket kan ta 2–3 veckor. Att skjuta upp operationen i det akuta skedet leder till en minskning av komplikationer vid rehabiliteringsåtgärder i samband med återställande av rörelseomfånget i knäleden efter kirurgisk behandling.
Val av autograft och fixeringsmetod
De vanligast använda autografterna för rekonstruktion av främre korsbandet är knäskålssenan, semimembranosus- och gracesenan, samt i sällsynta fall akilles- och quadricepssenan. Den centrala tredjedelen av knäskålssenan med två benblock är fortfarande det vanligaste autograftet för rekonstruktion av främre korsbandet hos idrottare. Quadricepssenan med ett benblock eller utan benblock används i allt större utsträckning som autograft för att ersätta det främre korsbandet. Det vanligast använda automaterialet för korsbandstransplantation vid CITO är den centrala tredjedelen av knäskålssenan. Detta transplantat har två benblock (från knäskålen och tibial tuberositas) för att säkerställa primär tillförlitlig rigid fixation, vilket underlättar tidig belastning.
Fördelarna med autograft av patellarsenan är följande.
- Normalt sett möjliggör bredden på det patellarligamentet insamling av ett autograft av valfri bredd och tjocklek. Vanligtvis är transplantatet 8–10 mm brett, men ibland, vid upprepad rekonstruktion, kan den erforderliga bredden uppgå till 12 mm.
- Patellaligamentet är alltid tillgängligt som automaterial och har mindre anatomiska variationer. Detta möjliggör tekniskt enkel insamling av automaterial när som helst.
- Benblock gör det möjligt att fixera transplantatet ordentligt, till exempel med hjälp av interferensskruvar, som skruvas in mellan benblocket och bentunnelns vägg. Denna metod ger mycket hög primärfixering.
Användningen av ett autograft från senorna i semitendinosus- och gracemusklerna ökar, enligt vissa författare, den patologiska externa rotationen av tibia till 12 %. Framgången med rekonstruktionen av det främre korsbandet beror i hög grad på den biologiska ombyggnaden av transplantatet.
På grund av att en ligamentremsa med benblock avlägsnas från knäskålen och tibial tuberositas blir detta område smärtsamt. Även om bendefekten kan stängas med svampigt ben är det inte alltid möjligt att tillgodose defekten tillräckligt med mjukvävnad, särskilt om den primära skadan har orsakat ärrbildning runt senan.
Eftersom benblocket tas från tibial tuberositas, vilket är viktigt för knästödet, kan vissa patienter (brottare, artister, präster etc.) klaga på smärta vid direkt belastning på knäleden eller oförmåga att stödja knäet. Det finns observationer där patienten inte klagar på instabilitet i knäleden och otillräcklig extremitetsfunktion efter operationen, men på grund av denna komplikation tvingas avbryta eller begränsa sin vanliga yrkesverksamhet. Därför baseras ett bra resultat inte bara på stabilitet.
På idrotts- och baletttraumakliniken vid Centralinstitutet för traumatologi och ortopedi föredras användning av autografter från patellarligamentet med två benblock och deras fixering med interferensskruvar.
Anterior statisk stabilisering av knäleden med ett fritt autograft från patellaligamentet utförs efter diagnostisk artroskopi för att bestämma omfattning och typer av intervention.
Autograftet tas vanligtvis från den ipsilaterala extremiteten för att bevara den kontralaterala extremiteten som stöd. Först tas ett benblock från tibial tuberositas, sedan från patella. Ett av benblocken måste vara tillräckligt stort för att fixeras i femoraltunneln.
För att minska sannolikheten för att benblocket splittras och mängden skador på givarstället, utvinns trapetsformade autograftbenfragment; ett sådant benblock är lättare att bearbeta med krymptång, vilket ger transplantatet en rundad form, samtidigt som risken för patellafraktur minskar.
Ett sådant autograft är enklare att installera i intraossala tunnlar. Autograftet skärs först av från tibial tuberositas och sedan från patella.
Med hjälp av artroskopisk kompression ges benblock en rundad form.
Samtidigt med prepareringen av autograftet bestäms den optimala (isometriska) positionen för tibialtunneln. För detta ändamål används ett speciellt stereoskopiskt system (vinkeln på det stereoskopiska systemet är 5,5°). Tunneln centreras, med fokus på den återstående tibiala delen av det främre korsbandet, och om det saknas, på området mellan tuberklerna i den interkondylära eminensen eller 1-2 mm bakom dem.
Dess diameter varierar beroende på autotransplantationens storlek (den bör vara 1 mm större än transplantatets diameter). En borr med en given diameter används för att forma en intraossös tunnel (strikt längs ekern, annars vidgas kanalen). Leden tvättas noggrant för att ta bort benflisor. En artroskopisk rasp används för att jämna ut kanten av tibialkanalens utgång.
I nästa steg används en borr för att bestämma lårbensinsättningspunkten på den laterala femoralkondylen (5-7 mm från bakre kanten) för höger knäled vid klockan 11. Vid revisionsrekonstruktioner används vanligtvis den "gamla" kanalen med mindre variationer i dess position. Med hjälp av en kanylerad borr borras lårbenskanalen; dess djup bör inte överstiga 3 cm. Efter avslutad borrning av kanalen bearbetas kanterna på lårbenskanalen med en artroskopisk rasp.
I vissa fall utförs plastikkirurgi av det interkondylära skåran (gotisk båge, ramp av det interkondylära skåran).
Innan autograftet sätts in i bentunnlarna avlägsnas alla benbroskfragment från ledhålan med hjälp av en artroskopisk klämma och leden sköljs noggrant.
Det suturerade transplantatet förs in i de intraossala tunnlarna och fixeras i femurtunneln med en interferensskruv.
Efter fixering av transplantatets femorala ände tvättas leden med antiseptiska medel för att förhindra variga komplikationer.
Sedan sträcks den opererade nedre extremiteten helt ut och fixeras i tibialkanalen, nödvändigtvis med full utsträckning av knäleden. Trådarna dras längs kanalens axel, artroskopet förs in i den nedre tibialportalen, fixeringspunkten och riktningen med en skruv bestäms med hjälp av en sticknål (om benvävnaden i detta område är hård förs in ett svärd). Vid inskruvning övervakas benblockets förskjutning i enlighet med trådarnas position och spänning så att den inte trycks ut ur kanalen in i ledhålan. I nästa steg visualiseras det med hjälp av ett artroskop om benblocket sticker ut i leden på grund av sin förskjutning längs kanalens axel vid åtdragning av skruven (därför är det bättre att använda en självåtdragande skruv), sedan bedöms med hjälp av ett artroskop graden av vidhäftning av benblocket till bentunnelns vägg, varefter skruven dras åt helt.
Om den initiala längden på autograftet med benblock överstiger 10 cm, är det hög sannolikhet att benblocket sticker ut ur tibialkanalen.
För att undvika smärta i patellofemoralleden under den postoperativa perioden bits den utskjutande delen av benblocket av efter fixering.
Innan mjukvävnaden stängs slätas skarpa utskjutande benkanter och hörn ut med en rasp, och sedan sys mjukvävnaden fast.
Undersök sedan noggrant området kring tibialskruven för blödning; utför vid behov noggrann hemostas med hjälp av koagulation.
Kontrollröntgenbilder i två projektioner tas direkt i operationssalen.
Såren sys tätt i lager; det rekommenderas inte att installera dränering, eftersom det blir en ingångspunkt för infektion; om det behövs (uppkomsten av effusion i leden) utförs en ledpunktion nästa dag.
En postoperativ stödskorsett med 0-180° lås appliceras på den opererade extremiteten.
Efter operationen appliceras ett kallt system på leden, vilket avsevärt minskar antalet komplikationer som paraartikulärt ödem och ledautgjutning.
För första gången i Ryssland har Centrala institutet för traumatologi och ortopedi börjat använda en mer universell metod för att fixera autografter med Rigidfix polymjölksyrastift och den senaste generationen Mi-La-Gro interferensskruv för transplantat med benblock. Metodens universalitet ligger i dess tillämpning på både mjukvävnadstransplantat och transplantat med benblock. Fördelarna med metoden är avsaknaden av risken att skada mjukvävnadsdelen av autograftet med benblock vid fixeringstillfället, stel fixering och avsaknaden av problem med att ta bort fixeringsstiften på grund av deras resorption. Styvheten hos den primära fixeringen och den täta passformen hos transplantatets benblock säkerställs av stiftens svullnad och den resulterande kompressionen.

