Medicinsk expert av artikeln
Nya publikationer
Ischemisk kardiomyopati
Senast recenserade: 29.06.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
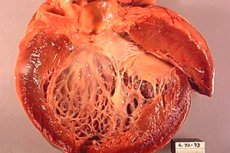
Ischemisk kardiomyopati (ICM) är ett hjärttillstånd som utvecklas till följd av ischemi i hjärtmuskeln, det vill säga otillräcklig blod- och syretillförsel till hjärtmuskeln. Detta tillstånd kan uppstå på grund av förträngning eller blockering av kranskärlen som förser hjärtat med blod. Ischemisk kardiomyopati kan leda till försämrad hjärtfunktion och utveckling av hjärtsvikt.
Viktiga riskfaktorer för utveckling av ischemisk kardiomyopati är ateroskleros (kolesterolavlagringar på artärväggar), arteriell hypertoni (högt blodtryck), rökning, diabetes, lipidmetabolismrubbningar, familjär predisposition och andra faktorer som bidrar till utvecklingen av ateroskleros.
De viktigaste symtomen på ischemisk kardiomyopati kan inkludera:
- Bröstsmärta eller tryck (kärlkramp) som kan uppstå vid träning eller stress.
- Andnöd och trötthet.
- Känsla av stark hjärtrytm eller oregelbunden hjärtrytm.
- Svullnad (t.ex. svullnad i benen).
- Svaghet och försämring av den allmänna hälsan.
Diagnosen ischemisk kardiomyopati ställs vanligtvis efter olika undersökningar såsom EKG, ekokardiografi, koronarografi och hjärtbelastningstester. Behandling av ischemisk kardiomyopati inkluderar korrigering av riskfaktorer (t.ex. behandling av arteriell hypertoni, rökavvänjning), läkemedelsbehandling för att förbättra blodflödet till hjärtat och hantera symtom, och ibland kirurgi såsom angioplastik med stent eller kranskärlsbypasstransplantation. Behandlingen kan också inkludera livsstilsförändringar såsom regelbunden motion, kost och måttlig alkoholkonsumtion.
Tidig medicinsk vård och följsamhet till behandlingsrekommendationer kan avsevärt förbättra prognosen för patienter med ischemisk kardiomyopati. [ 1 ]
Orsaker ischemisk kardiomyopati
Här är de främsta orsakerna till ischemisk kardiomyopati:
- Kranskärlsåterförkalkning: Den vanligaste orsaken till koronar kardiomyopati är åderförkalkning, vilket orsakar att plack bildas inuti artärerna, vilket förtränger eller blockerar dem. Detta stör den normala blodtillförseln till hjärtmuskeln.
- Kranskärlsstenos: Stenos, eller förträngning, av kranskärlen kan också orsaka koronar kardiomyopati. Detta kan bero på åderförkalkning såväl som andra faktorer.
- Trombos eller emboli: Bildningen av blodproppar i kranskärlen eller en emboli (en del av en propp eller plack som lossnar) kan också blockera blodtillförseln till hjärtat och orsaka koronar kardiomyopati.
- Arteriell hypertoni: En ihållande ökning av blodtrycket kan öka belastningen på hjärtat och leda till utveckling av ischemisk kardiomyopati.
- Diabetes: Diabetes mellitus är en riskfaktor för ateroskleros och ischemisk kardiomyopati, eftersom den kan skada kärlväggarna och främja plackbildning.
- Rökning: Rökning är en riskfaktor för ateroskleros och därmed för ischemisk kardiomyopati.
- Genetisk predisposition: Ärftliga faktorer kan också spela en roll i utvecklingen av denna sjukdom.
- Andra riskfaktorer: Detta inkluderar fetma, fysisk inaktivitet, dålig kost, överdriven alkoholkonsumtion och stress.
Patogenes
Patogenesen för ICM är relaterad till olika faktorer som i slutändan leder till försämrad hjärtmuskelfunktion. Här är de viktigaste stegen i patogenesen för hjärtsvikt:
- Kranskärlsåteroskleros: Den främsta orsaken till kranskärlsåteroskleros är åderförkalkning, där det inre lagret av artärerna (intima) skadas och fettavlagringar, kallade plack, byggs upp. Dessa plack kan växa i storlek och uppta artärernas lumen, vilket förtränger eller blockerar blodflödet till hjärtmuskeln.
- Ischemi: Förträngning eller blockering av kranskärlen leder till begränsad syretillförsel till hjärtat, vilket orsakar ischemi. Syrebrist kan orsaka bröstsmärtor (kärlkramp) och skada hjärtceller.
- Hjärtcellsförstörelse: Vid kronisk ischemi kan hjärtceller börja dö på grund av syrebrist. Denna process kallas nekros och kan leda till ett område med död vävnad i hjärtat.
- Hjärtombyggnad: Permanenta skador på hjärtceller och nekros leder till ombyggnad av hjärtat. Detta innebär att hjärtmuskeln blir svårare att dra ihop sig och pumpa blod effektivt.
- Hjärtsvikt: Som ett resultat kan hjärtat förlora sin förmåga att upprätthålla normal hjärtblodproduktion, vilket leder till utveckling av hjärtsvikt. Patienter med ICM kan uppleva symtom som andnöd, trötthet och svullnad.
Riskfaktorer som rökning, högt blodtryck, diabetes och rubbningar i lipidmetabolismen kan förvärra utvecklingen av ateroskleros och ischemisk kardiomyopati.
Symtom ischemisk kardiomyopati
Symtom på ischemisk kardiomyopati kan likna dem vid kranskärlssjukdom (CHD) och inkluderar:
- Bröstsmärta (angina pectoris): Smärta eller tryck i bröstområdet som kan sprida sig till nacke, axlar, armar eller rygg. Smärtan uppstår vanligtvis vid träning eller stress och kan avta i vila eller efter intag av nitroglycerin.
- Andnöd: Kortvarig eller långvarig andnöd under fysisk aktivitet eller till och med i vila.
- Trötthet och svaghet: Konstant trötthet och svaghet, särskilt vid lätt ansträngning.
- Hjärtklappning: Ovanlig hjärtrytm, pulsering eller känsla av hjärtklappning.
- Svullnad: Svullnad i benen, smalbenen, vristerna eller till och med buken.
- Yrsel och medvetslöshet: Dessa symtom kan uppstå när hjärtat inte kan ge tillräckligt med blod och syre till hjärnan.
- Viktminskning: Viktminskning utan uppenbar orsak.
- Huvudvärk: Huvudvärk, ibland orsakad av hypoxi (syrebrist) på grund av dålig blodtillförsel.
Stages
Ischemisk kardiomyopati kan genomgå flera stadier beroende på sjukdomens svårighetsgrad och varaktighet. Stadierna av ICM inkluderar följande:
- Latent eller prekliniskt stadium: I detta stadium kan patienten ha risk för koronar kardiomyopati, såsom kranskärlsateroskleros, men kanske ännu inte visar symtom. Det är viktigt att genomgå regelbundna läkarundersökningar och kontrollera riskfaktorer.
- Angina pectorisstadium: I detta stadium börjar patienten uppleva smärta eller tryck i bröstet (angina pectoris) som svar på träning eller stress. Detta beror vanligtvis på en tillfällig störning i blodtillförseln till hjärtmuskeln på grund av förträngning av kranskärlen.
- Akut ischemistadium: I detta stadium inträffar allvarligare och längre episoder av ischemi (brist på blodtillförsel till hjärtat). Patienten kan drabbas av hjärtinfarkt (hjärtattacker) och få betydande skador på hjärtmuskeln.
- Kroniskt ischemistadium: Efter flera hjärtinfarkter och/eller långvarig ischemi i hjärtmuskeln kan kronisk ischemisk kardiomyopati utvecklas. I detta stadium kan hjärtmuskeln förlora sin förmåga att dra ihop sig och pumpa blod effektivt, vilket leder till en försämrad hjärtfunktion.
- Hjärtsviktsstadium: Så småningom kan hjärtsvikt leda till utveckling av hjärtsvikt, när hjärtat inte kan pumpa blod effektivt genom kroppen. Detta kan manifesteras av andnöd, svullnad, svaghet och andra symtom.
Svårighetsgraden och progressionen av ICM kan variera från patient till patient. [ 2 ]
Komplikationer och konsekvenser
Ischemisk kardiomyopati kan orsaka allvarliga komplikationer och få allvarliga hälsokonsekvenser för patienten, särskilt om den inte behandlas korrekt eller om patienten inte följer behandlingsrekommendationerna. Följande är några av de möjliga komplikationerna och konsekvenserna:
- Hjärtsvikt: ICM kan leda till försämrad förmåga hos hjärtat att pumpa tillräckligt med blod för att tillgodose kroppens behov. Detta kan orsaka symtom som andnöd, svullnad och trötthet.
- Hjärtinfarkt: Hjärtmuskelförstoring (ICM) är en av riskfaktorerna för hjärtinfarkt eftersom den är förknippad med ateroskleros och förträngning av kranskärlen.
- Arytmier: Ischemisk kardiomyopati kan orsaka hjärtrytmrubbningar, inklusive förmaksflimmer och ventrikelflimmer. Dessa arytmier kan vara farliga och kan kräva behandling.
- Svullnad: Hjärtsvikt, vilket kan vara en komplikation av ICM, kan orsaka svullnad i benen, smalbenen, vristerna eller till och med lungorna.
- Död: I svåra fall av ICM, särskilt om det inte behandlas, kan det leda till dödliga komplikationer såsom akut hjärtsvikt eller hjärtinfarkt.
- Aktivitetsbegränsning: ICM kan begränsa en patients fysiska aktivitet och försämra deras livskvalitet.
- Psykologiska och emotionella problem: Allvarlig hjärtsjukdom kan orsaka stress, ångest och depression hos patienter.
- Kirurgiska ingrepp: I vissa fall kan ICM kräva kirurgiska ingrepp som angioplastik eller kranskärlsbypasstransplantation.
Diagnostik ischemisk kardiomyopati
Diagnos av ischemisk kardiomyopati inkluderar ett antal kliniska, instrumentella och laboratoriemetoder som hjälper till att fastställa förekomsten och omfattningen av hjärtskada. Här är de viktigaste metoderna för att diagnostisera ischemisk kardiomyopati:
- Klinisk bedömning:
- Insamling av medicinsk och familjehistoria: Läkaren ställer frågor om symtom, risk för att utveckla ICM, förekomst av medicinska tillstånd i familjen och andra riskfaktorer.
- Fysisk undersökning: Läkaren utför en allmän fysisk undersökning, inklusive att lyssna på hjärtat och lungorna, bedöma puls, blodtryck och tecken på hjärtsvikt.
- Elektrokardiografi (EKG): Ett EKG registrerar hjärtats elektriska aktivitet. EKG-förändringar såsom ST-T-segmentförändringar kan ses hos patienter med ICM, vilket kan tyda på ischemi i hjärtmuskeln.
- Ekokardiografi (hjärtultraljud): Ekokardiografi använder ultraljudsvågor för att skapa en bild av hjärtat och dess strukturer. Denna metod kan bedöma hjärtats storlek och funktion, upptäcka förändringar i hjärtmuskelns kontraktilitet och identifiera klaffskador.
- Myokardscintigrafi: Detta är en radioisotopstudie som kan identifiera områden i hjärtmuskeln med begränsad blodtillförsel.
- Koronarografi: Detta är ett invasivt test där ett kontrastmedel injiceras genom en kateter i kranskärlen för att bedöma deras tillstånd och upptäcka eventuella blockeringar. Koronarografi kan användas för att planera kirurgiska ingrepp som angioplastik eller kranskärlsbypassoperation.
- Blodprover: Laboratorietester kan innefatta mätning av kreatininkinas (CK) och hjärtspecifika troponinnivåer, vilket kan tyda på hjärtmuskelskada.
- Ansträngningstest: Ett stress-EKG eller stresstest kan användas för att upptäcka ischemi under fysisk aktivitet.
Diagnosen av ICM kräver en kombination av olika metoder, och valet av specifika undersökningar beror på den kliniska situationen och läkarens rekommendationer.
Diagnosen ischemisk kardiomyopati (ICM) ställs vanligtvis baserat på en konstellation av kliniska symtom, laboratorie- och instrumentfynd. Här är några av de kriterier och metoder som används för att diagnostisera ICM:
- Kliniska symtom: Patienten kan klaga på symtom som angina (bröstsmärta eller tryck över bröstet), andnöd, trötthet, oregelbunden hjärtrytm och andra tecken på hjärtfel. Det är viktigt att utföra en grundlig undersökning och intervjua patienten för att identifiera karakteristiska symtom.
- Elektrokardiogram (EKG): Ett EKG kan avslöja förändringar i hjärtrytm och elektrisk aktivitet som är karakteristiska för ICM. Detta kan inkludera förekomst av arytmier, områden med långsam ledningsförmåga och förändringar i formen och varaktigheten av QRS-komplex.
- Ekokardiografi (hjärtultraljud): Ekokardiografi kan hjälpa till att visualisera hjärtats strukturer och funktion. Med ECM kan förändringar i hjärtväggens struktur och kontraktila funktion detekteras.
- Koronarografi: Detta är ett invasivt test som använder ett kontrastmedel för att visualisera kranskärlen. Om stenos (förträngning) av artärerna upptäcks kan det bekräfta förekomsten av ischemi och akut kranskärlsinflammation.
- Hjärtövervakning: Långtids-EKG-övervakning kan hjälpa till att upptäcka arytmier och förändringar i hjärtaktivitet som kan vara karakteristiska för ICM.
- Biomarkörer: Förhöjda nivåer av biomarkörer som troponiner och kreatinkinas-MB kan tyda på hjärtmuskelskada, vilket kan uppstå vid ICM.
- Undersökning av sjukdomshistoria och riskfaktorer: Läkaren kommer också att granska patientens sjukdomshistoria, inklusive förekomsten av riskfaktorer som högt blodtryck, diabetes, rökning, ärftlig predisposition och andra.
En kombination av olika metoder och undersökningar krävs ofta för att fastställa diagnosen AKI. Det är viktigt att diagnosen ställs av en kardiolog, och vid misstanke om AKI bör en specialist konsulteras för mer detaljerad undersökning och behandling.
Differentiell diagnos
Differentialdiagnosen för ischemisk kardiomyopati (ICM) innebär att identifiera och skilja detta tillstånd från andra tillstånd som kan ha liknande symtom eller egenskaper. Det är viktigt att korrekt identifiera ICM för att ge patienten bästa möjliga behandling och hantering av sitt tillstånd. Här är några tillstånd som kan inkluderas i differentialdiagnosen för ICM:
- Hypertrofisk kardiomyopati (HCM): HCM är ett tillstånd där väggarna i vänster kammare är för tjocka, vilket kan leda till liknande symtom som HCM, såsom angina och trötthet. HCM har dock andra karakteristiska egenskaper vid ekokardiografi som hjälper till vid differentialdiagnos.
- Hypertensiv kardiomyopati: Hypertensiv kardiomyopati är associerad med arteriell hypertoni (högt blodtryck). Det kan orsaka förtjockning av vänsterkammarväggen och angina pectoris. Att bestämma och övervaka blodtrycksnivåerna kan hjälpa till vid differentialdiagnos.
- Aortastenossyndrom: Aortastenos är en förträngning av hjärtats aortaklaff, vilket kan orsaka angina och andra symtom som liknar ICM.
- Pulmonell hypertension: Pulmonell hypertension är ökat tryck i lungartärerna, vilket också kan orsaka andnöd och trötthet liknande symtomen på ICM.
- Andra orsaker till bröstsmärta: Bröstsmärta kan orsakas av en mängd olika orsaker, såsom osteokondros, andningsproblem och till och med ångesttillstånd.
För att ställa en differentialdiagnos av ICM kan en läkare utföra ett antal tester, inklusive ett elektrokardiogram (EKG), ekokardiografi, koronarografi (kontrastangiografi av hjärtat) och en granskning av patientens sjukdomshistoria och symtom.
Vem ska du kontakta?
Behandling ischemisk kardiomyopati
Ischemisk kardiomyopati (ICM) är ett allvarligt tillstånd, och behandlingen innebär en omfattande strategi som kan inkludera läkemedelsbehandling, kirurgi och livsstilsförändringar. Här är de viktigaste aspekterna av ICM-behandling:
Läkemedelsbehandling:
- Kolesterolsänkande läkemedel: Statiner kan hjälpa till att sänka kolesterolnivåerna i blodet och bromsa utvecklingen av ateroskleros.
- Blodtrycksmediciner: Betablockerare, angiotensinkonverterande enzymhämmare (ACEI) och andra läkemedel används för att kontrollera blodtrycket och minska hjärtats arbetsbelastning.
- Läkemedel för att minska belastningen på ditt hjärta: Nitrater och läkemedel mot angina pectoris kan hjälpa till att lindra bröstsmärtor och minska belastningen på ditt hjärta.
- Trombocytaggregationshämmande läkemedel: Aspirin och andra läkemedel används för att förhindra att blodproppar bildas i blodkärl.
Kirurgiska metoder:
- Koronar bypass-kirurgi: Detta är en operation där "shuntar" (överföringar) skapas runt förträngda eller blockerade områden i kranskärlen för att återställa normalt blodflöde till hjärtat.
- Angioplastik och stentning: Ingrepp där förträngda artärer vidgas och en stent (protes) placeras för att hålla kärlet öppet.
Behandling av hjärtrytmrubbningar: Om en patient har ICM åtföljd av arytmier kan behandling behövas för att eliminera eller kontrollera arytmierna.
Livsstilsförändringar:
- Hälsosam kost: Att följa en kost som begränsar fett och salt kan hjälpa till att kontrollera riskfaktorer.
- Fysisk aktivitet: Regelbunden träning, under överinseende av din läkare, kan stärka ditt hjärta och dina blodkärl.
- Rökavvänjning: Rökning är en allvarlig riskfaktor för ischemisk kardiomyopati.
- Stresshantering: Att öva avslappning, meditation och att upprätthålla psykiskt välbefinnande kan minska stress och ha en positiv inverkan på hjärthälsan.
Regelbunden uppföljning med din läkare: Patienter med ICM rekommenderas att övervaka sitt tillstånd regelbundet och följa alla läkarbesök.
Behandling av ICM bör individualiseras och beror på de specifika omständigheterna och sjukdomens svårighetsgrad hos varje patient. [ 3 ]
Kliniska riktlinjer
Kliniska rekommendationer för behandling av ischemisk kardiomyopati (ICM) kan variera beroende på sjukdomens svårighetsgrad, individuella faktorer och patientens sjukdomshistoria. Följande är allmänna rekommendationer som vanligtvis används för behandling av ICM:
Läkemedelsbehandling:
- Statiner: Kolesterolsänkande läkemedel som atorvastatin eller simvastatin kan förskrivas för att minska risken för åderförkalkning och förhindra bildandet av nya plack i artärerna.
- Blodtrycksmediciner: Om en patient har högt blodtryck kan läkemedel för att kontrollera det förskrivas.
- Läkemedel för att hantera diabetes mellitus: Om patienten har diabetes mellitus bör behandlingen anpassas för att kontrollera blodsockernivåerna.
- Antitrombotisk behandling: Aspirin och/eller andra läkemedel kan förskrivas för att förhindra blodproppar.
Behandling av hjärtrytmrubbningar: Om en patient har ICM åtföljd av arytmier kan behandling behövas för att korrigera eller kontrollera dem.
Kirurgisk behandling:
- Koronar bypass-kirurgi: Om det finns förträngda kranskärl kan koronar bypass-kirurgi rekommenderas för att återställa normalt blodflöde till hjärtat.
- Angioplastik och stentning: Ingrepp för att vidga och hålla förträngda artärer öppna.
Livsstilsförändringar:
- Hälsosam kost: Att följa en kost som begränsar fett och salt kan hjälpa till att kontrollera riskfaktorer.
- Fysisk aktivitet: Regelbunden träning, under överinseende av din läkare, kan stärka ditt hjärta och dina blodkärl.
- Rökstopp: Rökning är en allvarlig riskfaktor för ICM.
- Stresshantering: Att öva avslappning, meditation och att upprätthålla psykiskt välbefinnande kan minska stress och ha en positiv inverkan på hjärthälsan.
Regelbunden uppföljning med din läkare: Patienter med ICM rekommenderas att övervaka sitt tillstånd regelbundet och följa alla läkares ordinationer.
Att följa din läkares rekommendationer: Det är viktigt att samarbeta med din läkare och följa hans eller hennes rekommendationer för att uppnå bästa möjliga behandlings- och hanteringsresultat för detta hjärtproblem.
Behandling av ICM bör individualiseras, och patienter bör diskutera sin behandlingsplan med sin läkare för att fastställa det bästa sättet att hantera detta tillstånd.
Prognos
Prognosen för ischemisk kardiomyopati (ICM) beror på flera faktorer, inklusive sjukdomens svårighetsgrad, behandlingens effektivitet och patientens följsamhet till rekommendationer för livsstilsförändringar. Viktiga faktorer som påverkar prognosen för ICM inkluderar:
- Grad av hjärtmuskelskada: Ju mer hjärtmuskeln är skadad och degenererad, desto sämre är prognosen. Nedsatt hjärtfunktion kan leda till hjärtsvikt och minskad livskvalitet.
- Tidpunkt för behandlingsstart: Tidig upptäckt och initiering av effektiv behandling kan avsevärt förbättra prognosen. Behandlingen inkluderar läkemedelsbehandling, angioplastik, kranskärlsbypass eller till och med hjärttransplantation vid svår dekompensation.
- Kontroll av riskfaktorer: Att kontrollera högt blodtryck, sänka kolesterol, sluta röka, kontrollera diabetes mellitus och upprätthålla en hälsosam livsstil kan förbättra prognosen och bromsa utvecklingen av ICM.
- Livsstil: Fysisk aktivitet, en hälsosam kost och stresshantering kan minska belastningen på hjärtat och bidra till att förbättra prognosen.
- Följsamhet till behandling: Det är viktigt att följa läkarens rekommendationer och ta ordinerade läkemedel. Felaktig hantering av sjukdomen kan försämra prognosen.
- Samsjuklighet: Förekomsten av andra medicinska tillstånd, såsom kronisk njursjukdom eller diabetes mellitus, kan försämra prognosen och komplicera behandlingen.
Prognosen för ICM kan variera från fall till fall. I vissa fall, med god kontroll av riskfaktorer och effektiv behandling, kan patienter leva ett aktivt och kvalitativt liv. I andra fall, särskilt vid svår hjärtdekompensation och brist på effektiv behandling, kan prognosen vara mindre gynnsam.
Dödsorsaker
Ischemisk kardiomyopati är en allvarlig hjärtsjukdom som kan leda till olika komplikationer och så småningom orsaka patientens död. Den vanligaste dödsorsaken vid ICM är vanligtvis en komplikation som:
- Hjärtinfarkt (hjärtattack): En av de farligaste komplikationerna vid hjärtinfarkt. Detta tillstånd uppstår när blodflödet i hjärtats kranskärl blockeras helt eller delvis, vilket resulterar i nekros i en del av hjärtmuskeln. Om en hjärtinfarkt inte snabbt åtgärdas med medicinska åtgärder kan det leda till döden.
- Hjärtsvikt: ICM kan orsaka kronisk hjärtsvikt, där hjärtat inte kan pumpa blod effektivt genom kroppen. Detta tillstånd kan leda till dålig hälsa och så småningom orsaka dödsfall.
- Arytmier: ICM kan orsaka hjärtarytmier såsom förmaksflimmer eller ventrikelflimmer. Dessa arytmier kan vara farliga och dödliga.
- Angina: ICM kan orsaka angina (bröstsmärta), vilket kan leda till hjärtinfarkt eller arytmier om det lämnas obehandlat.
- Hjärtaneurysm och aortadissektion: Dessa komplikationer kan också uppstå som ett resultat av ICM och är livshotande.
Risken för dödsfall vid ICM ökar avsevärt om patienten inte får snabb och adekvat behandling, inte kontrollerar riskfaktorer (t.ex. blodtryck, kolesterol), inte övervakar sin livsstil och inte följer läkarens rekommendationer.
Litteratur som används
- Shlyakhto, EV Kardiologi: nationell guide / red. Av EV Shlyakhto. - 2nd ed., revision and addendum - Moskva: GEOTAR-Media, 2021
- Kardiologi enligt Hurst. Volymer 1, 2, 3. 2023
- Ischemisk kardiomyopati. Paukov Vyacheslav Semyonovich, Gavrish Alexander Semyonovich. 2015

