Medicinsk expert av artikeln
Nya publikationer
Fibroelastos
Senast recenserade: 05.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
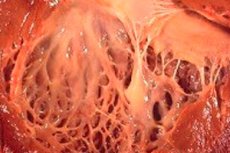
Inom medicinen avser termen "fibroelastos" förändringar i kroppens bindväv som täcker ytan av inre organ och blodkärl orsakade av en störning i tillväxten av elastiska fibrer. Samtidigt noteras förtjockning av organväggarna och deras strukturer, vilket nödvändigtvis påverkar funktionen hos kroppens vitala system, särskilt hjärt-kärlsystemet och andningsvägarna. Detta medför i sin tur en försämring av patientens välbefinnande, särskilt under fysisk ansträngning, vilket påverkar livskvaliteten och livslängden.
Epidemiologi
I allmänhet kan sjukdomar som åtföljs av förändringar i bindväven, vilket resulterar i förtjockning av membran och skiljeväggar i inre organ, delas in i två grupper: hjärtfibroelastos och pulmonell fibroelastos. Hjärtsjukdom kan vara både medfödd och förvärvad; i sjukdomens pulmonella form talar vi om en förvärvad sjukdom.
Pulmonell fibroelastos börjar utvecklas i medelåldern (närmare 55-57 år), även om sjukdomens ursprung i hälften av fallen måste sökas i barndomen. En "lätt" period är karakteristisk, då symtomen på sjukdomen är frånvarande. Samtidigt har sjukdomen inga könspreferenser och kan drabba både kvinnor och män i lika hög grad. Denna ganska sällsynta patologi kännetecknas av förändringar i vävnaderna i pleura och parenkym (funktionella celler) i lungan, främst i lungans övre lob. Eftersom sjukdomens etiologi och patogenes fortfarande är oklara klassificeras sjukdomen som en idiopatisk patologi. Enligt medicinsk terminologi kallas den "pleeuroparenkymatös fibroelastos". [ 1 ]
Hjärtfibroelastos är ett generaliserat namn för en patologi i hjärtmembranen, kännetecknad av deras förtjockning och minskade funktionalitet. Medfödda former av patologin kännetecknas av diffus (utbredd) förtjockning av hjärtats inre membran. Detta är en tunn bindväv som bekläder hjärtats hålighet (dess sektioner) och bildar dess klaffar.
Hos vuxna patienter diagnostiseras vanligtvis en fokal form av sjukdomen, när hjärtats inre yta verkar vara täckt med fläckar av starkare och tjockare vävnad (det kan inkludera inte bara övervuxna fibrer, utan även trombotiska massor).
I hälften av fallen av hjärtfibroelastos blir inte bara organväggen tjockare, utan även klaffarna (bikuspidal mitralisklaff mellan förmak och kammare med samma namn, trikuspidal aortaklaff mellan vänster kammare och aorta, pulmonalklaff mellan höger kammare och lungartär). Detta kan i sin tur störa klaffarnas funktion och orsaka förträngning av artäröppningen, som redan är liten jämfört med andra hjärthålor.
I medicinsk terminologi kallas endokardiell fibroelastos för endokardiell fibroelastos (prenatal fibroelastos, endokardiell skleros, fetal endokardit, etc.). Men ganska ofta kan även hjärtmembranets mellersta muskelskikt vara involverat i processen. [ 2 ]
Anomalier i myokardiets struktur (hjärtats muskellager, bestående av kardiomyocyter), genmutationer och svåra infektiösa processer kan orsaka en vanlig form av fibroelastos, när inte bara endokardiet utan även myokardiet är involverade i processen. Vanligtvis uppstår dysplastiska processer i endokardiet, orsakade av olika orsaker, vid gränsen för dess kontakt med muskelmembranet, vilket stör detta lagers kontraktilitet. I vissa fall sker till och med inväxning av det inre lagret i myokardiet, vilket ersätter kardiomyocyter med fibroblaster och fibrer, vilket påverkar nervimpulsernas konduktivitet och hjärtats rytmiska arbete.
Kompression av blodkärlen i hjärtmembranets tjocklek av det förtjockade myokardiet stör myokardiets näring (myokardischemi), vilket i sin tur kan leda till nekros av hjärtmuskelns vävnader.
Endokardiell fibroelastos med skada på hjärtats myokardium kallas subendokardiell eller endomyokardiell fibroelastos.
Enligt statistik diagnostiseras fibroelastos i vänster hjärtkammare i de flesta fall av denna sällsynta sjukdom (endast 0,007% av det totala antalet nyfödda), även om processen i vissa fall också sprider sig till höger kammare och förmak, inklusive de ventiler som separerar dem.
Hjärtfibroelastos åtföljs ofta av skador på stora kranskärl, även täckta med bindväv. I vuxen ålder uppstår det ofta mot bakgrund av progressiv vaskulär ateroskleros.
Sjukdomen är oftare registrerad i tropiska afrikanska länder bland befolkningar med låg levnadsstandard, vilket underlättas av dålig kost, frekventa infektioner och vissa livsmedel och växter som konsumeras som föda.
Endokardiell förtjockning observeras också i det sista stadiet av Löfflers fibroplastiska endokardit, som främst drabbar medelålders män. Patogenesen för denna sjukdom är också förknippad med infektiösa agens som orsakar utvecklingen av svår eosinofili, vilket är mer typiskt för interna parasitinfektioner. I detta fall börjar kroppens vävnader (främst hjärtmuskeln och hjärnan) uppleva syrebrist (hypoxi). Trots likheten mellan symtomen på hjärtfibroelastos och Löfflers fibrotiska endokardit anser läkare att de är helt olika sjukdomar.
Orsaker fibroelastos
Fibroelastos avser förändringar i bindväven i vitala organ: hjärtat och lungorna, vilket åtföljs av störningar i organfunktionen och återspeglas i patientens utseende och tillstånd. Läkare har känt till sjukdomen i årtionden. Fibroelastos i hjärtats inre slemhinna (endokardiet) beskrevs redan i början av 1700-talet, och liknande förändringar i lungorna började diskuteras två och ett halvt sekel senare. Läkarna har dock ännu inte nått en slutgiltig överenskommelse om orsakerna till den patologiska proliferationen av bindväv.
Det är fortfarande oklart exakt vad som orsakar störningarna i tillväxt och utveckling av bindfibrer. Men forskare identifierar vissa riskfaktorer för sådana förändringar och anser dem vara möjliga (men inte slutgiltiga) orsaker till sjukdomen.
I patogenesen av pulmonell fibroelastos, som anses vara en sjukdom hos mogna personer, ges således en särskild roll åt återkommande infektiösa organskador, vilka förekommer hos hälften av patienterna. Infektioner framkallar inflammation i lungvävnaden och pleura, och långvarig inflammation predisponerar för deras fibrösa omvandling.
Vissa patienter har fibroelastos i sin familj, vilket tyder på en ärftlig predisposition. Ospecifika autoantikroppar har hittats i deras kroppar, vilket framkallar långvariga inflammatoriska processer av osäker etiologi.
Det finns en uppfattning att fibrösa förändringar i lungvävnaden kan orsakas av gastroesofageal refluxsjukdom. Även om detta samband troligtvis är indirekt. Man tror också att risken för fibroelastos är högre hos dem som lider av hjärt-kärlsjukdomar eller lungtrombos.
Pulmonell fibroelastos hos unga och tonåringar kan påminna sig under graviditeten. Vanligtvis är sjukdomen dold i cirka 10 år eller mer, men den kan manifestera sig tidigare, möjligen på grund av ökad belastning på den blivande moderns kropp och hormonella förändringar, men det finns ingen exakt förklaring ännu. Ändå observerades en liknande bild av sjukdomsutvecklingen hos 30% av de undersökta patienterna i reproduktiv ålder.
Graviditet i sig kan inte orsaka sjukdomen, men den kan påskynda utvecklingen av händelser, vilket är mycket sorgligt, eftersom dödligheten för sjukdomen är mycket hög och livslängden med fibroelastos är kort.
I de flesta fall kan hjärtfibroelastos tillskrivas barnsjukdomar. Medfödd patologi upptäcks under prenatalperioden hos ett 4-7 månader gammalt foster, men diagnosen kan endast bekräftas efter att barnet är fött. Flera möjliga negativa faktorer beaktas i patogenesen av denna form av sjukdomen: infektions- och inflammatoriska sjukdomar hos modern som överförs till fostret, avvikelser i utvecklingen av hjärtmembranen, nedsatt blodtillförsel till hjärtvävnaden, genetiska mutationer, syrebrist.
Man tror att bland infektioner står virus för det största patogenetiska bidraget till utvecklingen av hjärtfibroelastos, eftersom de är inbäddade i kroppens celler, förstör dem och förändrar vävnadernas egenskaper. Fostrets obildade immunförsvar kan inte ge det skydd mot dessa patogener, till skillnad från den blivande moderns immunitet. Den senare kanske inte upplever konsekvenserna av en virusinfektion, medan en intrauterin infektion hos fostret kan provocera fram uppkomsten av olika avvikelser.
Vissa forskare tror att den avgörande rollen i patogenesen av den infektiösa formen av fibroelastos spelas av en infektion som drabbar fostret upp till 7 månaders ålder. Senare kan den bara orsaka inflammatoriska sjukdomar i hjärtat (myokardit, endokardit).
Anomalier i utvecklingen av hjärtats membran och klaffar kan provoceras av både den inflammatoriska processen och otillräckliga autoimmuna reaktioner, vilket leder till att immunsystemets celler börjar attackera kroppens egna celler.
Genmutationer orsakar onormal utveckling av bindväv, eftersom gener innehåller information om strukturen och beteendet hos proteinstrukturer (i synnerhet kollagen- och elastinproteiner).
Hypoxi och ischemi i hjärtvävnaden kan vara en konsekvens av onormal hjärtutveckling. I detta fall talar vi om sekundär fibroelastos, provocerad av medfödda hjärtfel (CHD). Dessa inkluderar sådana anomalier som orsakar obstruktion (nedsatt öppenhet i hjärtat och dess kärl):
- stenos eller förträngning av aorta nära klaffen,
- koarktation eller segmentell förträngning av aorta vid övergången mellan dess båge och nedåtgående sektion,
- atresi eller avsaknad av en naturlig öppning i aorta,
- underutveckling av hjärtvävnad (oftast vänster kammare, mer sällan höger kammare och förmak), vilket påverkar hjärtats pumpfunktion.
Det finns en uppfattning att toxicos under graviditeten också kan fungera som en predisponerande faktor för fibroelastos hos fostret.
Under den postnatala perioden kan utvecklingen av hjärtfibroelastos underlättas av infektiösa och inflammatoriska sjukdomar i organmembranen, hemodynamiska störningar till följd av skador, vaskulär tromboembolism, myokardblödning, metabola störningar (ökad fibrinbildning, protein- och järnmetabolismstörningar: amyloidos, hemokromatos). Samma orsaker orsakar utvecklingen av sjukdomen hos vuxna.
Patogenes
Bindväv är en speciell vävnad i människokroppen som ingår i nästan alla organ, men inte aktivt deltar i deras funktioner. Bindväv tillskrivs stödjande och skyddande funktioner. Genom att bilda ett slags skelett (ramverk, stroma) och begränsa organets funktionella celler, säkerställer den dess slutliga form och storlek. Med tillräcklig styrka skyddar bindväv också organcellerna från förstörelse och skador, förhindrar penetration av patogener och absorberar med hjälp av speciella makrofagceller föråldrade strukturer: döda vävnadsceller, främmande proteiner, blodavfallskomponenter etc.
Denna vävnad kan kallas hjälpvävnad, eftersom den inte innehåller cellulära element som säkerställer funktionaliteten hos ett eller annat organ. Ändå är dess roll i kroppens liv ganska stor. Som en del av blodkärlens membran säkerställer bindväv säkerheten och funktionaliteten hos dessa strukturer, på grund av vilka näring och andning (trofism) av de omgivande vävnaderna i kroppens inre miljö utförs.
Det finns flera typer av bindväv. Membranet som täcker de inre organen kallas lös bindväv. Det är en halvflytande, färglös substans som innehåller vågiga kollagenfibrer och raka elastinfibrer, mellan vilka olika typer av celler är slumpmässigt utspridda. Vissa av dessa celler (fibroblaster) ansvarar för bildandet av fibrösa strukturer, andra (endoteliocyter och mastceller) bildar en genomskinlig matris av bindväv och producerar speciella ämnen (heparin, histamin), andra (makrofager) tillhandahåller fagocytos, etc.
Den andra typen av fibrös vävnad är tät bindväv, som inte innehåller ett stort antal individuella celler, vilka i sin tur är uppdelade i vit och gul. Vit vävnad består av tätt packade kollagenfibrer (ligament, senor, periosteum), och gul vävnad består av kaotiskt sammanflätade elastinfibrer med inneslutningar av fibroblaster (del av ligament, membran i blodkärl, lungor).
Bindväv inkluderar även: blod, fett, ben och broskvävnad, men vi är inte intresserade av dem ännu, eftersom vi, när vi talar om fibroelastos, menar förändringar i fiberstrukturer. Och elastiska och fjädrande fibrer finns endast i lösa och täta bindväv.
Syntesen av fibroblaster och bildandet av bindvävsfibrer från dem regleras på hjärnnivå. Detta säkerställer konstansen av dess egenskaper (styrka, elasticitet, tjocklek). Om syntesen och utvecklingen av hjälpvävnad störs på grund av patologiska skäl (antalet fibroblaster ökar, deras "beteende" förändras), sker en proliferation av starka kollagenfibrer eller en förändring i tillväxten av elastiska (de förblir korta, vridna), vilket leder till en förändring av organmembranets egenskaper och vissa inre strukturer täckta med bindväv. De får en större tjocklek än nödvändigt, blir tätare, starkare och oelastiska, och liknar fibrös vävnad i ligament och senor, vilket kräver stor ansträngning att sträcka.
Sådan vävnad sträcker sig inte bra, vilket begränsar organets rörelser (automatiska rytmiska rörelser i hjärtat och blodkärlen, förändringar i lungornas storlek vid inandning och utandning), därav störningar i blodtillförseln och andningsorganen, vilket leder till syrebrist.
Faktum är att kroppens blodtillförsel sker tack vare hjärtat, som fungerar som en pump, och två blodcirkulationer. Lungcirkulationen ansvarar för blodtillförsel och gasutbyte i lungorna, varifrån syre levereras till hjärtat med blodflödet, och därifrån till den systemiska cirkulationen och distribueras i hela kroppen, vilket ger andning till organ och vävnader.
Det elastiska membranet, som begränsar hjärtmuskelns sammandragning, minskar hjärtats funktionalitet, som inte pumpar blod lika aktivt, och därmed syre. Vid fibroelastos i lungorna försämras deras ventilation (osigenation), det är tydligt att mindre syre börjar komma in i blodet, vilket även med normal hjärtfunktion kommer att bidra till syrebrist (hypoxi) i vävnader och organ. [ 3 ]
Symtom fibroelastos
Hjärt- och pulmonell fibroelastos är två typer av sjukdomar som kännetecknas av en störning i fibersyntesen i bindväv. De har olika lokalisationer, men båda är potentiellt livshotande, eftersom de är förknippade med progressiv eller svår hjärt- och andningssvikt.
Pulmonell fibroelastos är en sällsynt typ av interstitiell sjukdom i detta viktiga organ i andningssystemet. Dessa inkluderar kroniska patologier i lungparenkymet med skador på alveolväggarna (inflammation, störningar i deras struktur och struktur), det inre slemhinnan i lungkapillärerna etc. Fibroelastos anses ofta vara en speciell sällsynt form av progressiv lunginflammation med en tendens till fibrösa förändringar i lungans och pleurans vävnader.
Det är nästan omöjligt att upptäcka sjukdomen i början, eftersom den kanske inte påminner om sig själv på cirka 10 år. Denna period kallas det klara intervallet. Uppkomsten av patologiska förändringar som ännu inte påverkar lungvolymen och gasutbytet kan upptäckas av en slump, under en detaljerad undersökning av lungorna i samband med en annan sjukdom i andningssystemet eller skada.
Sjukdomen kännetecknas av en långsam progression av symtom, så de första manifestationerna av sjukdomen kan fördröjas avsevärt i tid från dess debut. Symtomen intensifieras gradvis.
De första tecknen på sjukdomen som är värda att uppmärksamma är hosta och tilltagande andnöd. Sådana symtom blir ofta en konsekvens av en tidigare luftvägssjukdom, så de kan vara förknippade med en förkylning och dess konsekvenser under lång tid. Andnöd uppfattas ofta som en hjärtsjukdom eller åldersrelaterade förändringar. Sjukdomen diagnostiseras trots allt hos personer som närmar sig hög ålder.
Både patienter och läkare som undersöker dem kan göra misstag, vilket leder till sen upptäckt av en farlig sjukdom. Det är värt att vara uppmärksam på hostan, som är improduktiv vid fibroelastos, men inte stimuleras av mukolytika och slemlösande medel, utan stoppas av hostdämpande medel. En långvarig hosta av detta slag är ett karakteristiskt symptom på pulmonell fibroelastos.
Dyspné orsakas av progressiv andningssvikt på grund av förtjockning av alveolväggarna och pleura, en minskning av volymen och antalet alveolära hålrum i lungan (organets parenkym syns på röntgenbilden som en bikake). Symtomet intensifieras under påverkan av fysisk ansträngning, först betydande, och sedan även liten. Allt eftersom sjukdomen fortskrider förvärras den, vilket orsakar funktionsnedsättning och död hos patienten.
Progressionen av fibroelastos åtföljs av en försämring av det allmänna tillståndet: hypoxi leder till svaghet och yrsel, kroppsvikten minskar (anorexi utvecklas), nagelfalangerna förändras till typen av trumstockar, huden blir blek och får ett sjukligt utseende.
Hälften av patienterna utvecklar ospecifika symtom som andningssvårigheter och bröstsmärtor, karakteristiska för pneumothorax (ansamling av gaser i pleurahålan). Denna anomali kan också uppstå som ett resultat av skador, primära och sekundära lungsjukdomar, felaktig behandling, så den kan inte diagnostiseras.
Hjärtfibroelastos, liksom patologin för bindvävstillväxt i lungorna, kännetecknas av: blek hud, viktminskning, svaghet, som ofta är paroxysmal, andnöd. Ihållande subfebril temperatur utan tecken på förkylning eller infektion kan också observeras.
Många patienter upplever förändringar i leverstorlek. Levern ökar i storlek utan symtom på dysfunktion. Svullnad i ben, ansikte, armar och korsbensregionen är också möjlig.
En karakteristisk manifestation av sjukdomen anses vara ökande cirkulationssvikt i samband med hjärtrubbningar. I detta fall diagnostiseras takykardi (ökad hjärtfrekvens, ofta i kombination med arytmi), andnöd (även i frånvaro av fysisk aktivitet), vävnadscyanos (blåaktig färgning orsakad av ansamling av karboxyhemoglobin i blodet, dvs. en förening av hemoglobin med koldioxid på grund av stört blodflöde och därmed gasutbyte).
I detta fall kan symtom uppstå antingen omedelbart efter födseln av ett barn med denna patologi, eller över en tidsperiod. När äldre barn och vuxna drabbas, uppträder tecken på allvarlig hjärtsvikt vanligtvis mot bakgrund av en luftvägsinfektion, vilket fungerar som en utlösande faktor. [ 4 ]
Fibroelastos hos barn
Om pulmonell fibroelastos är en sjukdom hos vuxna, ofta med ursprung i barndomen, men som inte gör sig känd på länge, så uppträder en liknande patologi i hjärtats endokardium ofta redan före barnets födsel och påverkar barnets liv från de första ögonblicken. Denna sällsynta men allvarliga patologi orsakar svårbehandlad hjärtsvikt hos spädbarn, av vilka många dör inom 2 år. [ 5 ]
Endokardiell fibroelastos hos nyfödda är i de flesta fall resultatet av patologiska processer som inträffar i barnets kropp under fostertiden. Infektioner från modern, genetiska mutationer, avvikelser i utvecklingen av hjärt-kärlsystemet, ärftliga metabola sjukdomar - allt detta kan enligt forskare leda till förändringar i bindväven i hjärtmembranen. Särskilt om ett 4-7 månader gammalt foster utsätts för två eller flera faktorer samtidigt.
Till exempel, en kombination av avvikelser i hjärtats och kranskärlens utveckling (stenos, atresi, aortakoarktation, onormal utveckling av hjärtmuskelceller, endokardiell svaghet etc.), som bidrar till vävnadsischemi, i kombination med en inflammatorisk process på grund av infektion, lämnar barnet med praktiskt taget ingen chans att överleva. Medan organutvecklingsdefekter fortfarande kan korrigeras snabbt, kan progressiv fibroelastos bara bromsas, men inte botas.
Vanligtvis upptäcks hjärtfibroelastos hos fostret redan under graviditeten under ultraljudsdiagnostik i andra eller tredje trimestern. Ultraljud och ekokardiografi vid 20 till 38 veckor visade hyperekogenicitet, vilket indikerar förtjockning och kompaktering av endokardiet (vanligtvis diffust, mer sällan fokalt), en förändring i hjärtats storlek och form (organet förstoras och antar formen av en boll eller kula, de inre strukturerna jämnas gradvis ut). [ 6 ]
I 30–35 % av fallen upptäcktes fibroelastos före 26 veckors graviditet, i 65–70 % under den efterföljande perioden. Hos mer än 80 % av nyfödda är fibroelastos kombinerad med obstruktiva hjärtfel, dvs. den är sekundär, trots de tidiga stadierna av dess upptäckt. Vänsterkammarhyperplasi upptäcktes hos hälften av de drabbade barnen, vilket förklarar den höga förekomsten av fibroelastos i just denna hjärtstruktur. Patologier i aorta och dess klaff, som fastställts hos en tredjedel av barnen med endokardiell proliferation, leder också till en ökning (dilatation) av vänsterkammarens kammare och en störning av dess funktionalitet.
Vid instrumentellt bekräftad hjärtfibroelastos rekommenderar läkare att graviditeten avbryts. Hos nästan alla barn vars mödrar vägrat medicinsk abort bekräftades tecken på sjukdomen. Symtom på hjärtsvikt, karakteristiska för fibroelastos, uppträder inom ett år (sällan under det 2:a-3:e levnadsåret). Hos barn med en kombinerad form av sjukdomen upptäcks tecken på hjärtsvikt från de första levnadsdagarna.
Medfödda former av primär och kombinerad fibroelastos hos barn har oftast ett snabbt förlopp med utveckling av svår hjärtsvikt. Låg aktivitet, barnets slöhet, vägran att amma på grund av snabb trötthet, dålig aptit, ökad svettning tyder på dålig hälsa. Allt detta leder till att barnet inte går upp i vikt bra. Barnets hud är smärtsamt blek, hos vissa med en blåaktig nyans, oftast i nasolabialtriangeln.
Det finns tecken på dåligt immunförsvar, så sådana barn får ofta och snabbt luftvägsinfektioner, vilket komplicerar situationen. Ibland under de första dagarna och månaderna i livet uppvisar barnet inga cirkulationsstörningar, men frekventa infektioner och lungsjukdomar blir en utlösande faktor för utveckling av hjärtsvikt.
Ytterligare hälsoundersökningar av nyfödda och små barn med misstänkt fibroelastos eller tidigare diagnostiserad fibroelastos visade lågt blodtryck (hypotension), förstorat hjärtformat (kardiomegali), dämpade toner vid lyssnande på hjärtat, ibland systoliskt mumlande karakteristiskt för mitralisklaffinsufficiens, takykardi, dyspné. Lyssning på lungorna visar förekomst av väsande andning, vilket indikerar nästäppa.
Endokardiell skada på vänster kammare leder ofta till försvagning av hjärtats muskellager (myokardiet). Den normala hjärtrytmen består av två rytmiskt alternerande toner. Vid fibroelastos kan en tredje (och ibland en fjärde) ton uppstå. En sådan patologisk rytm är tydligt hörbar och liknar i sitt ljud en tretaktsgång hos en häst (galopp), vilket är anledningen till att den kallas galopprytm.
Ett annat symptom på fibroelastos hos små barn är uppkomsten av en hjärtpuckel. Faktum är att barnets revben under den tidiga postnatala perioden förblir icke-förbena och representeras av broskvävnad. Ökningen av hjärtats storlek leder till att det börjar trycka på de "mjuka" revbenen, vilket resulterar i att de böjs och antar en permanent framåtböjd form (hjärtpuckel). Vid fibroelastos hos vuxna bildas ingen hjärtpuckel på grund av styrkan och styvheten i revbenens benvävnad, även vid en ökning av alla hjärtats strukturer.
Bildandet av en hjärtpuckel indikerar i sig endast ett medfött hjärtfel utan att specificera dess natur. Men i vilket fall som helst är det förknippat med en ökning av hjärtats och dess ventriklars storlek.
Ödemsyndrom vid fibroelastos hos barn diagnostiseras sällan, men många barn upplever en förstorad lever, som börjar sticka ut med i genomsnitt 3 cm under kanten av revbensbågen.
Om fibroelastos förvärvas (till exempel är det en följd av inflammatoriska sjukdomar i hjärtmembranen), är den kliniska bilden oftast långsamt progressiv. Under en tid kan symtomen vara helt frånvarande, sedan uppträder svaga tecken på hjärtdysfunktion i form av andnöd vid fysisk ansträngning, ökad hjärtfrekvens, snabb trötthet och låg fysisk uthållighet. Lite senare börjar levern att förstoras, ödem och yrsel uppstår.
Alla symtom på förvärvad fibroelastos är ospecifika, vilket komplicerar diagnosen av sjukdomen och liknar kardiomyopati, lever- och njursjukdom. Sjukdomen diagnostiseras oftast i skedet av svår hjärtsvikt, vilket negativt påverkar behandlingsresultaten.
Komplikationer och konsekvenser
Det bör sägas att fibroelastos i hjärtat och lungorna är allvarliga patologier, vars förlopp beror på olika omständigheter. Medfödda hjärtfel komplicerar situationen avsevärt, vilket kan elimineras kirurgiskt i tidig ålder, men samtidigt finns det en ganska hög risk för dödsfall (cirka 10%).
Man tror att ju tidigare sjukdomen utvecklas, desto allvarligare blir dess konsekvenser. Detta bekräftas av det faktum att medfödd fibroelastos i de flesta fall har ett fulminant eller akut förlopp med snabb progression av hjärtsvikt. Utvecklingen av akut hjärtsvikt hos ett barn under 6 månader anses vara ett dåligt prognostiskt tecken.
Behandlingen garanterar dock inte fullständig återställning av hjärtfunktionen, utan bromsar bara utvecklingen av symtom på hjärtsvikt. Å andra sidan leder avsaknaden av sådan stödjande behandling till döden inom de första två åren av barnets liv.
Om hjärtsvikt upptäcks under de första dagarna och månaderna av ett spädbarns liv, kommer barnet troligtvis inte att överleva ens en vecka. Svaret på behandlingen varierar mellan barn. I avsaknad av en terapeutisk effekt finns det praktiskt taget inget hopp. Men med den hjälp som ges är den förväntade livslängden för ett sjukt barn kort (från flera månader till flera år).
Kirurgi och korrigering av medfödda hjärtfel som orsakat fibroelastos förbättrar vanligtvis patientens tillstånd. Med framgångsrik kirurgisk behandling av vänsterkammarhyperplasi och efterlevnad av läkarens krav kan sjukdomen få ett godartat förlopp: hjärtsvikt kommer att ha ett kroniskt förlopp utan tecken på progression. Även om hoppet om ett sådant resultat är litet.
När det gäller den förvärvade formen av hjärtfibroelastos blir den snabbt kronisk och fortskrider gradvis. Medicinering kan bromsa processen, men inte stoppa den.
Pulmonell fibroelastos, oavsett tidpunkten för uppkomsten av förändringar i organets parenkym och membran efter ljusperioden, börjar utvecklas snabbt och dödar faktiskt en person inom ett par år, vilket orsakar allvarlig andningssvikt. Det sorgliga är att effektiva metoder för att behandla sjukdomen ännu inte har utvecklats. [ 7 ]
Diagnostik fibroelastos
Endomyokardiell fibroelastos, vars symtom i de flesta fall upptäcks i tidig ålder, är en medfödd sjukdom. Om vi utesluter de sällsynta fall där sjukdomen började utvecklas i sen barndom och vuxen ålder som en komplikation av skador och somatiska sjukdomar, är det möjligt att identifiera patologin under prenatalperioden, det vill säga före barnets födelse.
Läkare tror att patologiska förändringar i endokardvävnaderna, förändringar i fostrets hjärtas form och vissa egenskaper hos dess funktion, karakteristiska för fibroelastos, kan fastställas redan i den 14:e graviditetsveckan. Men detta är fortfarande en ganska kort period, och det kan inte uteslutas att sjukdomen kan manifestera sig något senare, närmare graviditetens tredje trimester, och ibland ett par månader före förlossningen. Det är därför det vid övervakning av gravida kvinnor rekommenderas att genomföra kliniska ultraljudsundersökningar av fostrets hjärta med flera veckors mellanrum.
Med vilka tecken kan läkare misstänka sjukdomen under nästa ultraljud? Mycket beror på sjukdomsformen. Oftast diagnostiseras fibroelastos i vänster kammare, men denna struktur är inte alltid förstorad. Den dilaterade formen av sjukdomen med en förstorad vänster kammare i hjärtat kan lätt bestämmas under en ultraljudsundersökning genom hjärtats sfäriska form, vars spets representeras av vänster kammare, den allmänna ökningen av organets storlek och utbuktningen av interventrikulära septum mot höger kammare. Men det huvudsakliga tecknet på fibroelastos är förtjockning av endokardiet, liksom hjärtseptum med en karakteristisk ökning av ekogeniciteten hos dessa strukturer, vilket bestäms genom en specifik ultraljudsundersökning.
Studien utförs med hjälp av speciell ultraljudsutrustning med kardiologiprogram. Fosterekokardiografi skadar inte modern eller det ofödda barnet, utan möjliggör inte bara identifiering av anatomiska förändringar i hjärtat, utan också att bestämma kranskärlens tillstånd, förekomsten av blodproppar i dem och förändringar i hjärtmembranens tjocklek.
Fosterekokardiografi ordineras inte bara i närvaro av avvikelser vid avkodning av ultraljudsresultat, utan också vid moderns infektion (särskilt viral), tar potenta läkemedel, ärftlig predisposition, förekomst av metabola störningar samt medfödda hjärtsjukdomar hos äldre barn.
Fosterekokardiografi kan också upptäcka andra medfödda former av fibroelastos. Till exempel fibroelastos i höger kammare, en utbredd process med samtidig skada på vänster kammare och angränsande strukturer: höger kammare, hjärtklaffar, förmak, kombinerade former av fibroelastos, endomyokardiell fibroelastos med förtjockning av kammarens inre slemhinna och involvering av en del av myokardiet i den patologiska processen (vanligtvis i kombination med trombos i hjärtväggen).
Endokardiell fibroelastos som upptäcks vid prenatal ålder har en mycket dålig prognos, så läkare rekommenderar att graviditeten avbryts i detta fall. Möjligheten till en felaktig diagnos utesluts genom en upprepad ultraljudsundersökning av fostrets hjärta, som utförs 4 veckor efter den första undersökningen som avslöjade patologin. Det är tydligt att det slutgiltiga beslutet om att avbryta eller bibehålla graviditeten ligger hos föräldrarna, men de måste vara medvetna om vilket slags liv de dömer barnet till.
Endokardiell fibroelastos upptäcks inte alltid under graviditet, särskilt med tanke på att inte alla blivande mödrar registrerar sig på en kvinnoklinik och genomgår förebyggande ultraljudsdiagnostik. Barnets sjukdom i livmodern har praktiskt taget ingen effekt på den gravida kvinnans tillstånd, så födelsen av ett sjukt barn blir ofta en obehaglig överraskning.
I vissa fall får både föräldrar och läkare veta om barnets sjukdom flera månader efter barnets födsel. I detta fall kan laboratorieblodprover inte visa något annat än en ökning av natriumkoncentrationen (hypernatremi). Men deras resultat kommer att vara användbara vid differentialdiagnostik för att utesluta inflammatoriska sjukdomar.
Det finns fortfarande hopp för instrumentell diagnostik. En standardundersökning av hjärtat (EKG) är inte särskilt indikativ vid fibroelastos. Den hjälper till att identifiera störningar i hjärtat och hjärtmuskelns elektriska ledningsförmåga, men specificerar inte orsakerna till sådana störningar. Således indikerar en förändring i EKG-spänningen (vid yngre ålder är den vanligtvis underskattad, vid äldre ålder - tvärtom, alltför hög) kardiomyopati, vilket kan associeras inte bara med hjärtpatologier, utan också med metabola störningar. Takykardi är ett symptom på hjärtsjukdomar. Och om båda hjärtats kammare är påverkade kan kardiogrammet i allmänhet verka normalt. [ 8 ]
Datortomografi (CT) är ett utmärkt icke-invasivt verktyg för att upptäcka kardiovaskulär förkalkning och utesluta perikardit.[ 9 ]
Magnetisk resonanstomografi (MRT) kan vara användbar för att upptäcka fibroelastos eftersom biopsi är invasiv. En hypointens kant på en myokardiell perfusionssekvens och en hyperintens kant på en fördröjd förstärkningssekvens tyder på fibroelastos.[ 10 ]
Men detta betyder inte att studien ska överges, eftersom den hjälper till att bestämma hjärtats arbete och graden av att utveckla hjärtsvikt.
När symtom på hjärtsvikt uppstår och patienten rådfrågar en läkare om detta, ordineras även: lungröntgen, datortomografi eller magnetisk resonanstomografi av hjärtat, ekokardiografi (EchoCG). I tveksamma fall är det nödvändigt att tillgripa en biopsi av hjärtvävnad med efterföljande histologisk undersökning. Diagnosen är mycket allvarlig, därför kräver den samma tillvägagångssätt för diagnos, även om behandlingen inte skiljer sig mycket från symtomatisk behandling för kranskärlssjukdom och hjärtsvikt.
Men även en sådan noggrann undersökning kommer inte att vara användbar om dess resultat inte används i differentialdiagnostik. EKG-resultat kan användas för att skilja akut fibroelastos från idiopatisk myokardit, exsudativ perikardit, aortastenos. Samtidigt kommer laboratorietester inte att visa tecken på inflammation (leukocytos, ökad ESR, etc.), och temperaturmätningar kommer inte att visa hypertermi.
Analys av hjärtljud och mumling, förändringar i förmakens storlek och en studie av anamnesen hjälper till att skilja endokardiell fibroelastos från isolerad mitralisklaffinsufficiens och mitralisklaffdefekt.
Analys av anamnestiska data är användbart för att skilja mellan fibroelastos och hjärt- och aortastenos. Vid aortastenos är det också värt att uppmärksamma att sinusrytmen bibehålls och att tromboembolism inte förekommer. Hjärtrytmrubbningar och trombavlagringar observeras inte heller vid exsudativ perikardit, men sjukdomen manifesterar sig med temperaturökning och feber.
Den största svårigheten är att skilja endokardiell fibroelastos från kongestiv kardiomyopati. I detta fall har fibroelastos, även om den i de flesta fall inte åtföljs av uttalade hjärtledningsrubbningar, en mindre gynnsam behandlingsprognos.
Vid kombinerade patologier är det nödvändigt att vara uppmärksam på eventuella avvikelser som upptäcks under ett tomogram eller ultraljud av hjärtat, eftersom medfödda defekter avsevärt komplicerar fibroelastosens förlopp. Om kombinerad endokardiell fibroelastos upptäcks under den intrauterina perioden är det olämpligt att upprätthålla graviditeten. Det är mycket mer humant att avbryta den.
Diagnos av pulmonell fibroelastos
Diagnos av pulmonell fibroelastos kräver också viss kunskap och färdigheter från läkaren. Faktum är att sjukdomens symtom är ganska heterogena. Å ena sidan indikerar de kongestiv lungsjukdom (icke-produktiv hosta, andnöd), och å andra sidan kan de också vara en manifestation av hjärtsjukdom. Därför kan diagnosen av sjukdomen inte reduceras till att endast ange symtom och auskultation.
Blodprover av patienten hjälper till att utesluta inflammatoriska lungsjukdomar, men ger inte information om kvantitativa och kvalitativa förändringar i vävnader. Förekomsten av tecken på eosinofili hjälper till att skilja sjukdomen från lungfibros, som är likartad i manifestationer, men varken förkastar eller bekräftar faktumet av fibroelastos.
Instrumentella studier anses vara mer vägledande: lungröntgen och tomografisk undersökning av andningsorganen, samt funktionella analyser, som består av att bestämma andningsvolymer, lungans vitalkapacitet och tryck i organet.
Vid pulmonell fibroelastos är det värt att uppmärksamma minskningen av den externa andningsfunktionen, mätt under spirometri. Minskningen av aktiva alveolära hålrum påverkar lungornas vitala kapacitet (VCL) avsevärt, och förtjockningen av väggarna i de inre strukturerna påverkar organets diffusionskapacitet (DCL), vilket säkerställer ventilation och gasutbytesfunktioner (enkelt uttryckt, absorption av koldioxid från blodet och avgivning av syre).
Karakteristiska tecken på pleeuroparenkymal fibroelastos är en kombination av begränsat luftflöde in i lungorna (obstruktion) och nedsatt lungexpansion vid inandning (restriktion), försämrad yttre andningsfunktion, måttlig pulmonell hypertension (ökat tryck i lungorna), diagnostiserad hos hälften av patienterna.
En lungvävnadsbiopsi visar karakteristiska förändringar i organets inre struktur. Dessa inkluderar: fibros i pleura och parenkym i kombination med elastos i alveolväggarna, ansamling av lymfocyter i området med kompakterade alveolära septa, omvandling av fibroblaster till muskelvävnad som inte är typisk för dem, och förekomst av ödematös vätska.
Tomogrammet visar skador på lungorna i de övre delarna i form av pleurakompakteringsfokus och strukturella förändringar i parenkymet. Den förstorade bindväven i lungorna liknar muskelvävnad i färg och egenskaper, men lungvolymen minskar. Ganska stora luftinnehållande hålrum (cystor) finns i parenkymet. Karakteristiskt är irreversibel fokal (eller diffus) expansion av bronker och bronkioler (traktionsbronkiektasi) och ett lågt läge av diafragmakupolen.
Radiologiska undersökningar avslöjar områden med "slipat glas" och "bikakelunga" hos många patienter, vilket tyder på ojämn ventilation av lungorna på grund av förekomsten av vävnadskompakteringsfokus. Ungefär hälften av patienterna har förstorade lymfkörtlar och lever.
Pulmonell fibroelastos bör differentieras från fibros orsakad av parasitinfektion och associerad eosinofili, endokardiell fibroelastos, lungsjukdomar med nedsatt ventilation och en "bikakelunga"-bild, den autoimmuna sjukdomen histicotitis X (en form av denna patologi med lungskada kallas Hand-Schüller-Christian sjukdom), manifestationer av sarkoidos och lungtuberkulos.
Behandling fibroelastos
Fibroelastos, oavsett var den sitter, anses vara en farlig och praktiskt taget obotlig sjukdom. Patologiska förändringar i pleura och lungparenkym kan inte återställas med medicinering. Och inte ens användning av hormonella antiinflammatoriska läkemedel (kortikosteroider) i kombination med bronkdilaterare ger önskat resultat. Bronkdilaterare hjälper till att lindra patientens tillstånd något, vilket lindrar det obstruktiva syndromet, men de påverkar inte de processer som sker i lungorna, så de kan endast användas som stödjande behandling.
Kirurgisk behandling av pulmonell fibroelastos är också ineffektiv. Den enda operationen som skulle kunna förändra situationen är en donatororgantransplantation. Men lungtransplantation har tyvärr samma ogynnsamma prognos. [ 11 ]
Enligt utländska forskare kan fibroelastos också betraktas som en av de vanligaste komplikationerna vid lung- eller benmärgsstamcellstransplantation. I båda fallen sker förändringar i lungornas bindvävsfibrer, vilket påverkar den externa andningens funktion.
Sjukdomen fortskrider utan behandling (och effektiv behandling saknas för närvarande), och cirka 40 % av patienterna dör av andningssvikt inom 1,5–2 år. Livslängden för de som blir kvar är också kraftigt begränsad (upp till 10–20 år), liksom deras arbetsförmåga. Personen blir funktionsnedsatt.
Hjärtfibroelastos anses också vara en medicinskt obotlig sjukdom, särskilt om det är en medfödd patologi. Vanligtvis lever barn inte till 2 år. De kan bara räddas genom en hjärttransplantation, vilket i sig är en svår operation med hög risk och oförutsägbara konsekvenser, särskilt i så ung ålder.
Hos vissa spädbarn är det möjligt att korrigera medfödda hjärtfel kirurgiskt så att de inte förvärrar det sjuka barnets tillstånd. Vid artärstenos installeras en kärldilatator - en shunt (aortokoronär bypass). Vid utvidgning av hjärtats vänstra kammare återställs dess form snabbt. Men inte ens en sådan operation garanterar att barnet kommer att klara sig utan en transplantation. Cirka 20-25 % av spädbarnen överlever, och de lider av hjärtsvikt hela livet, dvs. de anses inte vara friska.
Om sjukdomen är förvärvad är det värt att kämpa för barnets liv med hjälp av mediciner. Men det är viktigt att förstå att ju tidigare sjukdomen manifesterar sig, desto svårare blir det att bekämpa den.
Läkemedelsbehandling syftar till att bekämpa och förebygga förvärring av hjärtsvikt. Patienter ordineras följande hjärtläkemedel:
- ACE-hämmare (angiotensinkonverterande enzym) som påverkar blodtrycket och upprätthåller det inom normala gränser (kaptopril, enalapril, benazepril, etc.),
- betablockerare som används för att behandla hjärtrytmrubbningar, arteriell hypertoni och förebygga hjärtinfarkt (anaprilin, bisoprolol, metoprolol),
- hjärtglykosider, som vid långvarig användning inte bara stöder hjärtats funktion (ökar kaliumhalten i kardiomyocyter och förbättrar hjärtmuskelns konduktivitet), utan också kan minska graden av endokardiell förtjockning något (digoxin, gitoxin, strofantin),
- kaliumsparande diuretika (spironolakton, veroshpiron, decriz), som förebygger vävnadsödem,
- antitrombotisk behandling med antikoagulantia (kardiomagnyl, magnicor), som förhindrar bildandet av blodproppar och cirkulationsstörningar i kranskärlen.
Vid den kongenitala formen av endokardiell fibroelastos främjar inte stödjande behandling återhämtning, men minskar risken för dödsfall från hjärtsvikt eller tromboembolism med 70–75 %. [ 12 ]
Mediciner
Som vi kan se är behandlingen av endokardiell fibroelastos praktiskt taget inte annorlunda än behandlingen av hjärtsvikt. I båda fallen tar kardiologer hänsyn till svårighetsgraden av kardiopati. Förskrivning av läkemedel är strikt individuell, med hänsyn till patientens ålder, samtidiga sjukdomar, form och grad av hjärtsvikt.
Vid behandling av förvärvad endokardiell fibroelastos används läkemedel från 5 grupper. Låt oss betrakta ett läkemedel från varje grupp.
"Enalapril" är ett läkemedel från gruppen ACE-hämmare, som produceras i form av tabletter i olika doser. Läkemedlet ökar koronarblodflödet, vidgar artärerna, sänker blodtrycket utan att påverka hjärncirkulationen, saktar ner och minskar expansionen av vänster hjärtkammare. Läkemedlet förbättrar blodtillförseln till hjärtmuskeln, minskar effekterna av ischemi, minskar blodkoagulering något, förhindrar bildandet av blodproppar och har en lätt diuretisk effekt.
Vid hjärtsvikt förskrivs läkemedlet för en period på mer än sex månader eller permanent. Läkemedlet påbörjas med en minimidos (2,5 mg) och ökas gradvis med 2,5–5 mg var 3–4:e dag. Den permanenta dosen är den som tolereras väl av patienten och som upprätthåller blodtrycket inom det normala intervallet.
Den maximala dagliga dosen är 40 mg. Den kan tas en gång eller delas upp i två doser.
Om blodtrycket är under det normala minskas dosen gradvis. Behandling med Enalapril bör inte avbrytas abrupt. Det rekommenderas att ta en underhållsdos på 5 mg per dag.
Läkemedlet är avsett för behandling av vuxna patienter, men kan även förskrivas till barn (säkerheten har inte officiellt fastställts, men vid fibroelastos står livet för en liten patient på spel, så riskförhållandet beaktas). ACE-hämmaren förskrivs inte till patienter med intolerans mot läkemedlets komponenter, med porfyri, graviditet och amning. Om patienten tidigare har haft angioödem medan han tagit något läkemedel i denna grupp, är Enalapril förbjudet.
Försiktighet bör iakttas vid förskrivning av läkemedlet till patienter med samtidiga patologier: allvarliga njur- och leversjukdomar, hyperkalemi, hyperaldosteronism, aorta- eller mitralisklaffstenos, systemiska bindvävspatologier, hjärtischemi, hjärnsjukdom, diabetes mellitus.
Vid behandling med läkemedlet ska konventionella diuretika inte tas för att undvika uttorkning och en stark hypotensiv effekt. Samtidig administrering med kaliumsparande diuretika kräver dosjustering, eftersom det finns en hög risk för hyperkalemi, vilket i sin tur framkallar hjärtarytmi, kramper, minskad muskeltonus, ökad svaghet etc.
Läkemedlet "Enalapril" tolereras vanligtvis väl, men vissa patienter kan uppleva biverkningar. De vanligaste är: en stark blodtryckssänkning upp till kollaps, huvudvärk och yrsel, sömnstörningar, ökad trötthet, reversibel förlust av balans, hörsel och syn, uppkomst av tinnitus, andnöd, hosta utan sputumsekretion, förändringar i blodets och urinens sammansättning, vilket vanligtvis indikerar felaktig lever- och njurfunktion. Möjligt: håravfall, minskad sexuell lust, symtom på "värmevallningar" (känsla av värme och hjärtklappning, hyperemi i ansiktets hud etc.).
"Bisoprolol" är en betablockerare med selektiv verkan, som har hypotensiva och antiischemiska effekter, och hjälper till att bekämpa manifestationer av takykardi och arytmi. Ett budgetläkemedel i tablettform som förhindrar utvecklingen av hjärtsvikt vid endokardiell fibroelastos. [ 13 ]
Liksom många andra läkemedel som förskrivs mot kranskärlssjukdom och hjärtsvikt, förskrivs Bisoprolol under lång tid. Det är lämpligt att ta det på morgonen före eller under måltider.
När det gäller de rekommenderade doserna väljs de individuellt beroende på blodtrycksmätningarna och de läkemedel som förskrivs parallellt med detta läkemedel. I genomsnitt är en engångsdos (även daglig dos) 5–10 mg, men med en liten tryckökning kan den minskas till 2,5 mg. Den maximala dosen som kan förskrivas till en patient med normalt fungerande njurar är 20 mg, men endast vid konstant högt blodtryck.
Att öka de angivna doserna är endast möjligt med läkarens tillstånd. Men vid allvarliga lever- och njursjukdomar anses 10 mg vara den maximala tillåtna dosen.
Vid komplex behandling av hjärtsvikt mot bakgrund av vänsterkammardysfunktion, vilket oftast uppstår vid fibroelastos, väljs en effektiv dos genom att gradvis öka dosen med 1,25 mg. I detta fall börjar man med lägsta möjliga dos (1,25 mg). Dosen ökas med 1 veckas mellanrum.
När dosen når 5 mg ökas intervallet till 28 dagar. Efter 4 veckor ökas dosen med 2,5 mg. Genom att följa detta intervall och norm når de 10 mg, vilket patienten måste ta under lång tid eller konstant.
Om en sådan dos tolereras dåligt minskas den gradvis till en behaglig nivå. Behandling med en betablockerare bör inte heller avbrytas abrupt.
Läkemedlet bör inte förskrivas vid överkänslighet mot läkemedlets aktiva och hjälpsubstanser, akut och dekompenserad hjärtsvikt, kardiogen chock, atrioventrikulärt block grad 2-3, bradykardi, ihållande lågt blodtryck och vissa andra hjärtsjukdomar, svår bronkialastma, bronkoobstruktion, allvarliga perifera cirkulationsstörningar, metabolisk acidos.
Försiktighet bör iakttas vid förskrivning av komplex behandling. Kombination av bisoprolol med vissa antiarytmika (kinidin, lidokain, fenytoin etc.), kalciumantagonister och centralt blodtryckssänkande läkemedel rekommenderas därför inte.
Obehagliga symtom och störningar som är möjliga under behandling med Bisoprolol: ökad trötthet, huvudvärk, värmevallningar, sömnstörningar, blodtryckssänkning och yrsel vid uppstigning, hörselnedsättning, mag-tarmbesvär, lever- och njursjukdomar, minskad potens, muskelsvaghet och kramper. Ibland klagar patienter på perifera cirkulationsstörningar, vilket manifesterar sig i form av temperatursänkning eller domningar i extremiteter, särskilt fingrar och tår.
Vid samtidiga sjukdomar i bronkopulmonala systemet, njurar, lever och diabetes mellitus är risken för biverkningar högre, vilket indikerar en förvärring av sjukdomen.
"Digoxin" är en populär budgethjärtglykosid baserad på fingerborgsblomma, som dispenseras strikt på recept (i tabletter) och bör användas under läkares överinseende. Injektionsbehandling utförs på sjukhus under förvärring av kranskärlssjukdom och hjärtsvikt, tabletter förskrivs kontinuerligt i minimalt effektiva doser, eftersom läkemedlet har en toxisk och narkotisk effekt.
Den terapeutiska effekten består i att förändra styrkan och amplituden av myokardkontraktioner (ger hjärtat energi, stöder det vid ischemiska tillstånd). Läkemedlet har också en vasodilaterande (minskar trängsel) och viss diuretisk effekt, vilket hjälper till att lindra svullnad och minska svårighetsgraden av andningssvikt, vilket manifesteras som andnöd.
Faran med digoxin och andra hjärtglykosider är att de, om de överdoseras, kan framkalla hjärtarytmi orsakad av ökad excitabilitet i hjärtmuskeln.
Vid förvärring av hjärtsvikt förskrivs läkemedlet i form av injektioner, varvid en individuell dos väljs med hänsyn till tillståndets svårighetsgrad och patientens ålder. När tillståndet stabiliseras byts de till tabletter.
Vanligtvis är standarddosen av läkemedlet 0,25 mg. Administreringsfrekvensen kan variera från 1 till 5 gånger per dag med lika stora intervall. I det akuta skedet av hjärtsvikt kan den dagliga dosen uppgå till 1,25 mg, och när tillståndet stabiliseras permanent är det nödvändigt att ta en underhållsdos på 0,25 (mer sällan 0,5) mg per dag.
Vid förskrivning av läkemedlet till barn beaktas patientens vikt. En effektiv och säker dos beräknas till 0,05-0,08 mg per kg kroppsvikt. Men läkemedlet förskrivs inte konstant, utan i 1-7 dagar.
Dosen av hjärtglykosid bör ordineras av en läkare, med hänsyn till patientens tillstånd och ålder. Samtidigt är det mycket farligt att justera doserna oberoende av varandra eller ta två läkemedel med en sådan effekt samtidigt.
"Digoxin" är inte förskrivet för instabil angina, svåra hjärtarytmier, AV-hjärtblock grad 2-3, hjärttamponad, Adams-Stokes-Morgagni syndrom, isolerad bikuspidalisklaffstenos och aortastenos, medfödd hjärtfel kallad Wolff-Parkinson-White syndrom, hypertrofisk obstruktiv kardiomyopati, endo-, peri- och myokardit, thorakal aortaaneurysm, hyperkalcemi, hypokalemi och vissa andra patologier. Listan över kontraindikationer är ganska lång och inkluderar syndrom med flera manifestationer, så beslutet om möjligheten att använda detta läkemedel kan endast fattas av en specialist.
Digoxin har också biverkningar. Dessa inkluderar hjärtrytmrubbningar (till följd av felaktigt vald dos och överdosering), aptitlöshet, illamående (ofta med kräkningar), tarmproblem, svår svaghet och hög trötthet, huvudvärk, uppkomsten av "flugor" framför ögonen, en minskning av nivån av blodplättar och blodkoagulationsrubbningar, allergiska reaktioner. Oftast är uppkomsten av dessa och andra symtom förknippade med att ta stora doser av läkemedlet, mer sällan vid långtidsbehandling.
"Spironolakton" är en mineralokortikoidantagonist. Den har en diuretisk effekt som främjar utsöndringen av natrium, klor och vatten, men bibehåller kalium, vilket är nödvändigt för hjärtats normala funktion, eftersom dess ledande funktion huvudsakligen är baserad på detta element. Det hjälper till att lindra ödem. Det används som ett adjuvans vid hjärtsvikt.
Vid hjärtsvikt förskrivs läkemedlet beroende på sjukdomsfasen. Vid exacerbation kan läkemedlet förskrivas både i form av injektioner och i tabletter med en dos på 50-100 mg per dag. När tillståndet stabiliseras förskrivs en underhållsdos på 25-50 mg under lång tid. Om balansen mellan kalium och natrium störs i riktning mot en minskning av kalium och natrium kan dosen ökas tills en normal koncentration av spårämnen har uppnåtts.
Inom pediatrik beräknas den effektiva dosen baserat på ett förhållande på 1-3 mg spironolakton per kilogram av patientens kroppsvikt.
Som vi kan se är även här valet av rekommenderad dos individuellt, liksom fallet är med förskrivningen av många andra läkemedel som används inom kardiologi.
Kontraindikationer för användning av diuretika kan vara: överskott av kalium eller låga natriumnivåer i kroppen, patologi i samband med avsaknad av urinering (anuri), allvarlig njursjukdom med nedsatt funktion. Läkemedlet är inte förskrivet till gravida kvinnor och ammande mödrar, såväl som till de som har intolerans mot läkemedlets komponenter.
Försiktighet bör iakttas vid användning av läkemedlet till patienter med AV-hjärtblock (kan förvärras), kalciumöverskott (hyperkalcemi), metabolisk acidos, diabetes mellitus, menstruationsrubbningar och leversjukdom.
Intag av läkemedlet kan orsaka huvudvärk, dåsighet, förlust av balans och koordination av rörelser (ataxi), förstorade bröstkörtlar hos män (gynekomasti) och impotens, förändringar i menstruationens natur, förhöjd röst och överdriven hårväxt hos kvinnor (hirsutism), smärta i epigastrium och mag-tarmbesvär, tarmkolik, njurdysfunktion och mineralobalans. Hud- och allergiska reaktioner är möjliga.
Biverkningar observeras vanligtvis när den erforderliga dosen överskrids. Ödem kan uppstå när dosen är otillräcklig.
"Magnicor" är ett läkemedel som förhindrar bildandet av blodproppar, baserat på acetylsalicylsyra och magnesiumhydroxid. Ett av de effektiva sätten för antitrombotisk behandling som förskrivs vid hjärtsvikt. Det har en smärtstillande, antiinflammatorisk, trombocythämmande effekt och påverkar andningsfunktionen. Magnesiumhydroxid minskar den negativa effekten av acetylsalicylsyra på mag-tarmslemhinnan.
Vid endomyokardial fibroelastos förskrivs läkemedlet i profylaktiska syften, därför hålls den lägsta effektiva dosen - 75 mg, vilket motsvarar 1 tablett. Vid hjärtischemi på grund av trombbildning och efterföljande förträngning av kranskärlens lumen är initialdosen 2 tabletter, och underhållsdosen motsvarar den profylaktiska dosen.
Att överskrida den rekommenderade dosen ökar risken för blödning som är svår att stoppa avsevärt.
Doserna är indicerade för vuxna patienter på grund av att läkemedlet innehåller acetylsalicylsyra, vars användning vid åldern under 15 år kan få allvarliga konsekvenser.
Läkemedlet är inte förskrivet till patienter i barndomen och tidig tonår, vid intolerans mot acetylsalicylsyra och andra komponenter i läkemedlet, "aspirin" astma (i historien), akut erosiv gastrit, magsår, hemorragisk diates, allvarliga lever- och njursjukdomar, vid allvarlig dekompenserad hjärtsvikt.
Under graviditet förskrivs Magnicor endast i extrema fall och endast under 1:a-2:a trimestern, med hänsyn till den eventuella negativa effekten på fostret och graviditetens förlopp. Under 3:e trimestern av graviditeten är sådan behandling oönskad, eftersom den bidrar till en minskad livmoderns kontraktilitet (förlängd förlossning) och kan orsaka allvarlig blödning. Fostret kan ha pulmonell hypertension och njurfunktionsnedsättning.
Biverkningar av läkemedlet inkluderar symtom från mag-tarmkanalen (dyspepsi, epigastrisk och buksmärta, viss risk för magblödning med utveckling av järnbristanemi). Mot bakgrund av att ta läkemedlet är näsblod, blödande tandkött och urinvägsorgan möjliga.
Överdosering kan orsaka yrsel, svimning och ringningar i öronen. Allergiska reaktioner är inte ovanliga, särskilt i samband med överkänslighet mot salicylater. Anafylaxi och andningssvikt är dock sällsynta biverkningar.
Valet av läkemedel i komplexterapi och rekommenderade doser bör vara strikt individuellt. Särskild försiktighet bör iakttas vid behandling av gravida kvinnor, ammande mödrar, barn och äldre patienter.
Traditionell medicin och homeopati
Hjärtfibroelastos är en allvarlig och svår sjukdom med ett karakteristiskt progressivt förlopp och praktiskt taget ingen chans till återhämtning. Det är tydligt att effektiv behandling av en sådan sjukdom med folkmediciner är omöjlig. Traditionella medicinska recept, som huvudsakligen handlar om örtbehandling, kan endast användas som ett hjälpmedel och endast med läkarens tillstånd, för att inte komplicera en redan dålig prognos.
När det gäller homeopatiska läkemedel är deras användning inte förbjuden och kan vara en del av en omfattande behandling för hjärtsvikt. I det här fallet talar vi dock inte så mycket om behandling som om att förhindra utvecklingen av hjärtsvikt.
Läkemedlen bör förskrivas av en erfaren homeopat, och frågan om möjligheten att inkludera dem i komplex terapi ligger inom den behandlande läkarens kompetens.
Vilka homeopatiska läkemedel hjälper till att fördröja utvecklingen av hjärtsvikt vid fibroelastos? Vid akut hjärtsvikt vänder sig homeopater till följande läkemedel: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis, Acidum oxalicum. Trots likheten i indikationerna förlitar sig läkare på de externa manifestationerna av ischemi i form av cyanos (dess grad och prevalens) och smärtsyndromets natur när de väljer ett effektivt läkemedel.
Vid hjärtsvikt kan följande ingå i underhållsbehandlingen: Lachesis och Nayu, Lycopus (i de initiala stadierna av hjärtförstoring), Laurocerasus (vid andnöd i vila), Latrodectus mactans (vid klaffpatologier), hagtornspreparat (särskilt användbara vid endomyokardiella lesioner).
Vid stark hjärtrytm kan följande förskrivas för symptomatisk behandling: Spigelia, Glonoinum (mot takykardi), Aurum metallicum (mot högt blodtryck).
För att minska svårighetsgraden av andnöd hjälper följande: Grindelia, Spongia och Lahegis. För att lindra hjärtsmärtor kan följande förskrivas: Cactus, Cereus, Naya, Cuprum, för att lindra ångest mot denna bakgrund - Aconitum. Vid utveckling av hjärtastma är följande indicerade: Digitalis, Laurocerasus, Lycopus.
Förebyggande
Förebyggande av förvärvad fibroelastos i hjärtat och lungorna består av förebyggande och snabb behandling av infektions- och inflammatoriska sjukdomar, särskilt när det gäller skador på vitala organ. Effektiv behandling av den underliggande sjukdomen hjälper till att förhindra farliga konsekvenser, inklusive fibroelastos. Detta är en utmärkt anledning att ta väl hand om din hälsa och kommande generationers hälsa, det så kallade arbetet för en hälsosam framtid och ett långt liv.
Prognos
De bindvävsförändringar som är förknippade med hjärt- och lungfibroelastos anses vara irreversibla. Även om vissa läkemedel kan minska endokardiets tjocklek något med långtidsbehandling, garanterar de inte botemedel. Även om tillståndet inte alltid är dödligt är prognosen fortfarande relativt dålig. 4-årsöverlevnaden är 77 %. [ 14 ]
Den värsta prognosen, som vi redan nämnt, gäller för den medfödda formen av hjärtfibroelastos, där manifestationerna av hjärtsvikt är synliga redan under de första veckorna och månaderna av barnets liv. Endast en hjärttransplantation kan rädda barnet, vilket i sig är en riskabel operation i en så tidig period, och den måste göras före 2 års ålder. Sådana barn lever vanligtvis inte längre.
Andra operationer gör det bara möjligt att undvika barnets tidiga död (och inte alltid), men kan inte helt bota honom från hjärtsvikt. Döden inträffar med dekompensation och utveckling av andningssvikt.
Prognosen för pulmonell fibroelastos beror på sjukdomens egenskaper. Om symtomen utvecklas snabbt är chansen extremt liten. Om sjukdomen fortskrider gradvis kan patienten leva i cirka 10–20 år, tills andningssvikt uppstår på grund av förändringar i lungans alveoler.
Många svårbehandlade patologier kan undvikas om förebyggande åtgärder vidtas. Vid hjärtfibroelastos handlar det först och främst om att förebygga de faktorer som kan påverka fostrets utveckling av hjärtat och cirkulationssystem (med undantag för ärftlig predisposition och mutationer, mot vilka läkare är maktlösa). Om de inte kan undvikas hjälper tidig diagnostik till att identifiera patologin i ett skede då graviditetsavbrott är möjligt, vilket i denna situation anses humant.

