Medicinsk expert av artikeln
Nya publikationer
Dubbla livmödrar
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
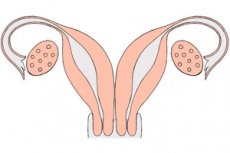
En dubbellivmoder är en mycket sällsynt medfödd sjukdom. Det är en utvecklingsdefekt i reproduktionsorganet, som under sin utveckling paras ihop, till följd av embryogenetisk bristande sammansmältning av Müllerska gångarna. En dubbellivmoder har två separata livmoderhalsar och ibland till och med en dubbel vagina: var och en av livmodrarna är utrustad med ett horn anslutet till äggledaren, som "tittar" på motsvarande äggstock.
Kvinnor med dubbel livmoder inser inte alltid deras "särdrag", eftersom anomalin kanske inte manifesterar sig kliniskt, och graviditet är ganska sannolik. Om sjukdomen skapar några problem med reproduktiv hälsa, tillgriper de kirurgi - det enda sättet att korrigera patologin.
Epidemiologi
Dubbel livmoder är en medfödd defekt i reproduktionsmekanismen. Denna sjukdom uppstår som ett resultat av en fullständig brist på förbindelse mellan Müllerska kanalerna längs mittlinjen, vilket leder till bildandet av två separata livmoderorgan med en vaginal septum. Denna anomali anses vara sällsynt: incidensen varierar från 1:1000 till 1:30000 (enligt statistisk information som samlats in i USA är incidensen 1 fall per 3000 kvinnor).
Var och en av de bildade livmodrarna är ansluten till en äggledare och en motsvarande äggstock.
Förekomsten av tvillinggraviditeter, där fostret utvecklas i en separat livmoder, hos patienter som diagnostiserats med dubbellivmoder är ett särskilt sällsynt fall och förekommer med en frekvens av 1:1 miljon.
Förekomsten av graviditet med dubbel livmoder anses vara ganska sannolikt, förutsatt att det inte finns några andra reproduktionsstörningar. Enligt statistik observeras infertilitet hos 12–30 % av patienterna, och frekvensen av missfall varierar inom 30–80 %, med frekvensen av för tidiga födslar på cirka 28 procent. Det har ännu inte klarlagts om sådana indikatorer endast är en konsekvens av en organavvikelse, eller om en dubbel livmoder kombineras med morfofunktionell insufficiens och ett fel i den hypotalamus-hypofys-äggstockshormonella mekanismen, samt en störning i bildandet av det fetoplacenta systemet.
Gestos under graviditet upptäcks hos cirka 10 % av kvinnor med dubbel livmoder, onormal fosterställning fastställdes i 15–20 % av fallen. En hög frekvens av kirurgisk förlossning (kejsarsnitt) noteras också – i 45 % av fallen. Fosterhypotrofi upptäcktes i 27 %, låg födelsevikt – i 15 % av fallen.
Enligt experter upplever kvinnor med en anomali ofta högt blodtryck under graviditeten, och preeklampsi förekommer dubbelt så ofta som hos andra gravida kvinnor med normal livmoder.
Orsaker tvillinglivmoder
Det urogenitala systemet som helhet bildas under den intrauterina perioden från en enda embryonal länk, så varje störning i det kan bli grundorsaken till bildandet av flera defekter samtidigt. Till exempel ses en dubbel livmoder ofta i kombination med andra medfödda sjukdomar i urogenitalsystemet. Ett sådant problem kan uppstå i följande fall:
- vid genetiska sjukdomar;
- vid svår graviditet (långvarigt hotande missfall, gestos, brist på näringsämnen, intrauterin infektion hos fostret);
- långvarig berusning under graviditet (till exempel droginducerad, professionell, etc.);
- komplexa systemiska sjukdomar hos den blivande modern.
I många fall kan den verkliga orsaken till överträdelsen inte fastställas.
Hazel Johnson och den dubbla livmodern
En sådan anomali som dubbel livmoder har alltid existerat. Problemet uppmärksammades dock noggrant efter att berättelsen om Hazel Johnson, en kvinna från High Wycombe (Storbritannien), som befanns ha en fullständig fördubbling, offentliggjordes. Hazel deltog i ett populärt program på ITV-kanalen, där hon berättade för hela landet om sin egenhet. Hon påpekade bland annat att hon känner sig ganska bekväm och praktiskt taget inte lider av anomalin. Det enda problemet är början på månadscykeln, vilket är svårare än det borde vara normalt.
Läkarna undersökte patienten och drog slutsatsen att det inte fanns något behov av kirurgisk korrigering av defekten hos Hazel. Om kvinnan dock vill bli gravid måste hon ständigt vara under överinseende av specialister – särskilt på grund av den lilla storleken på de dubbla inre könsorganen. Kejsarsnitt rekommenderas.
Riskfaktorer
Särskilt vanliga riskfaktorer inkluderar:
- exponering för yrkesrisker under en kvinnas graviditet;
- dåliga vanor (alkoholkonsumtion, rökning, drogberoende);
- virusinfektioner under graviditet (influensa, toxoplasmos, röda hund);
- berusande effekter av läkemedel.
Det finns bevis för en möjlig genetisk predisposition för utveckling av avvikelser i reproduktionsorganen. Således fann man att risken för att utveckla en dubbel livmoder ökade i familjer där fall av andra utvecklingsdefekter tidigare hade registrerats - till exempel fördubbling av njurarna, hypoplasi, etc.
Riskfaktorer under graviditeten inkluderar:
- akuta luftvägsinfektioner under graviditetens första trimester;
- tar hormonella läkemedel eller icke-steroida antiinflammatoriska läkemedel, salicylater;
- gestos.
Kvinnor i riskzonen behöver grundlig prenatal diagnostik, införande av rationella graviditetshanteringstaktik och snabb upptäckt av sjukdomar.
Patogenes
I den patogenetiska aspekten utmärks flera typer av utveckling av en dubbel livmoder:
- Fullständig duplicering, där det finns både två livmoderorgan och två vaginor som inte är kopplade till varandra.
- Ofullständig duplicering, när det finns två livmoderorgan och två vaginor, separerade på ett visst ställe av ett muskel-fibröst membran.
- En fullständig duplicering med en vagina, i vilken det finns två livmoderorgan och två livmoderhalsar, men en vagina.
- Livmoderduplikation med en livmoderhals och vagina.
- Livmoderfördubbling, där det finns ett fullfjädrat organ och ett rudimentärt (underutvecklat) organ.
- Tvåkornig livmoder, delvis uppdelad i två zoner.
- Sadelformad livmoder med deformerad fundus utan organdelning.
- En livmoder, delad av en septum (delvis eller helt).
Det tvåkornade reproduktionsorganet med ett delvis överlappande inre membran (den så kallade uterus subseptis) är uppdelat i två halvor som kommunicerar i cervikalregionen. Membranet kan variera i storlek. Denna defekt är förknippad med otillräcklig reabsorption av förbindelsen mellan Müllerska kanalerna.
I närvaro av ett komplett septummembran (uterus septis) är hela den inre livmoderhålan avgränsad och bildar två delar isolerade från varandra - från fundus till det inre os.
Den dubbla (delade) kroppen och den gemensamma livmoderhalsen (uterus bicollis unicollis) är ett par separerade livmoderhålor som delar en gemensam livmoderhalskanal.
En dubbelkropp med en atrofisk eller atretisk förändring i ett horn måste särskiljas från en medfödd anomali i utvecklingen av livmoderdelen och posttraumatisk fusion av dess hålighet.
Bildandet av en bihornad livmoder med en atretisk inre hålighet beror på att Müllergångarna inte är sammansmälta och att deras lumen är sammansmälta. Själva reproduktionsorganet har en kraftig struktur, eller har ett separat litet hålrum i området kring ett horn. [ 1 ]
Symtom tvillinglivmoder
De flesta patienter med dubbel livmoder uppvisar inga patologiska tecken: de har en normal och regelbunden månadscykel, även om menstruationsblödningarna ibland är kraftigare. Vid fullständig fördubbling av organet och dubbel vagina uppstår problem i intimsfären. [ 2 ]
Hos vissa kvinnor upptäcks symtom något senare – i synnerhet kan problem i samband med befruktning och förlossning uppstå:
- hotande missfall under hela graviditetsperioden;
- spontan avbrytning av graviditeten i ett tidigt skede;
- sena missfall;
- bildandet av vanemässigt missfall;
- för tidig födsel;
- infertilitet.
Med ett rudimentärt andra livmoderorgan kan problem uppstå i samband med försämringen av utflödet av menstruationsblod:
- smärta i nedre delen av buken, som intensifieras under menstruationen;
- förstorad buk, känsla av tryck och utspänd buk.
Om den rudimentära delen är ansluten till livmoderhalsen kan följande symtom uppstå:
- bläckblödning några dagar före menstruation och några dagar efter menstruation;
- kraftiga menstruationsblödningar.
I en sådan situation ökar risken för att utveckla ett utomkvedshavandeskap. Dessutom är bildandet av genital endometrios möjlig, vilket åtföljs av följande symtom:
- blodig urladdning mitt i månadscykeln;
- ökande svaghet, trötthet;
- algomenorré;
- bäckensmärta;
- problem med att bli gravid;
- hypermenorré;
- oregelbundenhet i den månatliga cykeln;
- smärta och obehag under och efter samlag.
Ofta misstänker patienten inte ens att hon har en sådan egenskap - en dubbel livmoder. Kvinnan lever ett normalt liv, gifter sig, blir gravid, föder ett barn. I de flesta fall förlöper allt utan några specifika symtom. Svårigheter kan uppstå om vi inte bara talar om en dubbel livmoder, utan också om en dubbel vagina.
Vissa patienter upplever alltför rikliga och särskilt obekväma menstruationer: en sådan störning kan vara anledning att konsultera en läkare om en utvecklingsavvikelse upptäcks.
Den förändrade organkonfigurationen i en dubbel livmoder kan negativt påverka funktionen hos andra närliggande organ: kvinnan känner att något är fel med henne. Obehaget kan vara både fysiskt (buksmärta, en känsla av uppsvälldhet och tryck) och psykologiskt (om patienten känner till hennes särdrag). Många förknippar felaktigt en dubbel livmoder med kvinnlig underlägsenhet, otillräcklighet, omöjligheten att bli moder och bilda familj. Patienternas psykologiska sinnesstämning är mycket viktig för befruktningen: om man i förväg förutsätter misslyckande, kanske befruktning inte sker (som för övrigt hos kvinnor med normal livmoder). Problem med graviditet uppstår också vid samtidiga störningar - till exempel ovariell hypofunktion, hormonbrist etc. En dubbel livmoder är en sällsynt patologi, men det händer ännu mer sällan att en eller båda livmodrarna är underutvecklade.
Dubbel livmoder och graviditet
I de flesta fall är en dubbel livmoder inte ett hinder för att bli gravid – men bara under förutsättning att det inte finns några defekter hos andra reproduktionsorgan.
När en kvinna blir gravid kan hon stöta på följande problem:
- spontan avbrytning av graviditeten;
- för tidig födsel;
- fostrets atypiska position;
- riklig blödning efter postpartum.
Oftast, med en dubbel livmoder, är endast ett av livmoderorganen fullt förberett för befruktning och graviditet, medan det andra har något svagare egenskaper - det kan klassificeras som ett rudimentärt organ. Det är anmärkningsvärt att allt eftersom graviditeten fortskrider börjar även detta "rudiment" öka, vilket inträffar ungefär fram till den femte månaden, vilket är förknippat med ökad hormonaktivitet.
För de flesta patienter utgör en dubbel livmoder ingen fara, försämrar inte reproduktionsfunktionen och kräver inte medicinsk behandling. Graviditet bör dock ske under regelbunden medicinsk övervakning för att undvika komplikationer och störningar under graviditetsprocessen.
Om en spontan abort inträffar utförs akut skrapning av både det första och andra organet. [ 3 ]
I enstaka fall observerades graviditet i två livmodrar samtidigt: i sådana situationer födde en kvinna först ett barn och bara några veckor senare ett andra.
Behovet av medicinskt avbrytande av graviditet diskuteras i följande fall:
- om embryot inte är korrekt fäst (till exempel vid den interuterina septum);
- vid hypoplasi av livmoderslemhinnan;
- vid cervikal insufficiens;
- när ett embryo utvecklas i ett rudimentärt organ som är olämpligt för implantation. [ 4 ]
Komplikationer och konsekvenser
Förekomsten av en dubbel livmoder leder ibland till diagnostiska fel. Som ett resultat ordineras felaktig behandling, inklusive omotiverade kirurgiska ingrepp som blindtarmsoperation, tubektomi, borttagning av bihang, cervikalkanaloperation och vaginal bougienage.
Andra obehagliga konsekvenser kan inkludera:
- svårigheter med intimitet (obehagliga känslor etc.);
- ansamling av menstruationsblod i den rudimentära delen av livmodern;
- infektiösa processer (bildning av purulenta hålrum i de inre könsorganen);
- svårigheter med att föda barn (spontana missfall, för tidiga födslar);
- svårigheter att bli gravid (infertilitet).
Diagnostik tvillinglivmoder
De viktigaste diagnostiska metoderna som möjliggör detektion av en dubbel livmoder är följande:
- ultraljudsundersökning (helst transvaginal);
- hysteroskopi, hysterosalpingografi;
- magnetisk resonanstomografi;
- laparoskopi.
Det första steget i diagnostiken inkluderar vanligtvis mer tillgängliga procedurer: ultraljud och magnetisk resonanstomografi. Men endoskopi i form av laparoskopi och hysteroskopi är lämpliga om det är nödvändigt att kombinera diagnostik och behandling av sjukdomen. I detta fall är det möjligt att inte bara upptäcka anomalin, utan ibland också att ta bort det icke-fungerande rudimentära hornet.
Instrumentell diagnostik i form av ultraljud och magnetisk resonanstomografi anses vara den mest informativa, säkra och tillgängliga. De utsätter inte kroppen för strålning, men gör det möjligt att fastställa exakta anatomiska förändringar i reproduktionsorganen. Vid fullständig fördubbling visualiseras två isolerade livmoderorgan under MR-diagnostik, från var och en av dem utgår en äggledare med en äggstock, två isolerade livmoderhalsar och två vaginor (komplett vaginalskiljevägg). Två livmoderhalsar och vaginor har nära väggkontakt. Både livmoderorganen och vaginorna kan vara separerade från varandra av urinblåsan och/eller ändtarmen, eller vidröra varandra av väggarna. En dubbellivmoder kan vara helt anatomiskt och fysiologiskt komplett, eller ha en underutvecklad andra halva. Med hjälp av T2-viktad undersökning är det möjligt att urskilja lager i livmodern, beroende på signalintensiteten:
- Det centrala hyperintensa lagret motsvarar endometriet och slemhinnan som bekläder livmoderhålan.
- Ett smalt lager intill det centrala lagret, kallat övergångsområdet.
- Det yttre lagret är myometrium, som har en genomsnittlig signalintensitet.
Som ytterligare tester ordineras patienten laboratorietester:
- allmänt blodprov;
- allmän urinanalys;
- koagulogram;
- biokemiskt blodprov (urea, kreatinin, totalt protein, glukos);
- hormonella studier.
Behandlingsbehovet avgörs först och främst av patientens klagomål. Läkaren behöver få information om kvinnans sexliv, om det förekommit försök att bli gravid, om det fanns andra problem med urogenitala systemet (sjukdomar, operationer, aborter, missfall etc.). Menstruationens kvalitet analyseras nödvändigtvis, och följande frågor klargörs:
- period för den första menstruationens början (vid vilken ålder);
- regelbundenhet i månadscykeln;
- riklig blödning;
- smärta i början av menstruationen;
- cykelns varaktighet;
- närvaron av vaginal urladdning mitt i cykeln.
Dessutom utförs en undersökning i en gynekologisk stol, en bimanuell vaginal undersökning (nödvändig för palpation av storleken på de inre könsorganen, deras förhållande, ligamentens tillstånd, rörligheten i bihangen, smärta etc.). [ 5 ]
Differentiell diagnos
Idag finns det en hel del moderna metoder för att visualisera inre organ. Men trots detta kan diagnosen dubbel livmoder vara svår, vilket innebär felaktigt igenkännande av patologin. Enligt statistik leder felaktiga diagnoser och därmed felaktig förskrivning av behandling för dubbel livmoder till omotiverade kirurgiska ingrepp i cirka 30 % av fallen. För att undvika detta rekommenderar specialister att vid misstanke om organfördubbling utförs obligatorisk MR, vilket möjliggör en mer exakt differentiering av sjukdomar och ger mycket mer information om den befintliga patologin.
De största svårigheterna vid differentialdiagnos uppstår vid sådana typer av livmoderavvikelser som fullständig fördubbling, bihornad, närvaro av en septum och sadelformad livmoder.
Hysteroskopi och hysterosalpingografi kan användas för att misstänka en anomali. Dessa metoder är dock inte alltid tillämpliga, främst på grund av deras invasivitet: sådana procedurer används inte för barn och unga flickor som inte tidigare har haft samlag. Dessutom ger hysteroskopi och hysterosalpingografi endast en bild av organhålans inre konturer, och denna information är otillräcklig för differentialdiagnos. Den yttre konturen kan undersökas med laparoskopi, men även denna metod är invasiv. [ 6 ]
Bland icke-invasiva metoder för tillförlitlig tolkning av patologi används ultraljud och magnetisk resonanstomografi, vilket gör det möjligt att utvärdera både den inre och yttre livmoderkonturen. Eftersom transvaginalt ultraljud är optimalt är denna procedur kontraindicerad för barn och flickor före sexuell aktivitet. Därför ges ofta preferens till MR, med analys av konfigurationen i en T2-viktad bild i ett standardplan (koronalt, ritat längs livmoderkroppens axel). För ytterligare differentiering används de interstitiella delarna av äggledarna som kontrollpunkter för att rita en linje mellan dem.
Vem ska du kontakta?
Behandling tvillinglivmoder
Behandling behövs inte om den dubbla livmodern inte orsakar problem med reproduktions-, sexuella och menstruationsfunktioner, inte har några komplikationer eller störningar hos andra organ. En särskild behandlingsmetod krävs om anomalin åtföljs av ansamling av menstruationsblod i reproduktionsorganens hålrum. Denna patologi kännetecknas av svår smärta, särskilt vid början av en ny månadscykel. Vissa kvinnor utvecklar infektiösa komplikationer i form av bildandet av variga inflammatoriska härdar.
Kirurgisk behandling är nödvändig om patienten har problem inom den sexuella aspekten, problem med befruktning och förlossning. Typen och komplexiteten av ingreppet beror på den specifika defekten och dess grad. I detta fall är kirurgi det enda sättet att korrigera patologin. Kirurger använder vanligtvis minimalinvasiva tekniker, inklusive laserteknik och koagulation. En av de vanligaste operationerna är hysteroresektoskopi, under vilken läkaren avlägsnar septum som delar organet i två delar.
I allmänhet finns följande indikationer för kirurgiskt ingrepp:
- onormal struktur i slidan som stör det normala sexlivet;
- sluten rudimentär andra livmoder;
- underutvecklad andra livmoder, med hög sannolikhet för att utveckla en utomkvedshavandeskap i den;
- vanliga missfall;
- livmoderskiljevägg;
- kombination av dubbel livmoder och andra urogynekologiska anomalier och patologier.
Vid störningar i menstruationsblodflödet dissekeras vaginalväggarna, kontakt skapas mellan den "fungerande" och den slutna kaviteten, ackumuleringsstället öppnas och dräneras, vaginal sanering utförs. Under laparoskopi undersöks livmoderns lokalisering, en procedur för att tömma stället utförs och bukhålan saneras.
Vaginal aplasi är en indikation för användning av kolpoelogation (bougienage) och kolpopoies (konstgjord bildning av vaginalkanalen från vävnaden i den uterorektala serösa bursan).
Om en kvinna har en tunn septumskiljevägg är det optimalt att utföra Tompkins-operationen, vilket möjliggör bildandet av en god livmoderhåla. [ 7 ]
En ofullständig men tät septum är en indikation för Jones-operationen. För att skapa en enda kavitet i organet utför kirurgen en partiell kilformad excision av membranet, varefter han dissekerar dess återstående delar. Som ett resultat skapas en tillräckligt stor livmoderkavitet samtidigt som endomyometriet bevaras.
En bihornad livmoder med låg hornfusion är en indikation för Strassmann-operation, och vid hög eller medelhög fusion dissekeras livmoderkroppen under hornfusionszonen, varefter håligheterna i det första och andra hornet öppnas. Denna interventionsmetod underlättar återhämtningen och minskar traumat från operationen.
Vid fullständig fördubbling utförs en tvåstegsoperation, bestående av följande steg:
- dissektion av vaginalseptum och bildande av en enda livmoderhals;
- utföra plastikkirurgi (metroplastik).
En komplikation av en sådan operation kan vara utvecklingen av istmisk-cervikal insufficiens.
Förebyggande
Det finns inget specifikt förebyggande medel mot utvecklingen av en dubbel livmoder. Du kan begränsa risken för anomalin om du noggrant förbereder dig för graviditeten och följer alla läkarens rekommendationer under hela graviditetsperioden.
Experter talar om följande förebyggande åtgärder:
- besök en gynekolog regelbundet (två gånger om året);
- planera och förbereda sig för graviditet i tid (bli fullständigt undersökt, behandla befintliga kroniska sjukdomar och infektioner);
- förhindra utvecklingen av oönskade graviditeter, uteslut aborter;
- registrera dig hos en obstetrikare-gynekolog för graviditet i tid (före den 13:e graviditetsveckan);
- Under graviditeten, besök din läkare regelbundet (helst en gång var 7-14:e dag, oftare om det behövs) och följ dennes rekommendationer;
- ge upp dåliga vanor, ät normalt och näringsrikt, självmedicinera inte, undvik berusning.
Det är idealiskt om ett par söker råd från en läkare i samband med graviditetsplaneringen. I en sådan situation har läkaren möjlighet att genomföra nödvändiga undersökningar och utarbeta en individuell plan för förebyggande åtgärder som är nödvändiga för att skapa optimala förutsättningar för äggets mognad, dess implantation och embryots utveckling.
Prognos
Kvinnor med olika typer av dubbel livmoder har ofta samtidiga gynekologiska och extragenitala patologier, vilket komplicerar prognosen för anomalin. Specialister talar om en relativt hög förekomst av infertilitet och missfall.
Den mest prognostiskt ogynnsamma typen av patologi anses vara en bihornad livmoder med fusion av hornen i mitten och i den nedre tredjedelen, samt förekomsten av en intrauterin septum. Med dessa defekter finns den högsta sannolikheten för infertilitet, vanemässigt missfall och för tidig moderkakaavlossning. Med en rudimentär andra livmoder utvecklas ofta ett utomkvedshavandeskap, fostertillväxthämning eller onormal fosterställning upptäcks. Födelsen av för tidigt födda och barn med låg vikt kräver akut återupplivning och en lång återhämtningsperiod.
Med ett intrauterint septum, bihornat eller sadelformat organ ökar risken för att utveckla istmisk-cervikal insufficiens hos gravida kvinnor.
För att förbättra prognosen rekommenderas att upptäcka avvikelser tidigt och att övervaka patienter under befruktningsplaneringen och under hela graviditeten. För att upptäcka eventuella kombinerade defekter i utvecklingen av det urogenitala systemet bör alla kvinnor med dubbel livmoder genomgå ultraljudsundersökning av njurarna. Under graviditeten rekommenderas att den blivande modern lägger sig på sjukhus under kritiska perioder: från vecka 8 till 12, från vecka 16 till 18, från vecka 26 till 28.
Det finns inget behov av att göra en skrapning av det andra icke-gravida organet efter förlossningen. På den fjärde dagen utförs ett ultraljud: om ett hematometra detekteras utförs en vakuumaspirationsprocedur. [ 8 ]
För många patienter blir dock en dubbel livmoder inte ett hinder för vare sig ett fullvärdigt sexliv eller för att bli gravid och föda ett barn. Noggrann gynekologisk övervakning under graviditeten bör dock fortfarande vara obligatorisk.

