Medicinsk expert av artikeln
Nya publikationer
Deformerande osteoartrit i knäleden
Senast recenserade: 29.06.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
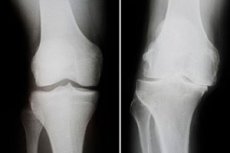
En tilltagande dystrofisk process åtföljd av förändringar i knäets ben, broskskador och ben-sendegeneration är deformerande artros i knäleden. Patologin kännetecknas av smärta, störningar i knäets funktion och dess tydliga krökning. Behandlingen av sjukdomen är komplex och komplicerad, ibland kirurgisk, och involverar ledendoprotes. Bland de vanligaste komplikationerna är ankylos och progressiv instabilitet i knäleden. [ 1 ], [ 2 ]
Epidemiologi
Deformerande knäledsartros diagnostiseras hos var tionde person i åldern 55 år och äldre. Samtidigt blir var fjärde av de som får sjukdomen senare funktionsnedsatta.
Omkring 80 % av patienterna uppger en försämrad livskvalitet i större eller mindre grad.
Varaktigheten av normal funktion hos moderna typer av endoproteser ett decennium efter kirurgiskt ingrepp är upp till 99 %, efter femton år - upp till 95 %, efter tjugo år - upp till 90 %.
Enligt vissa rapporter drabbar deformerande artros i knäleden oftare kvinnor, även om denna information inte har bekräftats officiellt. [ 3 ]
Orsaker artros i knä
Den primära formen av deformerande artros är förknippad med slitage av broskvävnad som en del av naturliga åldersrelaterade förändringar. Ytterligare utlösande faktorer kan vara:
- Överdriven kroppsvikt;
- Trauma, frakturer.
Den sekundära formen av sjukdomen orsakas av:
- Överdriven sportaktivitet på knäområdet;
- Allmän överdriven fysisk aktivitet;
- Traumatiska skador på brosk och ligament, benfrakturer;
- Kroniska infektiösa och inflammatoriska processer som negativt påverkar hemostasen;
- Metabola störningar;
- Endokrina störningar;
- Hypodynami, trofiska underskott;
- Obesitas;
- Ärftlig predisposition (medfödd svaghet i ledstrukturer);
- Åderbråck, andra vaskulära patologier i nedre extremiteterna;
- Meniskskada;
- Autoimmuna sjukdomar;
- Patologier som negativt påverkar innervationen i nedre extremiteterna (huvud- eller ryggmärgsskador);
- Ärftliga bindvävssjukdomar.
Sekundär deformerande artros diagnostiseras ofta hos professionella idrottare – i synnerhet löpare, skidåkare, skridskoåkare och cyklister. [ 4 ]
Riskfaktorer
- Hos många patienter utvecklas deformerande artros i knäleden efter trauma (särskilt upprepade trauman). De utlösande traumatiska skadorna är meniskskador, blödningar, sprickor och frakturer samt knäluxationer.
- En liknande och ganska vanlig provokerande faktor är upprepade mikrotrauman i knäet, till exempel under sportträning, konstant "stående" arbete etc.
- Övervikt leder till ökad axiell belastning och gradvis förstörelse av knäleden.
- Inflammatoriska patologier som gikt och reumatoid artrit, psoriasis och spondylartrit orsakar ofta utveckling av degenerativa-dystrofiska intraartikulära sjukdomar.
- En annan inte ovanlig "bov" för utvecklingen av deformerande artros är endokrina störningar, skarpa eller uttalade fluktuationer i hormonbalansen, metabola störningar. Sådana misslyckanden påverkar reparationsprocesserna i knäleden negativt och förvärrar patologiska förändringar.
Patogenes
Deformerande artros i knäleden är en vanlig patologi som åtföljs av en misslyckad regenerativ process i ledstrukturerna. Detta leder i sin tur till tidigt åldrande av broskvävnaden, dess försvagning och uttunning. Tecken på osteoskleros i det subkondrala benet upptäcks, cystor och osteofytiska utväxter bildas.
Primär deformerande knäartros drabbar initialt normal broskvävnad som har en medfödd tendens till minskad funktionell anpassning.
Sekundär deformerande artros uppstår som ett resultat av redan existerande broskavvikelser. Den primära orsaken till denna utveckling kan vara trauma, inflammatoriska förändringar i ben- och ledvävnader, benaseptiska nekrotiska processer, metabola störningar och hormonell obalans.
Utvecklingen av deformerande artros börjar mot bakgrund av förändringar i knäbrosket, vilket ger glidning av ben- och ledytor. Trofisk sjukdom och förlust av elasticitet medför dystrofiska förändringar i broskvävnaden, dess uttunning och resorption. Som ett resultat sker en gradvis exponering av ben- och ledvävnader, glidningen försämras, ledspalterna smalnar och ledens normala biomekanik störs. Synovialmanteln saknar nödvändig näring och utsätts för konstant irritation, kompensatorisk synovit utvecklas. När ledspalten smalnar minskar artikulationen i volym, den bakre väggen av den artikulära bursan buktar ut på grund av vätskans ansamling i den, den så kallade Beckers cysta bildas. Vidare ersätts den känsliga synovialvävnaden med grov bindväv, och själva leden böjs. Det finns en överväxt av periartikulära benstrukturer, bildandet av marginella utväxter, nedsatt blodcirkulation i leden, ansamling av underoxiderade metaboliska produkter. Som ett resultat lider det perifera sensoriska systemet, det finns ihållande och intensiv smärta. På grund av den ökande deformationen störs funktionen hos den berörda muskulaturen, spasmer och hypotrofiska störningar uppstår, hälta uppstår. Knäleden upplever motoriska begränsningar, upp till stelhet och ankylos (fullständig orörlighet i knäet).
Symtom artros i knä
Absolut alla typer av deformerande artros kännetecknas av smärta i knäleden. Smärtsyndromet visar sig vid ledbelastning och lindras avsevärt utan den (till exempel under nattsömn). Smärtan orsakas av bildandet av mikrosprickor i trabekulärbenet, venös stas, ökat intraartikulärt tryck, skadlig och irriterande effekt av marginella överväxter på närliggande strukturer och spasmer i knämuskulaturen.
De första tecknen i form av smärta är initialt av kort varaktighet. De är förknippade med svullnad av vävnader, vätskeansamling i ledhålan och utveckling av en inflammatorisk reaktion i synovialmembranet. Sådana kortvariga smärtupplevelser uppstår regelbundet, vid tidpunkten för motorisk aktivitet, och fortsätter som "klämning" i det ögonblick då det skadade brosket kläms fast mellan ledytorna.
Ett karakteristiskt tecken på deformerande artros anses vara uppkomsten av klickande ljud i knäleden under dess rörelse. Bland andra symtom:
- Begränsad rörlighet, oförmåga att utföra flexions- och extensionrörelser;
- Ökad smärta vid långvarig gång och trappor;
- Klickande och knastrande ljud i knäleden;
- Rörelsestyvhet;
- Minskat ledutrymme;
- Utseendet och tillväxten av osteofyttillväxter;
- Spasm i periartikulära muskler;
- Ihållande ledförvrängning på grund av degenerativa processer i subkondrala strukturer.
Förutom knäna kan sjukdomen drabba lederna i höften, ryggraden och fingrarna. Knädeformerande artros kan kombineras med andra typer av patologi. I detta fall talar vi om generaliserad polyosteoartrit, där det finns många förändringar, inklusive osteokondros, spondylos, periartrit, tendovaginit, etc. [ 5 ]
Formulär
Beroende på den kliniska och radiologiska bilden är sjukdomen indelad i följande typer:
- Deformerande knäledsartros av 1:a graden kännetecknas av en måttlig minskning av motorisk förmåga, en lätt implicit förträngning av ledspalten och uppkomsten av rudimentära marginella överväxter. Patienten kan klaga på obehag och "tyngd" inuti knät, som uppstår eller förvärras efter träning.
- Deformerande knäledsartros av graden 2 åtföljs av begränsad rörlighet, uppkomst av ledsvaghet under motorisk aktivitet, lätt muskulaturatrofi, tydlig förträngning av ledgapet, betydande osteofytbildningar och beniga subkondrala osteosklerotiska förändringar. Smärtan är ganska uttalad, men tenderar att avta i vila.
- Deformerande knäledsartros av 3:e graden manifesteras av uttalad leddeformation, allvarlig motorisk begränsning, försvinnande av ledgapet, intensiv benkrökning, uppkomst av massiva marginala överväxter, subkondrala cystiska formationer och vävnadsfragment. Smärta är nästan alltid närvarande, även i lugnt tillstånd.
Vissa författare skiljer också "noll"-graden av artros, som kännetecknas av avsaknaden av röntgentecken på patologi.
Komplikationer och konsekvenser
Långvarig och progressiv deformerande artros i knäleden kompliceras ofta av sådana patologier:
- Sekundär reaktiv synovit - inflammation i synovialmembranet, vilket åtföljs av en ansamling av ledvätska;
- Spontan hemartros - blödning i knäledshålan;
- Ankylos - orörlighet i knäet på grund av ben-, brosk- eller fibrös fusion;
- Osteonekros - fokal bennekros;
- Extern subluxation av patella (kondromalaci och instabilitet i patella).
Patienter bör inse att deformerande artros inte bara är knäsmärta. Sjukdomen är faktiskt komplex och kan leda till funktionsnedsättning med tiden. De flesta patienter kommer att märka följande i avsaknad av behandling:
- Krökning av det drabbade benet, förkortning;
- Förlust av förmågan att utföra flexions- och extensionrörelser;
- Spridning av den patologiska processen till andra delar av muskuloskeletala systemet (höft- och fotledsleder, ryggrad);
- Handikapp;
- Konstant smärta i knäområdet (både dag och natt).
För att undvika att problemet förvärras är det nödvändigt att besöka läkaren i tid och följa alla hans möten. Under den inledande perioden av patologin kan processen i de flesta fall bringas under kontroll.
Diagnostik artros i knä
Både familjeläkare och ortopediska traumatologer är involverade i diagnos och behandling av deformerande artros. Under undersökning och förhör fastställer specialisten de typiska symtomen på den degenerativa-dystrofiska processen: palpatorisk ömhet, motorisk begränsning, krepitation, distorsion, förekomst av intraartikulär effusion.
Instrumentell diagnos representeras vanligtvis genom radiologisk undersökning av knäleden. De vanligaste röntgentecknen på deformerande artros är förträngt ledgap, förekomst av marginella utväxter och subkondral skleros. Datortomografi kan rekommenderas när det är indicerat.
Ultraljudsdiagnostik hjälper till att upptäcka broskförtunning, störningar i ligament-muskulära apparaten, periartikulära vävnader och menisker samt inflammatorisk intraartikulär vätska.
Magnetisk resonanstomografi är särskilt värdefull i diagnostiska termer och hjälper till att upptäcka förändringar i brosk, menisk, synoviala och ligamentösa ben, för att skilja deformerande artros från artrit, tumörer och trauma i knäet.
Diagnostisk punktion och artroskopi av knäleden är ofta nödvändig.
Testerna inkluderar allmänna och biokemiska blodprover och analys av synovialvätska som erhållits under punktion.
Rekommenderad laboratoriediagnostik:
- Allmän klinisk blodanalys (leukocytformel, erytrocytsedimenteringshastighet, med blodutstryksmikroskopi);
- C-reaktivt protein (en indikator på inflammatorisk, nekrotisk eller traumatisk vävnadsskada);
- Synovialvätska för närvaro av kristaller i smetet;
- Klamydia, gonokocker i synovialvätskan.
Differentiell diagnos
Alla fall av deformerande artros i knäleden bör differentieras från andra sjukdomar som har en liknande klinisk bild. Därför är det obligatoriskt att utföra ett kliniskt och biokemiskt blodprov för att bestämma indexet för C-reaktivt protein.
Dessutom kan läkaren remittera patienten för synovialvätskans testning – för att upptäcka kristaller och infektion.
Differentialdiagnos ställs med sådana sjukdomar:
- Ledgångsreumatism;
- Gikt;
- Klamydiaartrit, gonorréartrit, psoriasisartrit;
- Spondyloartropati (reaktiv artrit, Bechterews sjukdom, etc.).
Vem ska du kontakta?
Behandling artros i knä
Behandlingen av deformerande artros utförs stegvis, på ett omfattande sätt. Först och främst är det nödvändigt att lindra smärta. För att göra detta ordineras patienten icke-steroida antiinflammatoriska läkemedel och smärtstillande medel. Valet av ett specifikt läkemedel beror på både smärtsyndromets intensitet och förekomsten av samtidiga patologier.
Efter att smärtan har lindrats fortsätter läkaren med en eventuell återhämtning av den drabbade knäleden genom medicinering och sjukgymnastik. [ 6 ]
Fysioterapibehandling kan innefatta tekniker som:
- TR-terapi - riktad kontaktdiatermi - består i att transportera radiofrekvensenergi till önskad vävnadszon med hjälp av en speciell applikator. Proceduren kan utföras på olika sätt, beroende på lokaliseringsdjupet av de drabbade vävnaderna. Tack vare denna metod elimineras svullnad, lymfcirkulationen stimuleras, temperaturen i det patologiska fokuset normaliseras, trofiken förbättras och muskelspasmer minskas, vilket bidrar till snabbare återhämtning.
- Elektrisk stimulering av vävnad - hjälper till att återställa blodcirkulationen, bromsa broskförstörelsen. Proceduren är särskilt effektiv i stadium 1-2 av artros.
- Kinesioterapi - innebär användning av speciella simulatorer som hjälper till att eliminera muskelspasmer, förbättra ämnesomsättningen och ledrörligheten, återställa senans elasticitet och mikrocirkulation. Under kinesioterapin är det viktigt att undvika överbelastning av det drabbade knäet, utesluta långvarig promenad, lyfta tunga föremål, hoppning och löpning.
Andra populära metoder inkluderar:
- Högintensiv laserterapi;
- Magnetoterapi;
- Ultrafonofores (ultraljudsbehandling);
- Läkemedelselektrofores (med smärtstillande medel, glukokortikoider);
- Fonofores (med kortikosteroider);
- Terapeutiska bad;
- Stötvågsterapi;
- Akupunktur; [ 7 ]
- Kryoterapi.
Kirurgiskt ingrepp kan ordineras oavsett sjukdomsstadium, om en omfattande konservativ strategi inte ger den förväntade effekten.
Mediciner
Smärta och inflammatorisk reaktion behandlas med icke-steroida antiinflammatoriska läkemedel såsom diklofenak, indometacin, nimesil. Vid svår smärta är intraartikulära injektioner av kortikosteroider indicerade. Det är möjligt att använda meloxicam, lornoxicam, samt topikal applicering av salvor och geler med antiinflammatorisk effekt.
Vid deformerande artros av initial utvecklingsgrad är det lämpligt att ta kondroprotektorer, vilka inkluderar kondroitinsulfat, glukosaminhydroklorid, metylsulfonylmetan, hyaluronsyra eller kollagen typ 2. Ovanstående komponenter hämmar destruktiva processer i broskvävnaden och främjar dess regenerering. Behandling med kondroprotektorer är långvarig, från flera månader och mer.
Diklofenak |
Antiinflammatoriskt, smärtstillande, antiaggregationshämmande och febernedsättande medel. Vanligtvis förskrivs 1 ampull per dag intramuskulärt eller i tabletter (daglig dos - 100-150 mg). Möjliga biverkningar: huvudvärk, yrsel, dyspepsi, förhöjda transaminasnivåer, hudutslag. Vid långvarig användning kan tromboemboliska komplikationer uppstå. |
Indometacin |
Icke-steroidalt antiinflammatoriskt läkemedel, ett derivat av indolylättiksyra. Det tas oralt efter måltid, utan att tugga, med vatten. Dosen för vuxna är 25 mg upp till tre gånger per dag. Det är tillåtet att öka den dagliga dosen upp till 100 mg. Administrering av läkemedlet kan åtföljas av illamående, buksmärtor, matsmältningsstörningar, gulsot. |
Nimesil (Nimesulid) |
Det används för att eliminera akut smärta genom att ta 1 paket (100 mg nimesulid) två gånger dagligen efter måltid. Administreringsförloppet bör vara så kort som möjligt för att undvika utveckling av komplikationer från mag-tarmkanalen och levern. |
Meloxicam |
Icke-steroidalt antiinflammatoriskt, smärtstillande, febernedsättande läkemedel. Tabletterna tas oralt efter måltid, baserat på en daglig dos på 7,5-15 mg. Den genomsnittliga behandlingstiden är 5-7 dagar. Under de första dagarna är intramuskulära injektioner av Meloxicam också möjliga, beroende på smärtans intensitet och svårighetsgraden av det inflammatoriska svaret. Bland möjliga biverkningar: illamående, buksmärtor, uppblåsthet i magen, diarré. |
Artradol |
Natriumkondroitinsulfatpreparat. Det administreras intramuskulärt, en kur med 25–35 injektioner, i en dos av 100–200 mg (med gradvis dosökning). Kuren kan upprepas efter ett 6-månaders uppehåll. Biverkningarna är begränsade till lokala manifestationer inom området för läkemedelsadministrering. |
Teraflex |
Glukosamin- och kondroitinpreparat, stimulator för vävnadsreparation. Ta 1 kapsel tre gånger om dagen. Behandlingen varar 3–6 månader. Teraflex tolereras vanligtvis väl, matsmältningsstörningar observeras sällan. |
Kirurgisk behandling
Den vanligaste kirurgiska metoden som används för deformering av knäledsartros är endoprotes, vilket innebär att den drabbade leden ersätts med en metallprotes - en konstruktivt-anatomisk analog. Operationen utförs i sådana fall:
- Om det inte finns någon grov ledförvrängning;
- Det bildas inga "falska" artikulationer;
- Inga kontrakturer eller muskelatrofi.
Patienter med intensiva osteoporosprocesser genomgår inte endoproteser, eftersom den bräckliga benstrukturen kanske inte kan motstå införandet av metallstift, vilket resulterar i flera patologiska frakturer.
För att undvika komplikationer bör behovet av en protes avgöras så tidigt som möjligt. Operationen bör utföras innan kontraindikationer uppstår. Endoproteser är mest effektiva när de utförs på patienter i åldern 45–65 år och som väger mindre än 70 kg.
Bland de mindre vanliga men organbevarande operationerna är korrigerande osteotomi och artromedullär bypass de mest omtalade.
Under en artromedullär bypass ansluts femoralmärgskanalen till knäledshålan med hjälp av en speciell shunt – ett ihåligt rör av metall. Som ett resultat av ingreppet transporteras märgfett från den nedre tredjedelen av lårbenet till knäleden, vilket ger ytterligare näring och smörjning.
Om patientens nedre extremitetsaxel är förändrad och motorvolymerna inte är allvarligt begränsade utförs en korrigerande osteotomi. Operationen består av att korsa tibia, korrigera dess axel med ytterligare fixering i önskad position med hjälp av specialplattor och skruvfästen. Som ett resultat av ingreppet normaliseras biomekaniska processer, blodcirkulationen och ämnesomsättningen i artikulationen förbättras.
Förebyggande
Överensstämmelse med vissa rekommendationer kommer att minska belastningen på knäleden och förhindra utveckling av deformerande artros:
- Använd stöd (käpp), specialbandage och andra hjälpmedel som godkänts av din läkare för knäskador;
- Använd vid behov en ortos för ortopedisk fixering;
- Använd bekväma skor, använd vid behov ortopediska inlägg, sulinersulor, supinatorer etc.;
- Bibehåll en normal vikt och undvik fetma;
- Gör måttlig fysisk aktivitet och undvik extremer som hypodynami eller överdriven träning;
- Undvik skador, använd skyddsutrustning (särskilt knäskydd);
- Rådfråga läkare i tid, självmedicinera inte;
- Följ en arbets- och viloplan, ge din kropp en hälsosam sömn.
Även ett litet, men regelbundet besvärande obehag i knäområdet är en anledning att konsultera en läkare (ortoped, traumatolog, kirurg). Om en person redan har diagnostiserats med deformerande artros är det viktigt att göra allt för att bromsa utvecklingen av den patologiska processen.
Prognos
Prognosen bestäms av stadium och försummelse av den patologiska processen, samt patientens ålder och allmänna hälsotillstånd.
Med långvarig sjukdomsprogression kan sekundär reaktiv synovit, spontan hemartros, osteonekros i femoralkondylen, ankylos och extern subluxation av patella utvecklas.
Deformerad artros i knäleden kan allvarligt försämra den drabbade extremitetens funktion, vilket leder till funktionsnedsättning och funktionsnedsättning. Genom behandling är det ofta möjligt att "dämpa" smärtsyndromet och förbättra knäfunktionen. Men tyvärr är det inte möjligt att helt återställa skadad broskvävnad hos vuxna patienter. I vissa fall kan läkaren rekommendera endoprotes.

