Medicinsk expert av artikeln
Nya publikationer
Akut postoperativ endoftalmit
Senast recenserade: 04.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.
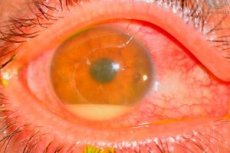
Orsaker postoperativ endoftalmit
De orsakande agensen är oftast koagulasnegativa stafylokocker (t.ex. Staph. epidemidis), grampositiva (t.ex. Staph. aureus) och gramnegativa (t.ex. Pseudomonas sp., Proteus sp.) mikroorganismer.
Infektionskällan är svår att identifiera. Den vanligaste boven i dramat anses vara patientens egen bakterieflora i ögonlocken, konjunktiva och tårkanalerna. Andra potentiella infektionskällor inkluderar kontaminerade lösningar, instrument, miljön, inklusive personal i operationssalen.
Symtom postoperativ endoftalmit
Svårighetsgraden av endoftalmit beror på patogenens virulens.
- Extremt svår kännetecknas av smärta, betydande synnedsättning, ögonlocksödem, kemos, konjunktivalinjektion, hyoidsekretion, hornhinneinfiltrat och stort hypopyon.
- Måttlig svårighetsgrad kännetecknas av förlust av fibrinöst exsudat i främre kammaren, mindre hypopyon, vitreit, avsaknad av fundusreflex och omöjlighet att utföra oftalmoskopi ens i indirekt ljus.
- Den milda formen kan åtföljas av endast mindre smärta, frånvaro eller lätt hypopyon och bibehållen viss fundusreflex med möjlighet till partiell oftalmoskopi med indirekt oftalmoskop.
Att fastställa tidsintervallet från operation till utveckling av endoftalmitsymtom kan vara till hjälp för att tyda på orsakssambandet. Till exempel är Staph. aureus och grampositiva bakterier vanligtvis närvarande 2–4 dagar efter operation vid svår endoftalmit. Staph. epidermidis och koagulasnegativa kocker uppträder vanligtvis 5–7 dagar efter operation med mindre allvarliga symtom.
Diagnostik postoperativ endoftalmit
- Detektion av patogenen i kammarvatten eller glaskropp bekräftar diagnosen. En negativ reaktion utesluter dock inte förekomst av infektion. Provtagning i operationssalen består av följande:
- ett 0,1 ml prov av kammarvatten tas genom aspiration med en nål på en tuberkulinspruta från det befintliga andra snittet;
- Glaskroppsprovet tas bäst med en minivitrector genom pars plana 3,5 mm från limbus. Om en minivitrector inte finns tillgänglig är ett alternativ en partiell sklerotomi 3,5 mm från limbus med aspiration av den flytande glaskroppen från mittglaskroppskaviteten med hjälp av en nål på en tuberkulinspruta. Glaskropp i en volym av 0,1-0,3 ml tillsätts till blodagar, flytande tioglukolat och Sabourand-agar. Om färdiga medier inte finns tillgängliga är ett bra alternativ att placera provet i speciella färdiga blodprovsplattor. Några droppar placeras också på glas med Gram- eller Giemsa-färgning.
- Vitrektomi är endast indicerat vid akut infektion och minskad synförmåga på grund av ljusuppfattning. Vid högre synskärpa (från handrörelser och högre) är vitrektomi inte nödvändig.
- De antibiotika man väljer är amikacin och ceftazidin, vilka är känsliga för de flesta grampositiva och gramnegativa bakterier, och vankomycin, som är känsligt för koagulasnegativa och koagulaspositiva kocker. Amikacin är synergistiskt med vankomycin, men är potentiellt mer retinotoxiskt än ceftazidin och synergiserar inte med vankomycin.
- Intravitreal antibiotikaadministrering påbörjas omedelbart efter att patogentypen har identifierats och ögonglobens densitet har minskat. Amikacin (0,4 mg i 0,1 ml) eller ceftazidin (2,0 mg i 0,1 ml) och vankomycin (1 mg i 1,0 ml) injiceras långsamt i mittvitrealhålan med hjälp av en nål. Nålens avfasning bör riktas framåt för att säkerställa minimal kontakt mellan läkemedlet och makula. Efter den första injektionen bör sprutan kopplas bort och nålen lämnas kvar i hålan för att administrera den andra injektionen. Om sannolikheten för fällning är hög bör två olika nålar med olika antibiotika användas. Efter att nålen har dragits ut administreras en parabulbär injektion av antibiotikumet;
- Parabulbära injektioner av vankomycin 25 mg och ceftazidin 100 mg eller gentamicin 20 mg och cefuroxim 125 mg möjliggör uppnående av terapeutiska koncentrationer. De förskrivs dagligen i 5–7 dagar, beroende på tillståndet;
- lokal terapi används sparsamt, förutom i fall som åtföljs av infektiös keratit;
- Systemisk behandling är tveksam. Endophthalmitis Vitrektomi Study Group visade att generell administrering av ceftazidin och amikacin är ineffektiv. Dessa antibiotika, som är vattenlösliga, har svag aktivitet mot grampositiva bakterier och låg permeabilitet för synorganet. Kanske är andra antibiotika, såsom lipidlösliga kinoloner (t.ex. ciprofloxacin, ofloxacin) och imepenem, som har bättre permeabilitet och ett brett antimikrobiellt spektrum, mer effektiva. Svaret på denna fråga återstår att få i framtida studier.
- Steroidbehandling ges efter antibiotika för att minska inflammation. Steroider är mindre farliga endast om bakterierna är känsliga för antibiotikan.
- parabulbär betametason 4 mg eller dexametason 4 mg (1 ml) dagligen i 5–7 dagar beroende på tillståndet;
- oralt prednisolon 20 mg 4 gånger dagligen i 10–14 dagar i svåra fall;
- lokalt dexametason 0,1 %, initialt var 30:e minut, sedan mer sällan.
- Vidare behandling och dess omfattning bestäms beroende på den isolerade bakteriekulturen och den kliniska bilden.
- Tecken på förbättring inkluderar en försvagning av cellreaktionen och en minskning av hypopyon och fibrinöst exsudat i främre kammaren. I denna situation ändras inte behandlingen oavsett testresultaten.
- Om resistenta bakteriekulturer isoleras och den kliniska bilden försämras, bör antibiotikabehandlingen ändras.
- Behandlingsresultaten är dåliga trots kraftfull och korrekt terapi (i 55 % av fallen är den uppnådda synskärpan 6/60 eller lägre).
I vissa fall kan nedsatt syn vara associerad med retinotoxicitet av antibiotika, särskilt aminoglykosider. FAG uppvisar hypofluorescens på grund av ischemi.
Vad behöver man undersöka?
Differentiell diagnos
- Resterande linsmaterial i främre kammaren eller glaskroppen kan orsaka akut främre uveit.
- En toxisk reaktion kan uppstå på spolningsvätskan eller främmande material som används under operationen. Mer sällan utvecklas en utpräglad fibrinös film på den intraokulära linsens främre yta. I detta fall är höga doser steroider (lokalt eller parabulbärt) i kombination med cykloplastik effektiva, men synekier med den intraokulära linsen kan utvecklas.
- Komplex eller långvarig kirurgi leder till hornhinneödem och uveit, vilka upptäcks omedelbart under den postoperativa perioden.
Vem ska du kontakta?
Förebyggande
Optimal förebyggande åtgärder har ännu inte fastställts. Följande åtgärder kan dock vara till hjälp.
- Preoperativ behandling av befintliga infektioner såsom stafylokockblefarit, konjunktivit, dakryocystit, och hos personer med proteser, sanering av den kontralaterala kaviteten.
- Instillation av povidonjod före operation:
- En kommersiellt tillgänglig 10 % betadinlösning som används för hudförberedelse späds med saltlösning för att erhålla en 5 % koncentration;
- Två droppar av den utspädda lösningen injiceras i konjunktivalsäcken några minuter före operationen, och försiktiga manipulationer hjälper till att fördela lösningen över ögats yta. Denna lösning kan användas för att behandla ögonlocken innan ögonlocksspekulum appliceras;
- Före operationen sköljs ögongloben med saltlösning.
- Noggrann placering av ögonlocksspekulum, vilket innebär att isolera ögonfransarna och ögonlockskanterna.
- Profylaktisk administrering av antibiotika
- Postoperativ administrering av antibiotika i sub-Tenon-utrymmet används ofta, men bevisen för metodens effektivitet är otillräckliga;
- Intraoperativ spolning av främre kammaren med tillsats av antibiotika (vankomycin) till infusionslösningen kan vara en effektiv åtgärd, men samtidigt bidra till uppkomsten av resistenta bakteriestammar.


 [
[