Medicinsk expert av artikeln
Nya publikationer
Fraktur i överkäken
Senast recenserade: 07.07.2025

Allt iLive-innehåll är mediekontrollerat eller faktiskt kontrollerat för att säkerställa så mycket faktuell noggrannhet som möjligt.
Vi har strikta sourcing riktlinjer och endast länk till välrenommerade media webbplatser, akademiska forskningsinstitut och, när det är möjligt, medicinsk peer granskad studier. Observera att siffrorna inom parentes ([1], [2] etc.) är klickbara länkar till dessa studier.
Om du anser att något av vårt innehåll är felaktigt, omodernt eller på annat sätt tveksamt, välj det och tryck på Ctrl + Enter.

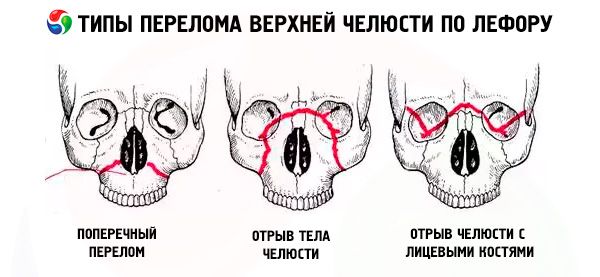
En fraktur i överkäken följer vanligtvis en av de tre typiska linjerna med minst motstånd som beskrivs av Le Fort: övre, mellersta och nedre. De kallas vanligtvis Le Forts linjer (Le Fort, 1901).
- Le Fort I - den nedre linjen, har en riktning från basen av den pyriforma öppningen horisontellt och tillbaka till sfenoidbenets pterygoideusprocess. Denna typ av fraktur beskrevs först av Guerin, och Le Fort nämner den också i sitt arbete, så frakturen längs den nedre linjen bör kallas Guerin-Le Fort-frakturen.
- Le Fort II - mittlinjen, passerar tvärs genom näsbenen, orbitans golv, den infraorbitala marginalen och sedan ner längs den zygomaticomaxillära suturen och sfenoidbenets pterygoidprocess.
- Le Fort III är den övre linjen med minst styrka, som passerar tvärs genom basen av näsbenen, orbitans golv, dess ytterkant, den zygomatiska bågen och den pterygoidala processen i sphenoidbenet.
Vid en Le Fort I-fraktur är endast överkäkens tandbåge tillsammans med gomprocessen rörlig; vid en Le Fort II-fraktur är hela överkäken och näsan rörliga, och vid en Le Fort III-fraktur hela överkäken tillsammans med näsa och zygomatikben. Den indikerade rörligheten kan vara ensidig eller bilateral. Vid ensidiga frakturer i överkäken är fragmentets rörlighet mindre uttalad än vid bilaterala frakturer.
Frakturer i överkäken, särskilt längs Le Fort III-linjen, åtföljs ofta av skador på skallbasen, hjärnskakningar, blåmärken eller kompression av hjärnan. Samtidiga skador på käken och hjärnan är ofta resultatet av allvarliga och svåra trauman: ett slag mot ansiktet med ett tungt föremål, kompression, fall från hög höjd. Tillståndet hos patienter med en fraktur i överkäken förvärras avsevärt av skador på bihålornas väggar, svalget, mellanörat, hjärnhinnorna, den främre skallgropen med indrivna näsben och frontalbihålans väggar. Som ett resultat av en fraktur på bihålans väggar eller etmoideumlabyrinten kan emfysem i den subkutana vävnaden i ögonhålan, pannan och kinden uppstå, vilket manifesteras av det karakteristiska symtomet krepitation. Krossning eller bristning av ansiktsens mjukvävnader observeras ofta.
 [ 1 ]
[ 1 ]
Symtom på en fraktur i överkäken
Frakturer i skallbasen åtföljs av symtom på "blodiga glasögon", subkonjunktival svettning (blodupptagning), retroaurikulärt hematom (vid fraktur i mellersta skallgropen), blödning och särskilt vätska från öra och näsa, dysfunktion i kranialnerverna och allmänna neurologiska störningar. Oftast skadas grenarna av trigeminusnerverna, ansiktsnerverna och ögonnerverna (förlust av känslighet, störningar i ansiktsuttryck, smärta vid ögonrörelser uppåt eller åt sidorna, etc.).
Utvecklingshastigheten för hematom är av stor diagnostisk betydelse: snabb - indikerar dess lokala ursprung, och långsam - över 1-2 dagar - är typiskt för indirekt, djup blödning, det vill säga en fraktur av skallbasen.
Diagnos av frakturer i överkäken, jämfört med skador i underkäken, är en mer komplex uppgift, eftersom de ofta åtföljs av snabbt ökande svullnad av mjukvävnader (ögonlock, kinder) och blödningar i vävnaden.
De vanligaste symtomen på en fraktur i överkäken:
- förlängning eller utplattning av ansiktets mittdel på grund av att den sönderrivna käken förskjuts nedåt eller inåt (bakåt);
- smärta när man försöker stänga tänderna;
- felposition;
- blödning från näsa och mun.
Det senare är särskilt uttalat vid frakturer längs Le Fort III-linjen. Dessutom är överkäkens frakturer ofta impakterade, vilket gör det svårt att upptäcka huvudsymptomet på en benfraktur - förskjutning av fragment och deras patologiska rörlighet. I sådana fall kan diagnosen underlättas av tillplattad mitten av ansiktets tredjedel, malocclusion och stegsymptom, som avslöjas genom palpation av kanterna på ögonhålorna, zygomatiska bågar och zygomatisk-alveolära åsar (området där överkäkens zygomatiska processus och maxillary processus i zygomatiskt ben förenas) och orsakas av en kränkning av dessa benformationers integritet.
För att öka noggrannheten i diagnosen av frakturer i överkäken bör man ta hänsyn till smärtan vid palpation av följande punkter, motsvarande områden med ökad töjbarhet och kompression av benen:
- överlägsen nasal - vid basen av näsroten;
- nedre nasal - vid basen av nässkiljeväggen;
- supraorbital - längs ögonhålans övre kant;
- extraorbital - vid ögonhålans ytterkant;
- infraorbital - längs ögonhålans nedre kant;
- zygomatisk;
- välvd - på den zygomatiska bågen;
- tuberal - på överkäkens tuberkel;
- zygomatisk-alveolär - ovanför området för den sjunde övre tanden;
- hund;
- palatin (punkter palperas från sidan av munhålan).
Symtom på rörlighet i överkäksfragmenten och en "flytande gom" kan identifieras enligt följande: läkaren griper tag i den främre gruppen av tänder och gommen med fingrarna på sin högra hand och placerar sin vänstra hand på kinderna utifrån; gör sedan lätta gungande rörelser framåt-neråt och bakåt. Vid impakterade frakturer kan fragmentets rörlighet inte fastställas på detta sätt. I dessa fall är det nödvändigt att palpera sfenoidbenens pterygoidutskott; i detta fall känner patienten vanligtvis smärta, särskilt vid frakturer längs Le Fort II- och III-linjerna, ibland åtföljd av ett antal av de ovan nämnda symtomen på en fraktur i skallbasen, etmoidea labyrinten, näsbenen, de nedre väggarna i ögonhålorna och zygomatiska benen.
Hos patienter med skador på överkäken och pannbenet är frakturer på väggarna i maxillary bihålorna, underkäken och zygomatiska benen, etmoideumlabyrinten och nässkiljeväggen möjliga. Därför kan vid kombinerade frakturer på skallbasen, överkäken, zygomatiska benen, nässkiljeväggen och tårbenen intensiv tårproduktion och lakrimalitet från näsa och öron förekomma.
Kombinationen av frakturer i överkäken med traumatisk skada på andra delar av kroppen manifesteras i de flesta fall kliniskt av ett särskilt allvarligt syndrom av ömsesidig förvärring och överlappning. Patienter med en sådan kombination bör klassificeras som offer med ökad risk att utveckla allmänna septiska komplikationer, inte bara i maxillofacialregionen, utan även i andra lesionsfokus med avlägsen lokalisering (som ett resultat av infektionsmetastaser), inklusive slutna som inte har en direkt anatomisk koppling till käkarna, munhålan, ansiktet.
Många patienter med frakturer i överkäken upplever någon grad av traumatisk neurit i trigeminusnervens infraorbitala grenar; vissa offer upplever långvarig minskad elektrisk excitabilitet i tänderna på skadans sida.
Av viss diagnostisk betydelse är detektion genom palpation av oregelbundenheter i orbitans kanter (stegliknande utbuktningar), zygomatisk-alveolära åsar, nasolabiala suturer, samt förändringar i överkäkens kanter under radiografi i axiella och frontala projektioner.
Resultat av käkfrakturer
Utfallet av käkfrakturer beror på många faktorer: offrets ålder och allmänna tillstånd före skadan, förekomsten av ömsesidigt försämringssyndrom, miljösituationen i det område där offret är permanent bosatt; i synnerhet förekomsten av en obalans av mineralämnen i vatten och mat (GP Ruzin, 1995). Enligt GP Ruzin är således frakturförloppet och arten av de studerade metaboliska processerna nästan identiska och kan anses vara optimala hos invånare i olika områden i Ivano-Frankivsk-regionen, medan processen för benvävnadsregenerering och metaboliska reaktioner är långsammare i Amur-regionen. Frekvensen och arten av komplikationer beror på individens anpassningstid i detta område. De indikatorer han använde: inflammatoriskt responsindex (IRI), metaboliskt index (MI), regenereringsindex (RI) - gör det möjligt att analysera helheten av förändringar i de studerade indikatorerna även i fall där förändringarna i var och en av dem inte går utöver de fysiologiska normerna. Därför gör användningen av IVR-, MI- och RI-indexen det möjligt att förutsäga förloppet av en fraktur, utvecklingen av en inflammatorisk-infektiös komplikation, att utarbeta en behandlingsplan för en patient för att optimera metaboliska processer, förebygga komplikationer och övervaka behandlingskvaliteten med hänsyn till patientens egenskaper och yttre förhållanden. Till exempel, för Ivano-Frankivsk-regionen är de kritiska värdena för indexen: IVR - 0,650, MI - 0,400, RI - 0,400. Om lägre siffror erhålls är korrigerande behandling nödvändig. Metabolisk optimering krävs inte om IVR> 0,6755, MI> 0,528, RI> 0,550. Författaren har fastställt att indexvärdena i olika regioner kan variera beroende på de medicinsk-geografiska och biogeokemiska förhållanden som måste beaktas vid analys av dem. Således är dessa värden lägre i Amur-regionen än i Ivano-Frankivsk-regionen. Därför är det lämpligt att genomföra en bedömning av IVR, MI och RI i samband med en klinisk och radiologisk undersökning av patienten under de första 2-4 dagarna efter skadan - för att identifiera den initiala nivån av regenerativ potential och förskriva nödvändig korrigerande behandling, på dagen 10-12 - för att klargöra den behandling som utförs, på dagen 20-22 - för att analysera resultaten av behandlingen och förutsäga rehabiliteringens egenskaper.
Enligt allmänläkare Ruzin är det nödvändigt att inkludera anabola och adaptogener i behandlingskomplexet i regioner med hypo- och obehagstillstånd, förekomst av en obalans mellan mineralkomponenter och aminosyrasammansättning i proteiner under anpassningsperioden. Bland alla de fysiska faktorer som han använde hade laserstrålning den mest uttalade positiva effekten.
Baserat på sin forskning sammanfattar författaren praktiska rekommendationer enligt följande:
- Det är lämpligt att använda tester som karakteriserar förhållandena för metabolism och reparationsprocessen: inflammatoriskt responsindex (IRI), metaboliskt index (MI), regenereringsindex (RI).
- Om IVR är under 0,675 är det nödvändigt att använda osteotropa antibiotika; om IVR är över 0,675, med snabb och adekvat immobilisering, är antibiotikabehandling inte indicerad.
- Om MI- och RI-värdena är lägre än 0,400 krävs behandling som inkluderar ett komplex av läkemedel och medel som stimulerar protein- och mineralmetabolism.
- Vid låga IVR-värden är användning av lokala termiska procedurer (UHF) kontraindicerat tills det inflammatoriska fokuset är löst eller dränerat.
- Vid behandling av patienter med frakturer i underkäken under ogynnsamma medicinska och geografiska förhållanden, särskilt under anpassningsperioden, bör adaptogener, anabola läkemedel och antioxidanter förskrivas.
- För att snabbt lösa infiltratet och minska smärtans varaktighet är det lämpligt att använda laserbestrålning under de första 5-7 dagarna efter skadan.
- För att optimera behandlingen av patienter med fraktur i underkäken och minska sjukhusvistelsens varaktighet är det nödvändigt att organisera rehabiliteringsrum och säkerställa kontinuitet i alla behandlingsskeden.
Med snabb prehospital, medicinsk och specialiserad vård är resultaten av käkfrakturer hos vuxna gynnsamma. Till exempel kunde VF Chistyakova (1980), med hjälp av ett komplex av antioxidanter för behandling av okomplicerade frakturer i underkäken, minska patienters vårdtid på sjukhus med 7,3 vårddygn, och VV Lysenko (1993), vid behandling av öppna frakturer, dvs. uppenbart infekterade med oral mikroflora, med intraoral nitazolskumaerosol, minskade andelen traumatisk osteomyelit med 3,87 gånger, vilket också minskade tiden för antibiotikaanvändning. Enligt KS Malikov (1983) fastställdes ett specifikt mönster i benmineralmetabolismen vid jämförelse av den radiografiska bilden av processen för reparativ regenerering av underkäken med autoradiografiska index: en ökning av intensiteten av inkluderingen av den radioaktiva isotopen 32P och 45Ca i benregenereringen av den skadade underkäken åtföljs av uppkomsten av radiografiska områden med förkalkning i fragmentens terminala sektioner; Dynamiken i absorptionen av radiofarmaka sker i form av två faser med maximal koncentration av märkta föreningar 32P och 45Ca i skadezonen. Allt eftersom benfragmenten läker vid frakturer i underkäken ökar intensitetsgraden av införandet av isotoperna 32P, 45Ca i skadezonen. Den maximala koncentrationen av osteotropa radioaktiva föreningar i fragmentens terminala sektioner observeras den 25:e dagen efter käkskadan. Ackumuleringen av makro- och mikroelement i fragmentens terminala sektioner i underkäken har en fasisk karaktär. Den första ökningen av mineralkoncentrationen observeras på dag 10-25, den andra på dag 40-60. I senare stadier av reparativ regenerering (120 dagar) börjar mineralmetabolismen i frakturzonen gradvis närma sig normala parametrar, och vid den 360:e dagen är den helt normaliserad, vilket motsvarar processen för slutlig omorganisation av benkallusen som förband fragmenten i underkäken. Författaren fann att snabb och korrekt anatomisk inriktning av fragment och deras tillförlitliga kirurgiska fixering (till exempel med bensutur) leder till tidig (25 dagar) benfusion av underkäkfragmenten och återställning (efter 4 månader) av den normala strukturen hos nybildad benvävnad, och dess studie med biokemiska och spektrala forskningsmetoder i jämförelse med morfologiska och autoradiografiska data visade att graden av mättnad av kallusmikrostrukturer med mineraler gradvis ökar med ökande mognad av benvävnaden.
Vid för tidig användning av komplex behandling kan ovannämnda och andra inflammatoriska komplikationer (bihåleinflammation, artrit, migrerande granulom etc.) uppstå, falska leder kan bildas, kosmetisk missbildning av ansiktet kan uppstå, tugg- och talstörningar kan uppstå och andra icke-inflammatoriska sjukdomar kan utvecklas som kräver komplex och långvarig behandling.
Vid multipla käkfrakturer hos äldre och senila individer observeras ofta fördröjd fusion, pseudoartros, osteomyelit etc.
I vissa fall kräver behandling av posttraumatiska komplikationer användning av komplexa ortopediska strukturer i enlighet med arten av de funktionella och anatomiskt-kosmetiska störningarna, såväl som rekonstruktiva operationer (osteoplastik, refraktion och osteosyntes, artroplastik, etc.).
Diagnos av fraktur i överkäken
Röntgendiagnostik av maxillarfrakturer är ofta mycket svår, eftersom röntgenbilderna i den laterala projektionen visar en överlagring av två maxillarben. Därför tas röntgenbilder av maxillan vanligtvis endast i en (sagittal) projektion (surveyröntgen), och uppmärksamhet bör ägnas åt konturerna av den zygomatiska alveolära åsen, infraorbitalkanten och gränserna för maxillarbihålorna. Deras överträdelse (knycklar och sicksackar) indikerar en maxillarfraktur.
Vid kraniofacial disjunktion (fraktur längs Le Fort III-linjen) är röntgen av ansiktsskelettet i axiell projektion till stor hjälp för att fastställa diagnosen. På senare år har även tomografi och panoramaröntgen använts framgångsrikt.
Under senare år har diagnostiska tekniker (datortomografi, magnetisk resonanstomografi) dykt upp som möjliggör samtidig diagnos av skador på både ansikts- och kranialskalle. Således delade Y. Raveh et al. (1992), T. Vellemin, I. Mario (1994) in frakturer i frontal-, maxillary-, etmoidbenet och ögonhålan i två typer och en subtyp - (1a). Typ I inkluderar fronto-nasala-etmoid- och mediala-orbitala frakturer utan skador på benen i skallbasen. I subtyp 1a läggs även skador på den mediala väggen i synkanalen och kompression av synnerven till detta.
Typ II inkluderar frontal-nasal-etmoid- och medial-orbitalfrakturer som involverar skallbasen; i detta fall skadas de inre och yttre delarna av ansikts- och kranialskallen med intrakraniell förskjutning av den bakre väggen av sinus frontalis, den främre delen av skallbasen, den övre väggen i orbita, temporala och sfenoidala benen samt sella turcica-regionen; det finns bristningar i dura mater. Denna typ av skada kännetecknas av läckage av cerebrospinalvätska, hernial utskjutning av hjärnvävnad från frakturgapet, bildandet av bilateral telekant med spridning av den interorbitala regionen samt kompression och skada på synnerven.
Sådan detaljerad diagnostik av komplexa kraniofaciala trauman gör det möjligt att, 10–20 dagar efter skadan, jämföra benfragment från skallbasen och ansiktet samtidigt, vilket gör det möjligt att minska sjukhusvistelsen för offren och antalet komplikationer.
Vad behöver man undersöka?
Hur man undersöker?
Vem ska du kontakta?
Att ge stöd till offer för käktrauma
Behandling av patienter med käkfrakturer innebär att återställa den förlorade formen och funktionen så snabbt som möjligt. Lösningen på detta problem omfattar följande huvudsteg:
- uppriktning av förskjutna fragment,
- säkra dem i rätt position;
- stimulering av benvävnadsregenerering i frakturområdet;
- förebyggande av olika typer av komplikationer (osteomyelit, pseudoartros, traumatisk bihåleinflammation, perimaxillär flegmon eller abscess, etc.).
Specialiserad vård för käkfrakturer bör ges så tidigt som möjligt (under de första timmarna efter skadan), eftersom snabb omplacering och fixering av fragment ger mer gynnsamma förutsättningar för benregenerering och läkning av skadade mjukvävnader i munhålan, och även hjälper till att stoppa primärblödning och förhindra utveckling av inflammatoriska komplikationer.
Organiseringen av hjälp till offer för käktrauma måste säkerställa kontinuitet i medicinska åtgärder längs hela offrets resa från olycksplatsen till den medicinska institutionen med obligatorisk evakuering till destinationen. Omfattningen och arten av det stöd som ges kan variera beroende på situationen på olycksplatsen och var vårdcentraler och institutioner befinner sig.
Man skiljer mellan:
- första hjälpen, som ges direkt på platsen för en händelse, vid sjukvårdsstationer och utförs av offren (i egen- eller ömsesidig ordning), en sjukvårdare eller en medicinsk instruktör;
- premedicinsk vård som ges av en ambulanssjukvårdare eller sjuksköterska och som syftar till att komplettera första hjälpen-åtgärder;
- första medicinsk hjälp, som om möjligt bör ges inom fyra timmar från skadetillfället; den utförs av icke-specialiserade läkare (på landsbygdssjukhus, vårdcentraler och ambulansstationer);
- kvalificerad kirurgisk vård, som måste tillhandahållas på medicinska institutioner senast 12-18 timmar efter skadan;
- Specialiserad vård som måste ges på en specialiserad institution inom en dag efter skadan. De angivna tidsramarna för att tillhandahålla olika typer av vård är optimala.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Första hjälpen på platsen
Gynnsamma resultat av behandling av käkskador beror till stor del på kvaliteten och aktualiteten hos första hjälpen. Inte bara offrets hälsa, utan ibland även livet, särskilt vid blödning eller kvävning, beror på att den organiseras korrekt. Ofta är ett av huvuddragen vid käkskador skillnaden mellan offrets typ och skadans svårighetsgrad. Det är nödvändigt att uppmärksamma befolkningen på denna egenskap genom att bedriva hälsoinformation (inom Röda Korsets system, under civilförsvarskurser).
Sjukvården bör ägna stor vikt åt utbildning i första hjälpen-tekniker, särskilt för arbetare inom de branscher där skadefrekvensen är ganska hög (gruvdrift, jordbruk etc.).
När man ger första hjälpen till en person med ansiktsskada på olycksplatsen är det först och främst nödvändigt att placera offret i en position som förhindrar kvävning, dvs. lägga honom på sidan och vrida huvudet mot skadan eller ansiktet nedåt. Därefter bör ett aseptiskt bandage appliceras på såret. Vid kemiska brännskador i ansiktet (syror eller alkalier) är det nödvändigt att omedelbart tvätta den brända ytan med kallt vatten för att avlägsna rester av de ämnen som orsakade brännskadan.
Efter att första hjälpen har tillhandahållits på platsen (sjukvårdspost) evakueras offret till en sjukvårdsstation, där första hjälpen ges av sjukvårdspersonal på mellannivå.
Många patienter med käkskador kan själva nå vårdcentraler som ligger nära olycksplatsen (fabrikers vårdcentraler, fabriker). De offer som inte kan röra sig själva transporteras till medicinska institutioner i enlighet med reglerna för att förhindra kvävning och blödning.
Första hjälpen vid skador i maxillofacialregionen kan ges av sjukvårdspersonal på mellannivå som kallas till olycksplatsen.
 [ 9 ]
[ 9 ]
Första hjälpen
Precis som akut hjälp ges livräddande hjälp på olycksplatsen, på sjukvårdsstationer, vårdcentraler, ambulanssjukvårdsstationer och ambulanssjukvårdsstationer. I detta fall bör insatserna främst inriktas på att stoppa blödningar, förhindra kvävning och chock.
Medicinsk personal på mellannivå (tandtekniker, ambulanssjukvårdare, barnmorska, sjuksköterska) måste känna till grunderna för att diagnostisera ansiktsskador, inslag av första hjälpen och detaljerna kring patienttransport.
Mängden prehospital vård beror på skadans art, patientens tillstånd, miljön i vilken vården ges och vårdpersonalens kvalifikationer.
Medicinsk personal måste fastställa tid, plats och omständigheter för skadan; efter att ha undersökt offret, ställa en preliminär diagnos och genomföra ett antal terapeutiska och förebyggande åtgärder.
Bekämpa blödning
Det rika nätverket av blodkärl i maxillofacialregionen skapar gynnsamma förhållanden för blödning vid ansiktsskador. Blödning kan uppstå inte bara utåt eller in i munhålan, utan även i djupet av vävnaderna (latent).
Vid blödning från små kärl kan såret tamponeras och ett tryckförband appliceras (om detta inte orsakar risk för kvävning eller förskjutning av käkfragment). Ett tryckförband kan användas för att stoppa blödning vid de flesta skador i maxillofacialregionen. Vid skador på stora grenar av den yttre halspulsådern (lingual, facial, maxillary, ytlig temporal) kan tillfällig blödning stoppas vid akutvård med hjälp av fingertryck.
Förebyggande av kvävning och metoder för att bekämpa det
Först och främst är det nödvändigt att korrekt bedöma patientens tillstånd, med uppmärksamhet på andningens natur och position. I detta fall kan kvävning upptäckas, vars mekanism kan vara annorlunda:
- förskjutning av tungan bakåt (luxation);
- stängning av luftstrupens lumen med blodproppar (obstruktiv);
- kompression av luftstrupen av hematom eller ödematös vävnad (stenotisk);
- stängning av ingången till struphuvudet med en hängande flik av mjukvävnad från gommen eller tungan (klaff);
- aspiration av blod, kräkningar, jord, vatten etc. (aspiration).
För att förhindra kvävning bör patienten sitta ner, lätt framåtböjd och med huvudet nedåt; vid allvarliga multipla skador och medvetslöshet, ligg på rygg och vrid huvudet mot skadan eller åt sidan. Om skadan tillåter kan patienten läggas med ansiktet nedåt.
Den vanligaste orsaken till kvävning är tungretraktion, vilket uppstår när underkäkens kropp, särskilt hakan, krossas i dubbla mentala frakturer. En av de effektiva metoderna för att bekämpa denna (luxations-) kvävning är att fixera tungan med en silkesligatur eller genomborra den med en säkerhetsnål eller hårnål. För att förhindra obstruktiv kvävning är det nödvändigt att noggrant undersöka munhålan och ta bort blodproppar, främmande kroppar, slem, matrester eller kräkningar.
Åtgärder mot stötar
Ovanstående åtgärder bör i första hand omfatta att stoppa blödningar i tid, eliminera kvävning och genomföra transportimmobilisering.
Kampen mot chock vid skador i maxillofacialregionen omfattar en hel rad åtgärder som vidtas vid chock till följd av skador på andra delar av kroppen.
För att förhindra ytterligare infektion av såret är det nödvändigt att applicera ett aseptiskt (skyddande) gasbinda (till exempel en individuell förpackning). Man bör komma ihåg att vid ansiktsfrakturer bör bandaget inte dras åt för hårt för att undvika förskjutning av fragmenten, särskilt vid frakturer i underkäken.
Medicinsk personal på mellannivå är förbjuden att sy mjukdelssår vid ansiktsskador. Vid öppna sår i maxillofacialregionen, inklusive alla käkfrakturer i tandbågen, är det obligatoriskt att i detta skede assistera med att administrera 3000 AE Bezredko antitetanusserum.
För transportimmobilisering appliceras fixeringsbandage - ett vanligt gasbinda, ett slyngeliknande bandage, ett cirkulärt bandage, ett styvt hakbandage eller ett vanligt transportbandage bestående av ett hakbandage och en mjuk huvudmössa.
Om läkaren inte har dessa standardmedel kan hen använda en vanlig gasbinda (förband) Hippocratic cap i kombination med ett slingliknande gasbinda; men i de fall där patienten transporteras långa sträckor till en specialiserad institution är det mer lämpligt att applicera ett gipsbandage.
Det är nödvändigt att tydligt fylla i remissen till sjukvårdsinstitutionen, ange allt som har gjorts med patienten och säkerställa korrekt transportmetod.
Om patientens sjukdomshistoria indikerar medvetslöshet bör undersökning, assistans och transport endast utföras i liggande läge.
Utrustningen på första hjälpen-stationen måste innehålla allt som behövs för att ge första hjälpen vid ansiktsskada, inklusive matning och släckning av patientens törst (en dryckesmugg etc.).
Vid en massiv tillströmning av offer (till följd av olyckor, katastrofer etc.) är det mycket viktigt att de evakueras korrekt och sorteras (av en ambulanssjukvårdare eller sjuksköterska), dvs. att evakueringsordningen fastställs och offrens position under transporten avgörs.
 [ 10 ]
[ 10 ]
Första hjälpen
Första medicinsk hjälp ges av läkare på regionala, distrikts-, landsbygds-, centrala, distrikts- och stadsvårdcentraler etc.
Huvuduppgiften i detta fall är att ge livräddande hjälp: bekämpa blödning, kvävning och chock, kontrollera och vid behov korrigera eller byta ut tidigare applicerade bandage.
Bekämpningen av blödning utförs genom att ligera kärlen i såret eller genom att tätt tamponera det. Vid massiv blödning från "munhålan", som inte kan stoppas med konventionella metoder, måste läkaren utföra en akut trakeotomi och tätt tamponera munhålan och svalget.
Om tecken på kvävning uppstår bestäms behandlingsåtgärderna utifrån orsaken. Vid dislokationsasfyxi sys tungan fast. En grundlig undersökning av munhålan och avlägsnande av blodproppar och främmande föremål eliminerar risken för obstruktiv asfyxi. Om asfyxi trots de angivna åtgärderna fortfarande utvecklas, indikeras en akut trakeotomi.
Antichockåtgärder utförs enligt de allmänna reglerna för akutkirurgi.
Vid käkfrakturer är det sedan nödvändigt att applicera ett fixeringsbandage för att utföra transport (tillfällig) immobilisering och ge patienten något att dricka på vanligt sätt eller med hjälp av en drickskopp med en gummislang fäst vid pipen.
Metoder för tillfällig fixering av käkfragment
För närvarande finns följande metoder för tillfällig (transport) immobilisering av käkfragment:
- hakselar;
- slingliknande plåster eller självhäftande plåsterförband;
- intermaxillär ligering med tråd eller plastgänga;
- standarduppsättning och andra. till exempel kontinuerlig åttligatur, lingual-labial ligatur, Y. Galmosh-ligatur, kontinuerlig trådligatur enligt Stout, Ridson, Obwegeser, Elenk, beskriven ganska väl av Y. Galmosh (1975).
Valet av metod för tillfällig immobilisering av fragment bestäms av frakturernas placering, deras antal, offrets allmänna tillstånd och närvaron av tillräckligt stabila tänder för att fixera skenan eller bandaget.
Vid en fraktur i alveolärprocessen i övre eller nedre käken, efter att fragmenten har justerats, används vanligtvis ett externt gasbindaliknande bandage som pressar underkäken mot den övre.
För alla frakturer i överkäken, efter att fragmenten har reducerats, placeras en metallsked av AA Limberg på överkäken eller ett slingliknande bandage appliceras på underkäken.
Om det inte finns några tänder i överkäken placeras en beklädnad av stens eller vax på tandköttet.
Om patienten har proteser i munnen används de som distanser mellan tandbågarna och ett slingliknande bandage appliceras dessutom. I den främre delen av plasttandraderna måste ett hål göras med en avbitare för pipen på en drickskopp, dräneringsslang eller tesked för att säkerställa att patienten kan äta.
Om det finns tänder på båda käkarna, förstärks fragmenten i händelse av frakturer i underkäkens kropp med ett intermaxillärt ligaturbandage, en styv standardsele eller en gipsskena, som placeras på underkäken och fästs vid kranialvalvet.
Vid frakturer i området kring underkäkens kondylära processer används en intraoral ligatur eller ett styvt bandage med elastisk dragkraft mot offrets huvud. Vid frakturer i kondylära processer med malocclusion (öppen) fixeras underkäken med en distans mellan de sista antagonistiska stora kindtänderna. Om det inte finns några tänder på den skadade underkäken kan proteser användas i kombination med en styv slinga; om det inte finns några proteser används en styv slinga eller ett cirkulärt gasbinda.
Vid kombinerade frakturer i över- och underkäken används de ovan beskrivna metoderna för separat fixering av fragment, till exempel Rauer-Urbanskaya-skedskenan i kombination med ligaturbindning av tänderna vid ändarna av underkäksfragmenten. Ligaturen ska täcka två tänder på varje fragment i form av en åtta. Om det inte finns någon risk för intraoral blödning, tungretraktion, kräkningar etc. kan en styv sele användas.
I skedet av att ge första medicinsk hjälp är det nödvändigt att korrekt bestämma tidpunkten och metoden för att transportera offret, och om möjligt bestämma syftet med evakueringen. Vid komplicerade och multipla frakturer i ansiktsbenen är det lämpligt att minska antalet "evakueringssteg" till ett minimum och skicka sådana patienter direkt till maxillofaciala avdelningar på republikanska, regionala och provinsiella (stads) sjukhus.
Vid kombinerat trauma (särskilt kranialt trauma) bör frågan om patientens transport avgöras noggrant, noggrant och tillsammans med berörda specialister. I dessa fall är det lämpligare att tillkalla specialister från regionala eller kommunala institutioner för konsultation på landsbygdssjukhuset än att transportera patienter med hjärnskakning eller hjärnkontusion dit.
Om det finns en tandläkare på det lokala sjukhuset kan första hjälpen för tillstånd som icke-penetrerande skador på ansiktets mjukvävnader som inte kräver primär plastikkirurgi, tandfrakturer, frakturer i alveolutskotten i över- och underkäken, okomplicerade enskilda frakturer i underkäken utan förskjutning, frakturer i näsbenen som inte kräver reposition, luxationer i underkäken som framgångsrikt reducerats, första och andra gradens brännskador i ansiktet, kompletteras med inslag av specialiserad vård.
Patienter med kombinerat ansiktstrauma, särskilt vid hjärnskakning, bör läggas in på sjukhus på distriktssjukhus. Vid beslut om transport till specialiserade avdelningar under de första timmarna efter skadan bör patientens allmänna tillstånd, transporttyp, vägförhållanden och avståndet till vårdinrättningen beaktas. Den lämpligaste transporttypen för dessa patienter kan övervägas med helikopter och, om vägarna är i gott skick, specialiserade ambulanser.
Efter att ha gett första hjälpen på distriktssjukhuset skickas patienter med frakturer i över- och underkäken, multipla trauman i ansiktsbenen komplicerade av trauma av någon lokalisering, penetrerande och omfattande skador på mjukvävnader som kräver primär plastikkirurgi till specialiserade avdelningar på distrikts-, stads- eller regionsjukhuset. Frågan om vart patienten ska skickas - till distriktssjukhuset (om det finns tandläkare där) eller till maxillofacialavdelningen på närmaste sjukhus - avgörs beroende på lokala förhållanden.
Kvalificerad kirurgisk vård
Kvalificerad kirurgisk vård ges av kirurger och traumatologer på öppenvårdsmottagningar, traumacenter, kirurgiska eller traumaavdelningar på stads- eller distriktssjukhus. Den bör i första hand ges till de offer som behöver den för vitala indikationer. Dessa inkluderar patienter med tecken på chock, blödning, akut blodförlust och kvävning. Om det till exempel, vid ostoppad blödning från stora kärl i maxillofacialregionen eller blödning som har inträffat i tidigare skeden, inte är möjligt att på ett tillförlitligt sätt ligera det blödande kärlet, ligeras den yttre halspulsådern på motsvarande sida. I detta vårdstadium delas alla offer med skador i maxillofacialregionen in i tre grupper.
Den första gruppen - de som endast behöver kirurgisk hjälp (mjukvävnadsskador utan verkliga defekter, första och andra gradens brännskador, frostskador i ansiktet); för dem är detta behandlingsstadium det sista.
Den andra gruppen - de som behöver specialiserad behandling (mjukvävnadsskador som kräver plastikkirurgi; skador på ansiktsben; tredje och fjärde gradens brännskador och frostskador i ansiktet som kräver kirurgisk behandling); efter akut kirurgisk vård transporteras de till maxillofaciala sjukhus.
Den tredje gruppen inkluderar icke-transporterbara offer, såväl som individer med kombinerade skador på andra delar av kroppen (särskilt traumatisk hjärnskada), vilka är ledande vad gäller svårighetsgrad.
En av anledningarna till upprepad kirurgisk behandling av ett sår är ingrepp utan preliminär röntgenundersökning. Om det finns misstanke om ansiktsbenfrakturer är det obligatoriskt. Ansiktsvävnadens ökade regenerativa kapacitet gör att kirurgiska ingrepp kan utföras med maximal vävnadsskoning.
Vid kvalificerad kirurgisk vård till offer i grupp II som kommer att skickas till specialiserade medicinska institutioner (i avsaknad av kontraindikationer för transport) måste kirurgen:
- att utföra förlängd anestesi av frakturstället; eller ännu bättre - förlängd anestesi av hela ansiktshalvan, antingen med hjälp av P. Yu. Stolyarenko-metoden (1987): genom en nålinjektion under benkanten på den nedre kanten av zygomatisk båge vid korsningen mellan zygomatiska benets temporala process och temporala benets zygomatiska process;
- injicera såret med antibiotika, administrera antibiotika internt;
- utför den enklaste transportimmobiliseringen, till exempel applicera ett vanligt transportbandage;
- se till att det inte förekommer någon blödning från såret, kvävning eller risk för kvävning under transporten;
- övervaka administreringen av stelkrampsserum;
- säkerställa korrekt transport till en specialiserad medicinsk anläggning i sällskap med medicinsk personal (fastställa transporttyp, patientens position);
- tydligt ange i de bifogade dokumenten allt som gjordes med patienten.
I fall där det finns kontraindikationer för att skicka offret till en annan medicinsk institution (Grupp III) ges han kvalificerad hjälp på kirurgisk avdelning med inblandning av tandläkare från sjukhus eller kliniker, som är skyldiga att
Allmänna kirurger och traumatologer måste i sin tur vara bekanta med grunderna i att ge hjälp vid trauma i maxillofacialregionen, följa principerna för kirurgisk behandling av ansiktssår och känna till de grundläggande metoderna för transportimmobilisering av frakturer.
Behandling av offer med kombinerade sår i ansiktet och andra områden på ett kirurgiskt (traumatologiskt) sjukhus bör ske med deltagande av en maxillofacialkirurg.
Om ett distriktssjukhus har en käk- och ansiktsavdelning eller en tandläkarmottagning, måste avdelningschefen (tandläkaren) vara ansvarig för tillståndet och organisationen av traumatologisk tandvård i distriktet. För korrekt registrering av käktrauma måste tandläkaren upprätta kontakt med feldsherstationerna och distriktssjukhusen. Dessutom bör en analys av behandlingsresultaten för patienter med ansiktstrauma som befunnits på distrikts- och regionala institutioner genomföras.
Patienter med komplexa och komplicerade ansiktsskador remitteras till käkavdelningen om primär mjukvävnadsplastikkirurgi krävs och de senaste metoderna för behandling av ansiktsbenfrakturer, inklusive primär bentransplantation, används.
Specialiserad akutvård och uppföljande behandling för maxillärfraktur
Denna typ av vård ges på maxillofaciala avdelningar för inneliggande patienter vid republikanska, regionala, provinsiella och stadssjukhus, på kirurgiska tandvårdskliniker vid medicinska universitet, tandvårdsinstitut samt på maxillofaciala avdelningar vid forskningsinstitut för traumatologi och ortopedi.
När offer läggs in på sjukhusmottagningen är det lämpligt att identifiera tre sorteringsgrupper (enligt VI Lukyanenko):
Den första gruppen - de som behöver akuta åtgärder, kvalificerad eller specialiserad vård i omklädningsrummet eller operationssalen: de som är skadade i ansiktet med pågående blödning under bandage eller munhålan; de som är i kvävningstillstånd eller med instabil yttre andning, efter trakeotomi med stram tamponad av munhålan och svalget, de som är i medvetslöst tillstånd. De skickas först till operationssalen eller omklädningsrummet på bår.
Den andra gruppen - de som kräver en klargörande diagnos och bestämning av skadans allvarlighetsgrad. Dessa inkluderar sårade med kombinerade skador på käkar och ansikte, ÖNH-organ, skalle, synorgan etc.
Den tredje gruppen – de som är föremål för remiss till avdelningen i den andra prioriteringen. Denna grupp inkluderar alla offer som inte inkluderades i de två första grupperna.
Innan kirurgisk behandling påbörjas måste offret undersökas kliniskt och radiologiskt. Baserat på de erhållna uppgifterna bestäms interventionens omfattning.
Kirurgisk behandling, oavsett om den är tidig, försenad eller sen, bör vara omedelbar och om möjligt fullständig, inklusive lokal plastikkirurgi på mjukvävnader och även bentransplantation av underkäken.
Som AA Skager och TM Lurye (1982) påpekar bestäms naturen hos det regenerativa blastemet (osteogent, kondrogent, fibröst, blandat) av den oxybiotiska aktiviteten hos vävnaderna i frakturzonen, i samband med vilken alla traumatiska och terapeutiska faktorer påverkar hastigheten och kvaliteten på den reparativa osteogenesen huvudsakligen genom lokal blodtillförsel. Som ett resultat av skada uppstår alltid cirkulationsstörningar av lokal (sår- och frakturområde), regional (maxillofacialt område) eller generell (traumatisk chock) natur. Lokala och regionala cirkulationsstörningar är vanligtvis mer långvariga, särskilt i avsaknad av immobilisering av fragment och förekomst av inflammatoriska komplikationer. Som ett resultat förvrängs vävnadernas reparativa reaktion.
Med tillräcklig blodtillförsel till det skadade området, under förhållanden med fragmentstabilitet, sker primär, så kallad angiogen benvävnadsbildning. Under mindre gynnsamma vaskulärt regenerativa förhållanden, som huvudsakligen skapas i avsaknad av stabilitet i området för fragmentövergången, bildas bindväv eller brosk, regenerat, dvs. "reparativ osteosyntes" sker, särskilt i avsaknad av snabb och korrekt uppriktning av fragmenten. Detta förlopp av reparativ regenerering kräver mer vävnadsresurser och tid. Det kan sluta med sekundär benfusion av frakturen, men i detta fall kvarstår ibland ärrbildning i bindväv med fokus på kronisk inflammation under lång tid eller förblir för alltid i frakturområdet, vilket kliniskt kan manifestera sig i form av exacerbation av traumatisk osteomyelit.
Ur synvinkel av optimering av det vaskulärt-regenerativa komplexet har sluten repositionering och fixering av ansiktsbenfragment en fördel jämfört med öppen osteosyntes med bred exponering av fragmentens ändar.
Därför utgör följande principer grunden för modern behandling av benfrakturer:
- helt korrekt jämförelse av fragment;
- att bringa fragmenten längs hela sprickytan i en position med tät kontakt (slå ihop);
- stark fixering av de omplacerade fragmenten och deras kontaktytor, vilket eliminerar eller nästan eliminerar all synlig rörlighet mellan dem under hela den period som är nödvändig för fullständig läkning av frakturen;
- upprätthållande av rörligheten i käklederna om kirurgen har en anordning för extraoral repositionering och fixering av fragment av underkäken.
Detta säkerställer snabbare sammansmältning av benfragment. Genom att följa dessa principer säkerställs primär sammansmältning av frakturen och kan kortare behandlingsperioder för patienterna uppnås.
Ytterligare allmänna och lokala behandlingsåtgärder för färska frakturer komplicerade av inflammation
Specialiserad vård för käkskador omfattar en rad åtgärder som syftar till att förebygga komplikationer och påskynda benvävnadsregenerering (fysioterapeutiska behandlingar, träningsterapi, vitaminbehandling etc.). Alla patienter bör också ges nödvändig näring och korrekt munvård. På stora avdelningar rekommenderas det att avsätta särskilda avdelningar för traumapatienter.
Vid alla typer av assistans är det nödvändigt att fylla i medicinsk dokumentation tydligt och korrekt.
Åtgärder för att förebygga komplikationer inkluderar administrering av stelkrampsserum, lokal administrering av antibiotika under den preoperativa perioden, munhålesanering, tillfällig immobilisering av fragment (i den mån det är möjligt). Det är viktigt att komma ihåg att infektion i frakturer i tandbågen kan uppstå inte bara vid bristning av slemhinnan eller hudskador, utan också vid periapikala inflammatoriska härdar på tänderna som ligger i frakturområdet eller i närheten av det.
Vid behov utförs, utöver applicering av ett standardtransportbandage, intermaxillär fixation med hjälp av ligaturbindning av tänderna.
Anestesimetoden väljs beroende på situationen och antalet patienter som läggs in. Förutom patientens allmänna tillstånd är det nödvändigt att beakta frakturens lokalisation och natur, samt den tid som förväntas ägnas åt ortopedisk fixation eller osteosyntes. I de flesta fall av frakturer i käkkroppen och grenen (förutom vid höga frakturer i kondylärprocessen, åtföljda av dislokation av underkäkens huvud) kan lokal lednings- och infiltrationsanestesi användas. Ledningsanestesi utförs bäst i området kring den ovala öppningen (vid behov på båda sidor) för att stänga av inte bara de sensoriska utan även de motoriska grenarna av mandibulärnerven. Potentierad lokalbedövning är mer effektiv. Förlängd ledningsblockad och dess kombination med användning av calypsol i subnarkotiska doser används också.
För att avgöra vad man ska göra med en tand som ligger direkt i sprickutrymmet är det nödvändigt att fastställa förhållandet mellan dess rötter och sprickplanet. Tre positioner är möjliga:
- sprickgapet löper längs hela tandrotens laterala yta - från dess hals till spetsens öppning;
- tandens spets är belägen i sprickgapet;
- Brottspalten passerar snett i förhållande till tandens vertikala axel, men utanför dess alveol, utan att skada parodontiet och tandens alveolväggar.
Tandens tredje position är den mest gynnsamma med tanke på konsolideringsprognosen (utan utveckling av en kliniskt märkbar inflammatorisk komplikation), och den första positionen är den minst gynnsamma, eftersom det i detta fall finns en bristning av tandköttets slemhinna vid tandhalsen och ett gapande frakturgap, vilket orsakar oundviklig infektion av käkfragmenten med patogen mikroflora i munhålan. Därför är det, redan före immobilisering, nödvändigt att ta bort tänder i den första positionen, såväl som trasiga, ur led, krossade, förstörda av karies, komplicerade av pulpit eller kronisk parodontit. Efter tandutdragning rekommenderas det att isolera frakturzonen genom att tamponera hålet med jodoformgasväv. NM Gordiyuk et al. (1990) rekommenderar att tamponera hålen med konserverad (i en 2% kloraminlösning) amnion.
Det är mycket viktigt att fastställa mikroflorans natur i frakturområdet och undersöka dess känslighet för antibiotika. Intakta tänder i andra och tredje position kan villkorligt lämnas kvar i frakturgapet, men i detta fall bör komplex behandling inkludera antibiotika och fysioterapi. Om de första kliniska tecknen på inflammation i frakturområdet uppträder under sådan behandling, behandlas den återstående tanden konservativt, dess rotkanaler fylls och om de är blockerade avlägsnas de.
Tandgrunder, tänder med oformade rötter och ännu inte frambrutna tänder (i synnerhet tredje molarer) i avsaknad av inflammation runt dem kan också villkorligt lämnas kvar i frakturområdet, eftersom, som vår erfarenhet och observationer från andra författare visar, är välbefinnandet i området för tänder som lämnats kvar i frakturgapet, kliniskt fastställt på dagen för patientens utskrivning från sjukhuset, ofta vilseledande, instabilt, särskilt under de första 3-9 månaderna efter skadan. Detta förklaras av det faktum att ibland pulpan hos tvårotade tänder som är belägna i frakturområdet, åtföljd av skador på mandibulära kärlnervbunten, genomgår djupa inflammatoriska-dystrofa förändringar som slutar i nekros. När kärlnervbunten hos en enkelrotad tand skadas observeras nekrotiska förändringar i pulpan i de flesta fall.
Enligt data från olika författare är bevarande av tänder i frakturgapet endast möjligt hos 46,3 % av patienterna, eftersom resten utvecklar parodontit, benresorption och osteomyelit. Samtidigt har tandrudier och tänder med ofullständigt bildade rötter, som bevaras förutsatt att det inte finns några tecken på inflammation, hög livskraft: efter tillförlitlig immobilisering av fragmenten fortsätter tänderna att utvecklas normalt (hos 97 %) och bryta fram i tid, och den elektriska excitabiliteten hos deras pulpa normaliseras på lång sikt. Tänder som återplanteras i frakturgapet dör i genomsnitt hos hälften av patienterna.
Om det, utöver skador på maxillofacialområdet, finns hjärnskakning eller hjärnskada, dysfunktion i cirkulationssystemet, andnings- och matsmältningssystemen etc., vidtas nödvändiga åtgärder och lämplig behandling ordineras. Ofta är det nödvändigt att tillgripa konsultationer med olika specialister.
På grund av den anatomiska kopplingen mellan skallben och ansiktet drabbas alla strukturer i skallens kraniala del av trauma i maxillofacialregionen. Kraften från den verkande faktorn i dess intensitet överstiger vanligtvis gränsen för elasticitet och styrka hos enskilda ansiktsben. I sådana fall skadas angränsande och djupare delar av ansiktet och till och med skallens kraniala del.
Ett kännetecken för kombinerat ansikts- och hjärntrauma är att hjärnskador kan uppstå även utan ett slag mot hjärndelen av skallen. Den traumatiska kraften som orsakade en ansiktsbenfraktur överförs direkt till den intilliggande hjärnan, vilket orsakar neurodynamiska, patofysiologiska och strukturella förändringar av varierande grad. Därför kan kombinerade skador på maxillofacialregionen och hjärnan orsakas av inverkan av ett traumatiskt ämne endast på ansiktsdelen av skallen eller på ansikts- och hjärndelarna av skallen samtidigt.
Kliniskt manifesterar sig sluten kraniocerebral skada med allmänna cerebrala och lokala symtom. Allmänna cerebrala symtom inkluderar medvetslöshet, huvudvärk, yrsel, illamående, kräkningar, minnesförlust, och lokala symtom inkluderar dysfunktion i kranialnerverna. Alla patienter med hjärnskakning i anamnesen kräver komplex behandling hos en neurokirurg eller neurolog. Tyvärr diagnostiseras hjärnskakning i kombination med ansiktsbenstrauma vanligtvis endast i fall med uttalade neurologiska symtom.
Komplikationer av käkfraktur, förebyggande och behandling
Alla komplikationer som uppstår vid käkfrakturer kan delas in i allmänna och lokala, inflammatoriska och icke-inflammatoriska; med tiden delas de in i tidiga och avlägsna (sena).
Vanliga tidiga komplikationer inkluderar störningar i psykoemotionellt och neurologiskt tillstånd, förändringar i cirkulationssystemet och andra system. Förebyggande och behandling av dessa komplikationer utförs av käkkirurger tillsammans med relevanta specialister.
Bland lokala tidiga komplikationer observeras oftast dysfunktion i tuggapparaten (inklusive käklederna), traumatisk osteomyelit (hos 11,7% av offren), suppuration av hematom, lymfadenit, artrit, abscesser, flegmon, bihåleinflammation, fördröjd konsolidering av fragment etc.
För att förhindra eventuella allmänna och lokala komplikationer är det lämpligt att utföra novokain trigemino-sympatiska och carotis sinus-blockader, vilket möjliggör avstängning av extracerebrala reflexogena zoner, varigenom cerebrospinalvätskedynamik, andning och cerebral cirkulation normaliseras.
Trigeminosympatisk blockad utförs enligt MP Zhakovs välkända metod. Carotis sinus-blockad utförs enligt följande: en bolster placeras under offrets rygg liggande på rygg, i nivå med skulderbladen, så att huvudet kastas lätt bakåt och vrids i motsatt riktning. En nål injiceras längs den inre kanten av sternocleidomastoideusmuskeln, 1 cm under nivån för den övre kanten av sköldkörtelbrosket (carotis sinus-utsprånget). När nålen förs framåt injiceras novokain. När fascian i kärlnervknippet punkteras övervinns ett visst motstånd och pulsering i carotisbihålorna känns. 15-20 ml 0,5% novokainlösning injiceras.
Med tanke på den ökade risken för att utveckla septiska komplikationer hos patienter med skador på maxillofacialregionen, hjärnan och andra delar av kroppen är det nödvändigt att förskriva massiva doser antibiotika (efter ett intradermalt test för individuell tolerans) redan under den första dagen efter inläggning på sjukhuset.
Om komplikationer från andningssystemet uppstår (vilket ofta är dödsorsaken hos sådana patienter) är hormonbehandling och dynamisk röntgenundersökning (med inblandning av lämpliga specialister) indicerat. Specialiserad vård för sådana patienter bör ges av en käkkirurg omedelbart efter att offren har väckts ur chock, men senast 24–36 timmar efter skadan.
Olika lokala och allmänna negativa faktorer (infektion i munhålan och karieständer, krossning av mjukvävnader, hematom, otillräckligt stel fixering, utmattning av patienten på grund av störningar i normal näring, psykoemotionell stress, dysfunktion i nervsystemet etc.) bidrar till uppkomsten av inflammatoriska processer. Därför är en av huvudpunkterna i behandlingen av offret att stimulera läkningsprocessen för käkfrakturen genom att öka patientens kropps regenerativa förmåga och förhindra inflammatoriska lager i det skadade området.
På senare år har antalet inflammatoriska komplikationer vid ansiktsbenskador ökat på grund av den ökade resistensen hos stafylokockinfektioner. Det största antalet komplikationer i form av inflammatoriska processer uppstår i frakturer lokaliserade i underkäkens vinkel. Detta förklaras av att tuggmusklerna på båda sidor om frakturområdet reflexmässigt drar ihop sig, penetrerar gapet och kläms mellan fragmenten. Eftersom tandköttets slemhinna i underkäkens vinkel är tätt sammanflätad med alveolutskottets periosteum och brister vid minsta förskjutning av fragmenten, bildas ständigt öppna ingångsportar för infektion, genom vilka patogena mikroorganismer, saliv, exfolierade epitelceller och matmassor tränger in i bengapet. Under sväljningsrörelser drar muskelfibrerna som kläms fast av fragmenten ihop sig, vilket resulterar i ett aktivt flöde av saliv ner i bengapets djup.
Tecken på ökande inflammation i ben och mjukvävnader är vanligtvis snabbt utvecklande hyperemi i huden, smärta, infiltration etc.
Utvecklingen av komplikationer underlättas av faktorer som parodontit (hos 14,4% av offren), försenad sjukhusvistelse och för tidig specialiserad vård, patienternas höga ålder, förekomsten av kroniska samtidiga sjukdomar, dåliga vanor (alkoholism), minskad kroppens reaktionsförmåga, felaktig diagnos och val av behandlingsmetod, dysfunktion i det perifera nervsystemet till följd av en fraktur (skada på trigeminusnervens grenar) etc.
En betydande faktor som fördröjer konsolideringen av käkfragment är traumatisk osteomyelit, som tillsammans med andra inflammatoriska processer förekommer särskilt ofta i fall där repositionering och immobilisering av fragment utfördes i ett senare skede.
Det är nödvändigt att beakta att varje skada orsakar en inflammatorisk reaktion runt såret. Oavsett typ av skadligt agens (fysiskt, kemiskt, biologiskt) är de patogenetiska mekanismerna för den utvecklande inflammatoriska processen desamma och kännetecknas av en kränkning av mikrocirkulationens tillstånd, oxidations-reduktionsprocesser och mikroorganismernas verkan i skadade vävnader. Vid skador är bakteriell kontaminering av såret oundviklig. Svårighetsgraden av den purulent-inflammatoriska processen beror på det infektiösa agensets egenskaper, patientens immunbiologiska tillstånd vid tidpunkten för patogenens introduktion, graden av vaskulära och metaboliska störningar i vävnaderna på skadestället. Resistensen hos skadade vävnader mot purulent infektion minskar kraftigt, förutsättningar skapas för reproduktion av patogenen och manifestationen av dess patogena egenskaper, vilket orsakar en inflammatorisk reaktion och har en destruktiv effekt på vävnaderna.
Vid verkningsstället för den skadliga faktorn skapas optimala förhållanden för aktivering av proteolytiska enzymer som frisätts från mikroorganismer, drabbade vävnader, leukocyter och bildandet av inflammationsstimulerande mediatorer - histamin, serotonin, kininer, heparin, aktiverade proteiner, etc., vilket orsakar störningar i mikrocirkulationen, transkapillärt utbyte och blodkoagulation. Vävnadsproteaser, produkter av mikrobiell aktivitet, bidrar till störningar i oxidations-reduktionsprocesser och separering av vävnadsandning.
Den resulterande ansamlingen av underoxiderade produkter och utvecklingen av vävnadsacidos leder till sekundära störningar i mikrohemodynamiken vid skadestället och utveckling av lokal vitaminbrist.
Särskilt allvarliga skador på vävnadsregenereringsprocesser observeras när C-vitaminbrist uppstår i dem, vilket leder till hämning av kollagensyntes i bindväv och sårläkning; i detta fall minskar C-vitaminhalten avsevärt i de slappa granuleringarna av infekterade sår.
Vid alla skador ges en betydande roll i begränsningen av den inflammatoriska processen till den hemostatiska reaktionen, eftersom bildandet av ett fibrinskikt och avsättningen av giftiga ämnen och mikroorganismer på dess yta förhindrar ytterligare spridning av den patologiska processen.
Således, vid purulenta komplikationer av skador, uppstår en sluten kedja av patologiska processer som främjar infektionsspridning och förhindrar sårläkning. Därför är tidig användning av olika biologiskt aktiva läkemedel med antiinflammatoriska, antimikrobiella, antihypoxiska och reparativa processstimulerande effekter patogenetiskt motiverad för att minska purulenta komplikationer och öka effektiviteten av komplex behandling.
Kievs ortopediforskningsinstitut vid Ukrainas hälsoministerium har forskat om verkningsmekanismen för biologiskt aktiva substanser och rekommenderat amben, galaskorbin, kalanchoe och propolis för användning vid variga inflammatoriska sjukdomar.
Till skillnad från naturliga hämmare av proteolys (trasylol, contrycal, iniprol, tsalol, gordox, pantrypin) penetrerar amben lätt alla cellmembran och kan användas lokalt som en 1% lösning, intravenöst eller intramuskulärt med 250-500 mg var 6-8:e timme. Inom 24 timmar utsöndras läkemedlet oförändrat via njurarna. Vid lokal applicering penetrerar det väl in i vävnaderna och neutraliserar fullständigt vävnadsfibrinolys av skadad vävnad inom 10-15 minuter.
Vid purulent-inflammatoriska komplikationer av käkfrakturer används amoxiclav framgångsrikt - en kombination av klavulansyra och amoxicillin, som administreras intravenöst med 1,2 g var 8:e timme eller oralt med 375 mg 3 gånger om dagen i 5 dagar. För patienter som har genomgått planerad kirurgi förskrivs läkemedlet intravenöst med 1,2 g en gång om dagen eller oralt i samma doser.
Galaskorbins biologiska aktivitet överstiger avsevärt askorbinsyrans aktivitet på grund av närvaron av askorbinsyra i preparatet i kombination med substanser med P-vitaminaktivitet (polyfenoler). Galaskorbin främjar ackumulering av askorbinsyra i organ och vävnader, förtjockar kärlväggen, stimulerar sårläkningsprocesser, accelererar regenerering av muskel- och benvävnad och normaliserar oxidations-reduktionsprocesser. Galaskorbin används oralt med 1 g 4 gånger per dag; lokalt - i 1-5% färskberedda lösningar eller i form av en 5-10% salva.
Propolis innehåller 50-55 % växthartser, 30 % vax och 10-18 % eteriska oljor; den innehåller olika balsam, kanelsyra och alkohol, tanniner; den är rik på mikroelement (koppar, järn, mangan, zink, kobolt, etc.), antibiotika och vitaminer från grupperna B, E, C, PP, P och provitamin A; den har en smärtstillande effekt. Dess antibakteriella effekt är mest uttalad. Propolis antimikrobiella egenskaper har fastställts i förhållande till ett antal patogena grampositiva och gramnegativa mikroorganismer, medan dess förmåga att öka mikroorganismernas känslighet för antibiotika, förändra de morfologiska, kulturella och tinktoriska egenskaperna hos olika stammar har noterats. Under påverkan av propolis rensas sår snabbt från varigt och nekrotiskt hölje. Det används i form av en salva (33 g propolis och 67 g lanolin) eller sublingualt - i form av tabletter (0,01 g) 3 gånger om dagen.
Andra åtgärder rekommenderas också för att förebygga inflammatoriska komplikationer och stimulera osteogenes. Några av dem listas nedan:
- Administrering av antibiotika (med hänsyn till mikroflorans känslighet) till mjukvävnaderna runt det öppna frakturområdet, med början från första behandlingsdagen. Lokal administrering av antibiotika gör det möjligt att minska antalet komplikationer med mer än 5 gånger. När antibiotika administreras i ett senare skede (på dagen 6-9 och senare) minskar inte antalet komplikationer, men elimineringen av redan utvecklad inflammation accelereras.
- Intramuskulär administrering av antibiotika om indicerat (ökande infiltrat, ökad kroppstemperatur etc.).
- Lokal UHF-terapi från 2:a till 12:e dagen från skadeögonblicket (10-12 minuter dagligen), allmän kvartsbestrålning från 2:a-3:e dagen (cirka 20 procedurer), kalciumkloridelektrofores på frakturområdet - från 13:e-14:e dagen till slutet av behandlingen (upp till 15-20 procedurer).
- Oral administrering av multivitaminer och 5% kalciumkloridlösning (en matsked tre gånger om dagen med mjölk); askorbinsyra och tiamin är särskilt användbara.
- För att påskynda konsolideringen av fragment rekommenderar OD Nemsadze (1991) ytterligare användning av följande läkemedel: anabola steroider (till exempel nerobol per os, 1 tablett 3 gånger per dag i 1-2 månader, eller retabolil 50 mg intramuskulärt en gång i veckan i 1 månad); natriumfluorid 1% lösning, 10 droppar 3 gånger per dag i 2-3 månader; proteinhydrolysat (hydrolysin, kaseinhydrolysat) i 10-20 dagar.
- För att minska krampen i blodkärlen i frakturzonen (vilket enligt AI Elyashev (1939) varar 1-1,5 månader och hämmar benbildning), samt för att påskynda konsolideringen av fragment, föreslår OD Nemsadze (1985) intramuskulär administrering av kramplösande läkemedel (gangleron, dibazol, papaverin, trental, etc.) 3 dagar efter skadan i 10-30 dagar.
- Intramuskulär administrering av lysozym 100–150 mg två gånger dagligen i 5–7 dagar.
- Användning av ett komplex av antioxidanter (tokoferolacetat, flacumin, askorbinsyra, cystein, eleutherococcus-extrakt eller acemin).
- Applicering av lokal hypotermi enligt den teknik som beskrivs av A.S. Komok (1991), förutsatt att en speciell anordning för lokal hypotermi i maxillofacialområdet används; möjliggör upprätthållande av temperaturregimen för skadade vävnader, inklusive underkäkbenet, i intervallet +30°C - +28°C; tack vare balanserad vävnadskylning med hjälp av de externa och intraorala kamrarna kan temperaturen på det cirkulerande kylmedlet sänkas till +16°C, vilket gör proceduren väl tolererad och gör att den kan fortsätta under lång tid. A.S. Komok indikerar att en minskning av den lokala vävnadstemperaturen i underkäkens frakturzon till nivåerna: på huden +28°C, kindens slemhinna +29°C och slemhinnan i underkäkens alveolära process +29,5°C - hjälper till att normalisera blodflödet, eliminera venös trängsel, svullnad, förhindrar utveckling av blödningar och hematom och eliminerar smärtreaktioner. Skiktad, jämn, måttlig vävnadshypotermi i kylläge på +30°C - +28°C under de kommande 10-12 timmarna efter dubbel käkimmobilisering i kombination med läkemedel möjliggör normalisering av blodflödet i vävnaderna senast den tredje dagen, eliminering av temperaturreaktioner och inflammatoriska fenomen och orsakar en uttalad smärtstillande effekt.
Samtidigt betonar A.S. Komok också komplexiteten hos denna metod, eftersom, enligt hans data, endast ett komplex av elektrofysiologiska metoder, inklusive elektrotermometri, reografi, reodermatometri och elektroalgesimetri, möjliggör en ganska objektiv bedömning av blodflöde, värmeväxling och innervation i skadade vävnader och dynamiken i förändringar i dessa indikatorer under påverkan av behandlingen.
Enligt V.P. Korobov et al. (1989) kan korrigering av metaboliska förändringar i blodet vid frakturer i underkäken uppnås antingen med ferramid eller (vilket är ännu mer effektivt) med koamid, vilket främjar accelererad sammansmältning av benfragment. Vid akut traumatisk osteomyelit öppnas abscessen och frakturgapet tvättas; fraktionerad autohemoterapi är också önskvärd - reinfusion av blod bestrålat med ultravioletta strålar 3-5 gånger tillsammans med aktiv antiinflammatorisk antiseptisk behandling enligt det allmänt accepterade schemat; I det kroniska inflammationsstadiet rekommenderas att aktivera benregenerering enligt följande schema: levamisol (150 mg oralt en gång om dagen i 3 dagar; en paus mellan cyklerna är 3-4 dagar; det finns 3 sådana cykler), eller T-aktivin subkutant (0,01%, 1 ml i 5 dagar), eller exponering för en helium-neonlaser på biologiskt aktiva punkter i ansiktet och halsen (10-15 s per punkt med en ljusflödeseffekt på högst 4 mW i 10 dagar). Efter att stelheten i frakturzonen uppstått ordinerades doserad mekanoterapi och andra generella biologiska effekter. Enligt författarna minskar behandlingstiden för inneliggande patienter med 10–12 dagar och den tillfälliga funktionsnedsättningen med 7–8 dagar.
Många andra medel och metoder har föreslagits för att förebygga eller behandla traumatisk osteomyelit i käkarna, såsom en suspension av demineraliserat ben, Nitazol-aerosol, stafylokockanatoxin med autologt blod, vakuumaspiration av innehållet i frakturgapet och sköljning av bensåret under tryck med en ström av 1% dioxidinlösning; immunkorrigerande terapi. EA Karasyunok (1992) rapporterar att han och hans medarbetare experimentellt har studerat och kliniskt bevisat lämpligheten av att, mot bakgrund av rationell antibiotikabehandling, använda en 25% lösning av acemin oralt med 20 ml 2 gånger om dagen i 10-14 dagar, samt att sondera frakturområdet med UPSK-7N-anordningen i ett kontinuerligt labilt läge, och införandet av en 10% lösning av linkomycinhydroklorid genom elektrofores. Användningen av denna teknik resulterade i en minskning av komplikationer från 28% till 3,85% och en minskning av tillfällig funktionsnedsättning med 10,4 dagar.
R. 3. Ogonovsky, IM Got, OM Sirii, I. Ya. Lomnitsky (1997) rekommenderar användning av cellulär xenobrefotransplantation vid behandling av långvariga icke-läkande käkfrakturer. För detta ändamål introduceras en suspension av devitaliserade benmärgsceller från 14 dagar gamla embryon i frakturgapet. På den 12-14:e dagen observerade författarna en förtjockning av periosteal benkallus, och på den 20-22:a dagen en stabil konsolidering av frakturen, som inte hade läkt under 60 dagars immobilisering. Metoden gör det möjligt att bli av med upprepade kirurgiska ingrepp.
Inhemsk och utländsk litteratur vimlar av andra förslag, vilka tyvärr för närvarande endast är tillgängliga för läkare som arbetar på kliniker som är välutrustade med nödvändig utrustning och mediciner. Men varje läkare bör komma ihåg att det finns andra, mer tillgängliga sätt att förebygga komplikationer vid behandling av ansiktsbenfrakturer. Till exempel bör man inte glömma att en så enkel procedur som kalciumkloridelektrofores (införande av en 40-procentig lösning från anoden med en ström på 3 till 4 mA) främjar snabb kompaktering av den bildande benkallusen. Vid frakturkomplikationer genom inflammation är det, utöver antibiotikabehandling, lämpligt att använda en alkohol-novokainblockad (0,5 % novokainlösning i 5 % alkohol). Komplex behandling enligt det beskrivna schemat gör det möjligt att minska tiden för fragmentimmobilisering med 8-10 dagar, och vid frakturer komplicerade av den inflammatoriska processen - med 6-8 dagar.
Vi observerade en signifikant minskning av sjukhustiden när 0,2 ml osteogent cytotoxiskt serum (stimoblast) i isoton natriumkloridlösning (utspädning 1:3) introducerades i frakturområdet. Serumet administrerades på den 3:e, 7:e och 11:e dagen efter skadan.
Vissa författare rekommenderar att man inkluderar mikrovågs- och UHF-terapi i kombination med generell ultraviolett bestrålning och kalciumkloridelektrofores i komplex behandling för att påskynda konsolideringen av käkfragment, och VP Pyurik (1993) rekommenderar användning av interfragmentinjektion av patientens benmärgsceller (med en hastighet av 1 mm3 celler per 1 cm2 benfrakturyta ).
Baserat på mekanismen för utveckling av inflammatoriska komplikationer av frakturer i underkäkens vinklar kräver deras förebyggande så tidigt som möjligt immobilisering av benfragment i kombination med riktad antiinflammatorisk läkemedelsbehandling. I synnerhet, efter behandling av munhålan med en furacilinlösning (1:5000), bör infiltrationsanestesi utföras i frakturområdet med en 1% lösning av novokain (från hudsidan) och, efter att ha kontrollerat att nålen är i frakturgapet (blod kommer in i sprutan och anestetikumet kommer in i munnen), upprepade gånger skölja ut (med en furacilinlösning) innehållet från gapet in i munhålan genom den skadade slemhinnan (LM Vartanyan).
Innan käkfragmenten immobiliseras med hjälp av styv intermaxillär fästning (traktion) eller den minst traumatiska (perkutana) osteosyntesmetoden med en Kirschner-tråd, rekommenderas det att infiltrera mjukvävnaderna i området för mandibulärvinkelfrakturen med en bredspektrum antibiotikalösning. Att orsaka mer betydande trauma (till exempel att blotta käkvinkeln och applicera en bensutur) är oönskat, eftersom det bidrar till intensifieringen av den påbörjade inflammatoriska processen.
Vid utvecklad traumatisk osteomyelit kan frakturen efter sekvestrektomi fixeras med en metallstift som sätts in transfokalt (genom frakturgapet), men mer effektivt är fixering av underkäkfragmenten med externa extrafokala kompressionsanordningar, som vid frakturer komplicerade av traumatisk osteomyelit (i det akuta skedet av förloppet) säkerställer konsolidering inom den vanliga tidsramen (som inte överstiger läkningen av färska frakturer) och hjälper till att stoppa den inflammatoriska processen på grund av att kompressionen utförs utan preliminärt ingripande i lesionen. Extrafokal fixering av fragment möjliggör nödvändigt kirurgiskt ingrepp i framtiden (öppning av en abscess, flegmon, borttagning av sekvestrerande ämnen etc.) utan att störa immobiliseringen.
Traumatisk osteomyelit har nästan alltid ett trögt förlopp och påverkar inte patientens allmänna tillstånd signifikant. Långvarig svullnad av mjukvävnader i frakturzonen är förknippad med trängsel, periosteal reaktion och lymfkörtelinfiltration. Avstötning av benavskiljare från frakturgapet sker långsamt; deras storlek är vanligtvis obetydlig (några millimeter). Periodiskt är exacerbationer av osteomyelit, periostit och lymfadenit möjliga med bildandet av perimandibulära abscesser, flegmon och adenoflegmon. I dessa fall är det nödvändigt att dissekera vävnaderna för att evakuera pus, dränera såret och förskriva antibiotika.
I det kroniska stadiet av osteomyelit är det lämpligt att använda kompressionsnärmande av käkfragment, eller förskriva pentoxyl 0,2-0,3 g 3 gånger per dag i 10-14 dagar (både efter tandskena och efter perkutan osteosyntes), eller injicera (genom en Dufour-nål) 2-3 ml av en suspension av frystorkat fetalt allobonpulver i frakturgapet. Det rekommenderas att injicera suspensionen en gång, under lokalbedövning, 2-3 dagar efter repositionering och fixering av fragmenten, dvs. när det läkta såret på tandköttet förhindrar att suspensionen läcker in i munhålan. Tack vare denna taktik kan intermaxillär traktion avlägsnas, både vid enkla och dubbla frakturer, 6-7 dagar tidigare än vanligt, vilket minskar den totala funktionsnedsättningens varaktighet med i genomsnitt 7-8 dagar. Extraoral injektion av 5–10 ml 10 % alkohollösning i 0,5 % novokainlösning i frakturområdet accelererar också den kliniska konsolideringen av fragmenten med 5–6 dagar och minskar invaliditetsvaraktigheten med i genomsnitt 6 dagar. Användningen av allokosteum och pentoxyl möjliggör en avsevärd minskning av antalet inflammatoriska komplikationer.
Det finns data om effektiviteten av att använda olika andra metoder och medel för att stimulera osteogenes (inom området traumatisk osteomyelit): fokaldoserat vakuum, ultraljudsexponering, magnetisk terapi enligt N.A. Berezovskaya (1985), elektrisk stimulering; lågintensiv strålning av en helium-neonlaser med hänsyn till stadiet av den posttraumatiska processen; lokal syrgasbehandling och tre-, fyrfaldig röntgenbestrålning i doser av 0,3-0,4 fairy (vid uttalade tecken på akut inflammation, när det är nödvändigt att lindra svullnad och infiltration eller påskynda abscessbildning, lindra smärtsymptom och skapa gynnsamma förhållanden för sårläkning); tyrokalcitonin, ektericid i kombination med askorbinsyra, nerobol i kombination med proteinhydrolysat, fosfren, gemostimulin, fluoridpreparat, osteogent cytotoxiskt serum, karbostimulin, retabolil, eleutherococcus; inkludering av "Ocean"-pasta från krill, etc. i patientens kost. I stadiet av kronisk traumatisk osteomyelit efter nekrektomi använder vissa författare strålbehandling i en dos av 0,5-0,7 g (5-7 bestrålningar) för att eliminera lokala tecken på förvärring av den inflammatoriska processen, påskynda sårrengöring från nekrotiska massor, förbättra sömn, aptit och patienters allmänna välbefinnande. Goda resultat vid traumatisk osteomyelit i underkäken uppnås vid en kombination av sekvestrektomi med radikal behandling av bensåret, fyllning av bendefekten med brefobon och stel immobilisering av käkfragment.
När en fraktur kombineras med parodontit är inflammatoriska fenomen i mjukvävnaderna i frakturområdet särskilt uttalade. Sådana patienter som läggs in på 3:e-4:e dagen har uttalad gingivit, blödande tandkött, dålig lukt från munnen och varutsöndring från patologiska fickor. Konsolideringen av frakturen vid parodontit är längre. I sådana fall rekommenderas det att genomföra komplex behandling av parodontit tillsammans med frakturbehandling.
Sjukgymnastik är av stor betydelse vid behandling av frakturer i underkäken. Aktiva övningar för tuggmusklerna (med minimal rörelseomfång), ansiktsmuskler och tunga kan påbörjas 1-2 dagar efter immobilisering med en enkäksbena eller en extraoral benskena. Vid intermaxillär traktion kan allmänna toniska övningar, övningar för ansiktsmuskler och tunga, samt övningar för viljestyrd spänning av tuggmusklerna användas från 2-3 dagar efter frakturen (skena) tills gummidragningen avlägsnas. Efter den primära konsolideringen av frakturen och borttagandet av gummidragningen i underkäken förskrivs aktiva övningar för underkäken.
Nedsatt blodflöde i tuggmusklernas område leder till en minskning av intensiteten av regenererad mineralisering i den vinkelformade frakturspalten (VI Vlasova, IA Lukyanchikova), vilket också är orsaken till frekventa inflammatoriska komplikationer. En tidig fysisk aktivitetsregim (terapeutisk träning) förbättrar avsevärt elektromyografiska, gnatodynometriska och dynamometriska index för tuggmuskelfunktionen. Tidig funktionell belastning av alveolutskotten med hjälp av tandköttsskenor/proteser som används vid frakturer i tandbågen (i närvaro av ett tandlöst fragment som kan reduceras manuellt och hållas fast av skena-protesens bas, samt i fall av stelt stabil immobilisering med hjälp av osteosyntes) bidrar också till att minska perioden med arbetsoförmåga med i genomsnitt 4-5 dagar. När funktionell tuggbelastning inkluderas i komplexet av terapeutiska åtgärder genomgår regeneratet en omstrukturering snabbare, återställer sin histologiska struktur och funktion, samtidigt som det bibehåller sin anatomiska form.
För att minska graden av hypodynamiska störningar i tuggmusklerna och i området kring underkäksfrakturen är det möjligt att använda metoden bioelektrisk stimulering (vanlig inom allmän traumatologi, idrotts- och rymdmedicin) av käk- och tuggmusklerna med hjälp av Myoton-2-apparaten. Procedurerna utförs dagligen i 5–7 minuter under 15–20 dagar, med början från den 1:a till 3:e dagen efter immobilisering. Elektrisk stimulering leder till sammandragning av de specificerade musklerna utan att rörelser uppstår i käklederna; på grund av detta återställs blodcirkulationen och neuroreflexförbindelserna i maxillofacialområdet snabbare, muskeltonusen bevaras. Allt detta bidrar också till att minska perioden för frakturkonsolidering.
Enligt V.I. Chirkin (1991) möjliggjorde införandet av flerkanalig biokontrollerad proportionell elektrisk stimulering av temporala, tuggande och sänkande muskler i underkäken, i det vanliga komplexet av rehabiliteringsåtgärder i subtröskel- och terapeutiskt läge hos patienter med ensidigt trauma att blodtillförseln till vävnaderna helt återställdes, att munöppningsvolymen ökades till 84 % och att M-responsens amplitud ökades till 74 % jämfört med normen. Det var möjligt att normalisera tuggfunktionen, och patienterna tillbringade lika mycket tid och använde samma antal tuggrörelser för att tugga matprover som friska individer.
Hos patienter med bilateralt kirurgiskt trauma i tuggmusklerna kan procedurer för flerkanalig biokontrollerad proportionell elektrisk stimulering i subtröskel-, terapeutiska och träningslägen påbörjas tidigt (7-9 dagar efter operationen), vilket säkerställer positiva förändringar i blodtillförseln till skadeområdet, vilket framgår av resultaten av reografiska studier, som nådde normen när skenorna togs bort.
Det var möjligt att öka munöppningsvolymen till 74 %, och amplituden för M-responsen ökade också till 68 %. Tuggfunktionen normaliserades nästan helt, enligt funktionell elektromyografi, vars indikatorer nådde nivån för genomsnittliga indikatorer för friska individer. Författaren anser att metoden med flerkanalig reovasofaciografi, stimuleringselektromyografi av tuggmusklerna, registrering av den parodontomuskulära reflexen och metoden med flerkanalig funktionell elektromyografi med standardiserade matprover är de mest objektiva metoderna för att studera tuggsystemet och kan vara de metoder som valts vid undersökning av patienter med både käkfrakturer och kirurgiska (operativa) trauman i tuggmusklerna.
Procedurer för flerkanalig biokontrollerad proportionell elektrisk stimulering av tuggmusklerna i tre lägen enligt den metod som rekommenderas av författaren gör det möjligt att starta funktionell rehabiliteringsbehandling i ett tidigt skede. Denna typ av behandling motsvarar bäst tuggsystemets naturliga funktion, är väl doserad och kontrollerad, vilket ger de högsta resultaten av funktionsåterställning hittills och gör det möjligt att minska patienternas totala arbetsoförmåga med 5–10 dagar.
Problemet med behandling och rehabilitering av patienter med frakturer i underkäken, åtföljda av skador på den nedre alveolärnerven, förtjänar särskild uppmärksamhet. Enligt SN Fedotov (1993) diagnostiserades skador på den nedre alveolärnerven hos 82,2% av offren med en fraktur i underkäken, varav 28,3% var milda, 22% var måttliga och 31,2% var allvarliga. Lindriga skador inkluderar de där reaktionen hos alla tänder på fraktursidan låg inom 40-50 μA, och mild hypestesi observerades i området kring huden på hakan och slemhinnan i munhålan; den måttliga kategorin inkluderar en reaktion av tänder upp till 100 μA. Vid en reaktion över 100 μA och partiell eller fullständig förlust av känslighet i mjukvävnader anses skadan vara allvarlig. Samtidigt har neurologiska störningar vid ansiktsbenfrakturer och deras behandling inom praktisk medicin hittills inte fått tillräckligt med uppmärksamhet. Djupet av nervskador, enligt SN Fedorov, ökar ännu mer med kirurgiska metoder för att sammanfoga fragment. Som ett resultat utvecklas långvariga sensoriska störningar, neurotrofiska destruktiva processer i benvävnad, långsammare fragmentfusion, minskad tuggfunktion och olidlig smärta.
Baserat på sina kliniska observationer (336 patienter) utvecklade författaren ett rationellt komplex av restaurativ behandling av mandibulära frakturer åtföljda av skador på trigeminusnervens tredje gren, med hjälp av fysikaliska metoder och medicinskt stimulerande läkemedel (neurotropa och vasodilatorer). För att förhindra sekundär skada på den nedre alveolärnerven och dess grenar under kirurgisk behandling av frakturer föreslås en ny version av osteosyntes av fragment med metallekrar, baserad på en skonsam inställning till tänderna, såväl som till grenarna av den nedre alveolärnerven.
För vissa patienter med neurologiska störningar ordinerade författaren exponering för ett UHF-elektriskt fält eller en Sollux-lampa redan på 2:a-3:e dagen efter immobilisering av fragmenten; vid smärta längs den nedre alveolärnerven användes elektrofores av en 0,5% lösning av novokain med adrenalin enligt AP Parfenov (1973). Andra patienter ordinerades enligt indikationer endast ultraljud. Efter 12 dagar, i skedet av bildandet av den primära benkallusen, ordinerades elektrofores med en 5% lösning av kalciumklorid.
Samtidigt med den fysiska behandlingen, med början från 2:a-3:e dagen, användes även medicinska stimulantia: vitamin B6 B12; dibazol 0,005; vid djupa besvär - 1 ml 0,05 % proserinlösning enligt schemat. Samtidigt ordinerades läkemedel för att stimulera blodcirkulationen (papaverinhydroklorid 2 ml 2 % lösning; nikotinsyra 1 % 1 ml; komlamin 2 ml 15 % lösning, för en kur med 25-30 injektioner).
Efter en paus på 7–10 dagar, om nervskadorna kvarstod, ordinerades elektrofores med 10 % kaliumjodidlösning eller elektrofores med enzymer under en kur på 10–12 procedurer; galantamin 1 % 1 ml användes under en kur på 10–20 injektioner, paraffin- och ozokeritapplikationer. Efter 3–6 månader, om neurologiska störningar kvarstod, upprepades behandlingarna tills fullständig återhämtning uppnåtts. En obligatorisk del av behandlingen som rekommenderas av SN Fedotov är konstant övervakning av dess effektivitet enligt neurologiska forskningsmetoder. Användningen av det beskrivna komplexet av återställande behandling bidrog till en snabbare återställning av konduktiviteten hos den nedre alveolärnerven: vid milda funktionella störningar – inom 1,5–3 månader, vid måttliga och svåra – inom 6 månader. I den patientgrupp som behandlades med traditionella metoder återställdes konduktiviteten hos den nedre alveolärnerven vid milda störningar inom 1,5–3–6 månader, vid störningar av måttlig och svår grad – inom 6–12 månader. Enligt SN Fedorov hade cirka 20 % av patienterna ihållande och djupa smärtkänslighetsstörningar i över ett år. Måttliga och svåra skador på den nedre alveolärnerven åtföljs troligtvis av översträckning av nervstammen vid tidpunkten för fragmentförskjutning, kontusioner med brott på nervfibrerna, partiella eller fullständiga bristningar. Allt detta saktar ner reinnervationen. Tidigare återställning av nervsystemets trofiska funktion hade en gynnsam effekt på kvaliteten och tidpunkten för konsolideringen av fragment. I den första (huvud) patientgruppen inträffade konsolideringen av fragment i genomsnitt efter 27 + 0,58 dagar, perioderna av arbetsoförmåga var 25 ± 4,11 dagar. Tuggfunktionen och muskelkontraktiliteten nådde normala värden efter 1,5-3 månader. I den andra (kontroll) gruppen var dessa indikatorer 37,7 + 0,97 respektive 34 + 5,6 dagar, och tuggfunktionen och muskelkontraktiliteten återställdes senare - efter 3-6 månader. De angivna åtgärderna för uppföljande behandling av patienter med trauma bör utföras i rehabiliteringsrum.
Förutom traumatisk osteomyelit, abscesser och flegmoner vid käkfrakturer kan submandibulär lymfadenit uppstå mot bakgrund av trög beninflammation, vilket inte är mottagligt för konventionella behandlingsmetoder. Endast med en detaljerad och omfattande undersökning av sådana patienter med hjälp av röntgen, indirekt radionuklid-scan-lymfografi med en kolloidal lösning av 198 Au och immundiagnostiska tester kan en diagnos av sekundär (posttraumatisk) aktinomykos i submandibulära lymfkörtlar med säkerhet fastställas.
Det är möjligt att frakturer i underkäken kan kompliceras av aktinomykos och tuberkulos samtidigt (oftare hos patienter med tuberkulos). Det kan också finnas sällsynta men inte mindre allvarliga komplikationer av käkskador: Jansoul-Ludwig angina; sen blödning efter osteosyntes komplicerad av inflammation; asfyxi efter intermaxillär traktion, ibland leder till patientens död på grund av blodsugning under blödning från lingual- eller halspulsådern; falskt aneurysm i ansiktsartären; trombos i halspulsådern inre; sekundär ansiktsnervsförlamning (med fraktur i underkäken); ansiktsemfysem (med fraktur i överkäken); pneumothorax och mediastinit (med fraktur i zygomatiskt ben och överkäke), etc.
Patienternas sjukhusvistelselängd beror på skadans lokalisering i maxillofacialregionen, konsolideringsperiodens förlopp och förekomsten av komplikationer.
De angivna villkoren är inte optimala. I framtiden, när den ekonomiska krisen övervinns och sjukhussängkapaciteten utökas, kommer det att vara möjligt att förlänga patienters vårdtid på sjukhuset tills behandlingen av ansiktsskador på olika platser är helt avslutad. Patienter med käkskador från landsbygden bör stanna kvar på sjukhuset längre, eftersom de som regel inte kan komma till staden för öppenvårdsobservation och behandling på grund av avståndet. Tillgången till väletablerad traumavård och rehabiliteringsrum för patienter med sådana skador på stadens tandläkare möjliggör en liten förkortning av deras vårdtid på sjukhuset.
Öppenvård (rehabilitering) av offer med skador i maxillofacialregionen
Organisationen av det öppenvårdsstadiet för behandling av offer med skador i maxillofacialregionen är inte alltid tillräckligt tydlig, eftersom patienter i många fall står under överinseende av läkare från olika institutioner som inte har tillräcklig utbildning inom området maxillofacial traumatologi.
I detta avseende kan man rekommendera att använda erfarenheterna från rehabiliteringsrummet vid maxillofacialkliniken vid Zaporizhzhya State Institute of Advanced Medical Studies och den regionala tandkliniken, som har infört utbyteskort i sin praktik som innehåller all information om offrets behandling på sjukhuset, i kliniken på bostadsorten och i rehabiliteringsrummet.
Vid rehabilitering av patienter med käkskador bör man beakta att sådana skador ofta kombineras med slutna kraniocerebrala skador och även åtföljs av dysfunktion och struktur i käkleden (TMJ). Svårighetsgraden av dessa sjukdomar beror på frakturens lokalisation: vid frakturer i kondylärled observeras degenerativa förändringar i båda lederna oftare än vid extraartikulära frakturer. Initialt har dessa sjukdomar karaktären av funktionell insufficiens, som efter 2–7 år kan utvecklas till degenerativa förändringar. Unilateral artros utvecklas på skadans sida efter enstaka frakturer och bilateral - efter dubbla och multipla frakturer. Dessutom uppvisar alla patienter med mandibulära frakturer, att döma av elektromyografidata, uttalade förändringar i tuggmusklerna. För att säkerställa kontinuitet i uppföljningsbehandlingen av traumapatienter på tandkliniker bör de därför undersökas av en tandläkare-traumatolog som ger omfattande behandling för patienter med ansiktsskador oavsett lokalisering.
Särskild uppmärksamhet bör ägnas åt att förebygga komplikationer av inflammatorisk natur och psykoneurologiska störningar - cefalgi, meningoencefalit, araknoidit, autonoma störningar, hörsel- och synnedsättning etc. För detta ändamål är det nödvändigt att använda fysioterapeutiska behandlingsmetoder och träningsterapi i större utsträckning. Det är nödvändigt att noggrant övervaka tillståndet för fixering av bandage i munhålan, tändernas och slemhinnans tillstånd, samt att genomföra snabb och rationell tandprotesbehandling. Vid fastställande av villkoren för immobilisering, varaktigheten av tillfällig funktionsnedsättning och behandling är det nödvändigt att närma sig varje patient individuellt, med hänsyn till skadans art, sjukdomsförloppet, patientens ålder och yrke.
Patienten måste slutföra behandlingen på rehabiliteringstandläkarmottagningen. Därför beviljas läkaren på denna mottagning, genom ett särskilt beslut från relevant hälsovårdsmyndighet, rätt att utfärda och förlänga intyg om tillfällig arbetsoförmåga oavsett patientens arbetsplats och bostad. Det är önskvärt att organisera en tandrehabiliteringsmottagning för 200–300 tusen personer. Vid en minskning av skadefrekvensen kan mottagningens uppgifter utökas genom att ge stöd till kirurgiska patienter med andra profiler som skrivs ut från sjukhuset för öppenvård.
På landsbygden bör uppföljningsbehandling av offer med skador i maxillofacialregionen utföras på distriktskliniker (sjukhus) under överinseende av en distriktstandkirurg.
Behandlingssystemet för patienter med ansiktstrauma bör inkludera en systematisk undersökning av behandlingens långsiktiga resultat.
Tandvårdsavdelningar för inneliggande patienter på regionala sjukhus och regionala (territoriella) tandkliniker måste implementera organisatoriska och metodologiska riktlinjer för tillhandahållande av tandvård i regionen, inklusive till patienter med ansiktstrauma.
Centrum för specialiserad tandvård är ofta kliniska baser för avdelningar för käkkirurgi vid medicinska universitet och institut (akademier, fakulteter) för vidareutbildning av läkare. Närvaron av högkvalificerad personal gör det möjligt att i stor utsträckning tillämpa de senaste metoderna för diagnostik och behandling av olika skador i käkregionen och möjliggör också betydande besparingar.
Chefstandläkaren och käkkirurgen i regionen, territoriet, staden och chefen för käkavdelningen står inför följande uppgifter för att förbättra vården för offer för ansiktstrauma:
- Skadeförebyggande åtgärder, inklusive identifiering och analys av orsakerna till arbetsskador, särskilt inom jordbruksproduktionen; deltagande i allmänt förebyggande åtgärder för att förebygga arbetsskador, transportskador, skador på gatan och sportskador; förebyggande av skador på barn; omfattande upplysningsarbete bland befolkningen, särskilt unga i arbetsför ålder, för att förebygga skador i hemmet.
- Utveckling av nödvändiga rekommendationer för att ge första hjälpen och första medicinsk hjälp till patienter med ansiktstrauma på vårdcentraler, ambulansstationer, traumacenter, ambulansstationer; förtrogenhet med inslag av första hjälpen och första medicinsk hjälp vid ansiktstrauma för medicinsk personal på mellannivå och läkare inom andra specialiteter.
- Organisering och implementering av löpande specialiserings- och fortbildningscykler för tandläkare, kirurger, traumatologer och allmänläkare i frågor som rör att ge stöd till patienter med ansiktsskador.
- Tillämpning och vidareutveckling av de mest avancerade metoderna för behandling av käkfrakturer; förebyggande av komplikationer, särskilt av inflammatorisk natur; bredare tillämpning av komplexa metoder för behandling av traumatiska ansiktsskador.
- Utbildning av medicinsk personal på mellannivå med grundläggande färdigheter i att ge första hjälpen till patienter med ansikts- och käkskador.
Vid analys av kvalitetsindikatorer för tandvårdsinrättningar bör även vården av patienter med ansiktsskador beaktas. Särskild uppmärksamhet bör ägnas åt att analysera fel som görs vid vårdgivningen. Man bör skilja mellan diagnostiska, terapeutiska och organisatoriska fel, för vilka det rekommenderas att föra en särskild journal (för varje stad och distrikt).
Val av metod för repositionering och fixering av käkfragment i gamla frakturer
Beroende på åldern på frakturen i över- eller underkäken och graden av styvhet hos fragmenten används ortopediska eller kirurgiska metoder. Vid frakturer i överkäkens alveolära process med svårförskjutning av fragmenten används därför skenor av ståltråd avsedda för skelettdragning. Ståltrådens elasticitet underlättar reduktionen av fragmentet horisontellt och vertikalt. I synnerhet om ett fragment av den främre delen av alveolära processen förskjuts bakåt appliceras en slät skena som fixeras på vanligt sätt vid tänderna på båda sidor om frakturlinjen; fragmentets tänder fixeras vid tråden med så kallade "upphängningsligaturer" med lätt spänning. Gradvis (vid ett tillfälle eller under flera dagar - beroende på frakturens ålder) genom att dra åt ligaturtråden genom att vrida, reduceras fragmentet av alveolära processen långsamt. För samma ändamål kan du använda tunna gummiringar som täcker tandhalsen och fixeras framtill på en tråd, som i detta fall inte nödvändigtvis behöver vara av stål.
Om den laterala delen av överkäkens alveolära process förskjuts inåt, böjs ståltrådsskenan till formen av den normala tandbågen. Gradvis återgår fragmentet till rätt position i förhållande till den nedre tandbågen. Vid förskjutning av den laterala delen av alveolära processen utåt, justeras den inåt med hjälp av elastisk dragkraft installerad över den hårda gommen.
Vid stelhet i det nedåt förskjutna fragmentet av överkäkens alveolära process kan gummiringar eller ett Shelgorn-bandage applicerat genom tandocklusionens yta användas för traktion.
Vid stelhet i underkäkfragmenten används intermaxillär traktion med hjälp av tandskenor. Om det inte finns några tänder på de stela käkfragmenten kan anordningar för repositionering och fixering av fragment användas eller repositionering och fixering av fragment kan utföras genom extraoral eller intraoral åtkomst.
Undersökning av tillfällig invaliditet vid käkfrakturer
Varje medborgare har rätt till ekonomisk trygghet på ålderdomen, vid sjukdom, hel eller delvis förlust av arbetsförmåga samt förlust av försörjningsförmåga.
Denna rätt garanteras genom socialförsäkring för arbetare, anställda och bönder, förmåner vid tillfällig invaliditet och många andra former av social trygghet.
Förlust av arbetsförmåga efter skada anges vid oförmåga att utföra samhällsnyttigt arbete utan att skada hälsan och produktionseffektiviteten.
Vid käkfrakturer är tillfällig och permanent förlust av arbetsförmåga möjlig, den senare delas in i fullständig och partiell.
Om de käkdysfunktioner som förhindrar professionellt arbete är reversibla och försvinner med behandling, är funktionsnedsättningen tillfällig. Vid total tillfällig funktionsnedsättning kan offret inte utföra något arbete och behöver behandling enligt den behandling som läkaren ordinerat. Till exempel anses patienter med käkfrakturer under den akuta skadeperioden med svårt smärtsyndrom och funktionsnedsättning vara helt tillfälligt funktionsnedsatta.
Delvis tillfällig arbetsoförmåga anges i de fall där offret inte kan arbeta inom sin specialitet, men utan hälsoskada kan utföra annat arbete, vilket säkerställer vila eller en acceptabel belastning på det skadade organet. Till exempel är en gruvarbetare i en gruva som har en fraktur i underkäken, med en fördröjd konsolidering av fragment, vanligtvis oförmögen att arbeta inom sin specialitet i 1,5-2 månader. Efter att akuta fenomen eliminerats 1,5 månader efter skadan, kan dock arbetaren genom beslut av VKK överföras till lättare arbete (under en period av högst 2 månader): som hissoperatör, laddare i ett lamprum, etc. Vid övergång till ett annat arbete på grund av konsekvenserna av en käkfraktur utfärdas inte sjukskrivningsintyg.
En expertundersökning av offret bör börja med att fastställa korrekt diagnos, vilket hjälper till att avgöra arbetsprognosen. Ibland, efter att ha ställt korrekt diagnos, tar läkaren inte hänsyn till arbetsprognosen. Som ett resultat skrivs offret antingen ut i förtid till arbetet, eller när hans arbetsförmåga återställs förlängs hans sjukledighet orimligt. Det första leder till olika komplikationer som negativt påverkar hälsan och försenar behandlingen; det andra - till oberättigade utgifter för att betala för sjukledighet.
Därför är det huvudsakliga differentialkriteriet för tillfällig förlust av arbetsförmåga en gynnsam klinisk och arbetsmässig prognos, kännetecknad av fullständig eller betydande återställning av käkdysfunktion till följd av skada och arbetsförmåga på relativt kort tid. Återställning av arbetsförmåga vid käkfrakturer kännetecknas av graden av återställning av den skadade käkfunktionen, nämligen: god konsolidering av fragment i rätt position, bevarande av normal tandocklusion, tillräcklig rörlighet i käklederna, frånvaro av uttalade störningar i blod- och lymfcirkulationen, smärta och andra störningar i samband med skador på perifera nerver i maxillofacialregionen.
Tillfällig förlust av arbetsförmåga på grund av käkfrakturer kan orsakas av arbetsrelaterade skador och trauma i hemmet. Att fastställa orsaken till tillfällig förlust av arbetsförmåga på grund av käkfrakturer är en av en tandläkares viktiga uppgifter, eftersom det är nödvändigt att lösa problem som kräver inte bara medicinsk utan även juridisk kompetens.
En sjukdom anses vara relaterad till en "arbetsskada" i följande fall: vid utförande av arbetsuppgifter (inklusive affärsresa under arbetstid), vid utförande av en handling i ett företags eller en firma, dock utan dess tillstånd; vid utförande av offentliga eller statliga uppgifter, samt i samband med utförandet av särskilda uppdrag för statliga, fackliga eller andra offentliga organisationer, även om dessa uppdrag inte var relaterade till det givna företaget eller institutionen; på ett företags eller en institutions territorium eller på en annan arbetsplats under arbetstid, inklusive fastställda raster, samt under den tid som krävs för att ställa i ordning produktionsverktyg, kläder etc. före arbetets början och efter arbetets slut; nära ett företag eller en institution under arbetstid, inklusive fastställda raster, om vistelse där inte stred mot den etablerade rutinens regler; på väg till arbetet eller hem från arbetet; vid utförande av en medborgarplikt att skydda lag och ordning, rädda människoliv och skydda statlig egendom.
För att fastställa orsaken till tillfällig arbetsoförmåga krävs en olycksfallsrapport, som upprättas skyndsamt och i korrekt form av ledningen för det företag där olyckan inträffade. Rapporten ska ange att olyckan inträffade under arbetet, beskriva dess art etc. Vid gruppolyckor ska rapporter upprättas för varje offer.
En handling kan inte upprättas om olyckan inträffade på väg till eller från arbetet. I dessa fall är det nödvändigt att ha ett intyg från trafikförvaltningen, en rapport upprättad av polisen, ett intyg från det företag eller den institution där offret arbetar, som anger början och sluttid för arbetet detta datum, samt ett intyg om bosättning.
De största svårigheterna uppstår vid fastställandet av arten av förlusten av arbetsförmåga (tillfällig eller permanent), liksom vid fastställandet av slutdatumet för den tillfälliga förlusten av arbetsförmåga, vilket är individuellt för varje patient.
Det bör beaktas att perioden för tillfällig arbetsoförmåga i vissa fall inte motsvarar den period för vilken patienten har ett arbetsoförmågaintyg utfärdat (till exempel vid en skada i hemmet etc.). För att karakterisera den genomsnittliga arbetsoförmågan är det därför nödvändigt att noggrant ange perioden mellan skadetillfället och det ögonblick då offret återgår till arbetet.
Patienter med käkfrakturer fortsätter att behandlas öppenvårdsbaserat efter avslutad behandlingstid, och tills deras invaliditetsgrupp är fastställd dokumenteras förlusten av arbetsförmåga med ett intyg om arbetsoförmåga. Perioden med intyg om arbetsoförmåga för patienter som senare erkänns som funktionshindrade kan dock inte identifieras med den genomsnittliga varaktigheten av tillfällig förlust av arbetsförmåga. Denna period, som föregår patientens överföring till invaliditet, kallas korrekt för perioden före invaliditet.
Vid beslut om den tillfälliga arbetsoförmågans period är det nödvändigt att beakta inte bara skadans art, utan även patientens yrke, arbets- och levnadsförhållanden samt typen av skada (arbets- eller hemskada etc.). Således återställs arbetsförmågan snabbast vid relativt lindriga idrottsskador; vid arbets- och transportskador är den tillfälliga arbetsoförmågan längre.
För att utesluta eventuell förvärring bör objektiva forskningsmetoder som palpation, tuggning, radiografi och osteometri användas i stor utsträckning.
Invaliditetsperioden vid käkfrakturer beror också på offrets yrkesegenskaper: för psykiatriska arbetare är den tillfälliga invaliditeten kortare än för personer som utför fysiskt arbete; de kan skrivas ut till arbete 20–25 dagar efter skadan, med fortsatt behandling på poliklinisk basis. Samtidigt får patienter vars yrke är förknippat med konstant spänning och rörelse i musklerna i maxillofacialregionen (konstnärer, föreläsare, musiker, lärare etc.) återgå till arbetet först efter fullständig återställning av käkfunktionen.
Perioden med tillfällig arbetsoförmåga är särskilt lång för patienter som utför tungt fysiskt arbete. För denna patientgrupp förlängs sjukskrivningen efter att fixeringsskenor och anordningar tagits bort med ytterligare 2–3 dagar för att tuggprocessen ska kunna anpassas till sin fulla förmåga. Om de skrivs ut till arbetet i förtid kan komplikationer uppstå (osteomyelit, käkfrakturer etc.). Dessutom är sådana patienter ofta oförmögna att utföra alla grundläggande arbetsprocesser. Till exempel har arbetare inom kolindustrin en längre period av tillfällig arbetsoförmåga än arbetare i andra yrken, vilket beror på de speciella egenskaperna hos arbete under jord och arten av skador, som ofta åtföljs av skador på ansiktsens mjukvävnader.
Hos personer över 50 år ökar perioden med tillfällig invaliditet på grund av en avmattning i konsolideringen.
Konsolidering av mandibulärfrakturen hos patienter med parodontit varar 1,5–2 månader längre. Hos patienter utan parodontit inträffar den i genomsnitt 3–4 månader efter skadan. Miljöfaktorer bör också beaktas vid bestämning av både fixeringstiden och perioden för tillfällig funktionsnedsättning.
Användningen av extrafokala kompressionsmetoder för behandling av käkfrakturer i kombination med generella effekter på kroppen och behandling av parodontit, samt snabba och rationella lokala ortopediska och kirurgiska åtgärder som syftar till att ompositionera och fixera käkfragment, bidrar till att minska perioden med tillfällig funktionsnedsättning.
Om frågorna kring undersökning av arbetsförmågan är relativt enkla att lösa under den akuta skadeperioden, uppstår det senare, när patienten utvecklar vissa komplikationer (fördröjd konsolidering av fragment, kontraktur, ankylos etc.), svårigheter att fastställa perioden och typen av förlust av arbetsförmåga hos offret. Baserat på frakturens art, dess kliniska förlopp och de komplikationer som har uppstått, måste tandläkaren fastställa, åtminstone ungefär, varaktigheten av den tillfälliga förlusten av arbetsförmåga hos offret och göra en korrekt arbetsprognos, vilket är kriteriet för att fastställa tillfällig eller permanent invaliditet.
Prognosen för arbete kan vara gynnsam, ogynnsam eller tveksam. Med en gynnsam prognos för arbete är det möjligt att återställa arbetsförmågan och återföra offret till sitt tidigare eller motsvarande arbete. Prognosen för arbete är ogynnsam i de fall där offret, till följd av skadan eller dess komplikationer, inte kan arbeta inom sin specialitet och det finns ett behov av att överföra honom till ett annat arbete som motsvarar hans hälsotillstånd, eller när offret inte kan utföra något arbete. En tveksam prognos för arbete innebär att det vid tidpunkten för undersökningen inte finns några data som är nödvändiga för att lösa frågan om resultatet av käkfrakturen och möjligheten att återställa arbetsförmågan. Vissa svårigheter medför prognosen vid fördröjd konsolidering av käkfrakturer komplicerade av traumatisk osteomyelit. I vissa fall, med användning av kirurgiska, fysioterapeutiska och andra behandlingsmetoder, sker fortfarande sammansmältning av fragment i rätt position och arbetsförmågan återställs, i andra fall, trots behandlingen, bildas bendefekter som leder till en ihållande nedsättning av arbetsförmågan.
Det bör noteras att prognosen för förlossningen är nära besläktad med den kliniska, beror på den, men sammanfaller inte alltid med den. Således, även med ett ogynnsamt kliniskt utfall av käkfrakturer (malunion utan bettstörning eller med tandlösa käkar), kan prognosen för förlossningen vara gynnsam, eftersom den bestäms inte bara av anatomiska förändringar, utan också huvudsakligen av graden av återställning av funktion, utveckling av kompensatoriska anordningar, offrets yrke, liksom andra faktorer.
Undersökning av tillfällig funktionsnedsättning vid frakturer i underkäken
Den genomsnittliga varaktigheten av tillfällig invaliditet vid mandibulära frakturer är 43,4 dagar. Tiden för återhämtning av arbetsförmågan beror på frakturernas lokalisation. Vid frakturer i området kring kondylärprocessen och käkgrenen med god placering av benfragmenten är varaktigheten av perioden med tillfällig invaliditet minimal (36,6 dagar). Frakturer med sådan lokalisering är vanligtvis slutna och oinfekterade.
De viktigaste faktorerna som bidrar till snabb konsolidering är god blodtillförsel till benet i frakturområdet och närvaron av en muskelmantel, vilket gör att den intermaxillära gummidragkraften kan avlägsnas på dagen 12-14. Tidig funktionell behandling bidrar till att påskynda konsolideringen av käkfragment.
Behandling av offer med frakturer och dislokationer av kondylära processer i underkäken innebär stora svårigheter, vilket leder till att perioden med tillfällig funktionsnedsättning för personer som utför fysiskt arbete i genomsnitt är 60 dagar.
För att bedöma graden av konsolidering av käkfragment är det användbart att använda eko-osteometern EOM-01-ts med en oscillationsfrekvens på 120 ± 36 kHz. Eko-osteometriindikatorn, vid användning av till exempel den extrafokala apparaten av VA Petrenko et al. (1987) för behandling av frakturer i kondylära processar, normaliseras nästan först på den 90:e dagen. Därför är det uppenbart att den nämnda 60-dagarsperioden, som tidigare fastställts i de "Metodologiska rekommendationerna", är föremål för antingen vetenskaplig motivering eller förändring, särskilt inom områden med radioisotop-, industriell och kemisk kontaminering av jord, vatten och livsmedelsprodukter.
Vid frakturer i underkäken med en tand i frakturgapet är perioden med tillfällig förlust av arbetsförmåga betydligt längre än vid frakturer utanför tandbågen.
Vid centrala frakturer i underkäken är återhämtningsperioden för arbetsförmåga nästan densamma som vid frakturer lokaliserade i dess laterala sektioner (44,2 dagar).
Återhämtningsperioden för enstaka frakturer i underkäken är i genomsnitt 41,2 dagar, för patienter med dubbla frakturer - 44,8 dagar. Multipla frakturer i underkäken är de allvarligaste, eftersom de nästan alltid innebär betydande förskjutning av fragment, som kan sticka ut i munhålan. Sådana frakturer är öppna och mottagliga för infektion. Den genomsnittliga perioden för tillfällig funktionsnedsättning för dem är 59,6 dagar.
Vid komminuterade frakturer i underkäken är återhämtningsperioden för arbetsförmågan något längre än vid linjära frakturer och är i genomsnitt lika med 45,5 dagar.
Hos patienter med mandibulära frakturer i kombination med hjärnskakning ökar den genomsnittliga invaliditetsperioden till 47,4 dagar. Frågan om möjligheten att skriva ut sådana patienter från sjukhuset bör avgöras gemensamt med en neurolog.
Perioden för förlust av arbetsförmåga beror också på de metoder som används för att behandla frakturer i underkäken. Återhämtningsperioden för arbetsförmåga hos patienter med frakturer i underkäken som behandlats med icke-kirurgiska metoder är i genomsnitt 43,7 dagar, med kirurgiska metoder - 41,3 dagar. De minsta perioderna för tillfällig förlust av arbetsförmåga observeras vid behandling av frakturer i underkäken utan förskjutning av fragment med självhärdande plastkapsyler (26,3 dagar) och slingformade bandage ZI Urbanskaya (36,7 dagar). Arbetsförmågan hos offer som hade tandskenor av aluminium med två käkar som använts för behandling av frakturer i underkäken återställdes senare (efter 44,6 dagar).
De främsta orsakerna till ökningen av återhämtningsperioden för arbetsförmågan är långvarig interdental fixering utan användning av tidig funktionell behandling, relativ rörlighet av fragment, trauma på tandköttets interdentala papiller av trådskenor, lossning av tänder etc.
 [ 18 ]
[ 18 ]
Undersökning av tillfällig funktionsnedsättning vid frakturer i överkäken
Den genomsnittliga längden för perioden med tillfällig invaliditet på grund av överkäksfrakturer är 64,9 dagar.
Den genomsnittliga längden på perioden med arbetsoförmåga beror på skadans art i överkäken: vid en annan skada än arbetet är den 62,5 dagar och vid en arbetsskada 68,3 dagar.
Varaktigheten av invaliditet på grund av skada bestäms till viss del av skadans svårighetsgrad. Återställning av arbetsförmåga på grund av en fraktur i överkäkens alveolära process sker i genomsnitt inom 43,6 dagar, och vid en fraktur i överkäkens kropp är den genomsnittliga invaliditetsperioden 69,9 dagar; enligt Le Fort I-typ - 56,0 dagar, enligt Le Fort II-typ - 65,4 och enligt Le Fort III-typ - 74,7 dagar.
Vid okomplicerade frakturer i överkäken är arbetsoförmågan i genomsnitt 60,1 dagar och vid komplicerade frakturer 120–130 dagar.
Ett kännetecken för maxillära frakturer är deras kombinerade natur, på grund av den anatomiska närheten mellan ansikts- och hjärndelarna av skallen. Traumatiska skador på skall- och hjärnben diagnostiseras inte alltid av tandläkare, vilket negativt påverkar patientbehandlingen.
Perioderna för tillfällig invaliditet för isolerade och kombinerade frakturer i överkäken skiljer sig åt. Således är de för en fraktur i överkäken i kombination med hjärnskakning 70,8 dagar, vid kombination med en fraktur i underkäken är de genomsnittliga invaliditetsperioderna 73,3 dagar, vid fraktur i skallbasen - 81,0 dagar, vid fraktur i skallvalvet - 126,7 dagar, vid skada på ögonhålan - 120,5 dagar, vid fraktur i andra ben - 89,5 dagar.
Multipla frakturer i ansiktets, skallens och bålens ben leder till tillfällig invaliditet i upp till 87,5 dagar.
Varaktigheten av den tillfälliga funktionsnedsättningen beror också på behandlingsmetoderna för överkäksfrakturer. När ortopediska behandlingsmetoder används hos patienter med överkäksfrakturer är den genomsnittliga varaktigheten av den tillfälliga funktionsnedsättningen 59,2 dagar (55,4 för okomplicerade och 116,0 för komplicerade frakturer), och när kirurgiska metoder används är den 76,0 dagar (69,3 för okomplicerade och 153,5 för komplicerade frakturer).
Den längre perioden med tillfällig funktionsnedsättning med kirurgiska metoder för frakturbehandling beror på att de används för de allvarligaste skadorna, när ortopediska metoder inte är indicerade eller ineffektiva.
 [ 19 ]
[ 19 ]
Registrering av tillfällig funktionsnedsättning
En tandläkare har rätt att utfärda ett sjukintyg till en patient med käkfraktur för en period av högst sex dagar. Medicinska kontrollkommissioner (MCC) har rätt att förlänga sjukintyget med en längre period (för patienter med skada, i upp till 10 dagar åt gången), men i allmänhet högst 4 månader från skadedatumet. I detta fall är de personer som godkänner förlängningen av sjukintyget skyldiga att personligen undersöka patienten. Vid ett långvarigt sjukdomsförlopp bör sådana undersökningar utföras minst en gång var tionde dag, och vid behov mycket oftare, särskilt under den första perioden efter skadan.
Vid förlust av arbetsförmåga på grund av en arbetsskada utfärdar läkaren ett intyg om arbetsoförmåga, vilket är ett dokument som bekräftar tillfällig arbetsoförmåga och ger den skadade rätt till socialförsäkringsförmåner.
Vid förlust av arbetsförmåga på grund av en skada i hemmet utfärdar vårdinrättningen ett intyg om arbetsoförmåga i fem dagar, och från och med den sjätte dagen - ett intyg om arbetsoförmåga. Om den skadade kontaktar läkaren samma dag som hen redan har arbetat, utfärdar läkaren, vid behov, ett intyg om arbetsoförmåga, daterat dagen för begäran, men befriar den skadade från arbetet först från nästa dag.
Patienter med käkfrakturer som vårdas på sjukhus får ett sjukintyg vid utskrivning, men vid längre sjukhusvistelse kan ett intyg om arbetsoförmåga utfärdas före utskrivning för att få lön.
Om patientens arbetsförmåga återställs till följd av slutenvård, stängs sjukskrivningsintyget. Om patienten fortfarande är arbetsoförmögen vid utskrivning från sjukhuset på grund av konsekvenserna av frakturen, stängs inte sjukskrivningsintyget på sjukhuset, men en motsvarande anteckning om behovet av öppenvårdsbehandling görs på det. Därefter förlängs sjukskrivningsintyget av tandläkaren vid den medicinska och förebyggande institution där patienten fortsätter behandlingen. Det bör noteras att personer som har skadats på grund av berusning eller under handlingar på grund av berusning och som behöver öppenvårds- och slutenvårdsbehandling inte utfärdas sjukskrivningsintyg.
Frågan om huruvida en patient ska skrivas ut till arbete eller remitteras till VTEK med en enkel eller komplicerad fraktur i överkäken avgörs beroende på den kliniska och arbetsmässiga prognosen. I fall där den kliniska och arbetsmässiga prognosen, trots alla terapeutiska åtgärder, förblir ogynnsam och nedsättningen av arbetsförmågan blir bestående, bör patienter remitteras till VTEK för att fastställa invaliditetsgruppen, till exempel vid en fraktur i underkäken komplicerad av osteomyelit med efterföljande bildning av en stor benvävnadsdefekt och vid behov av restaurerande benplastikkirurgi. I sådana fall möjliggör snabb fastställande av invaliditetsgruppen och patientens befrielse från arbetet genomförandet av ett komplett spektrum av terapeutiska åtgärder för att återställa offrets hälsa, varefter han/hon kan utföra arbete inom sin eller någon annan specialitet. Intyget om arbetsoförmåga upphör att gälla den dag då VTEK-slutet om fastställande av invaliditet utfärdas, oavsett dess orsaker och grupp.
Rationell sysselsättning av funktionshindrade är av stor betydelse, eftersom genomförbart arbete bidrar till en snabbare återställning eller kompensation av nedsatta funktioner, förbättrar funktionshindrade personers allmänna tillstånd och ökar deras materiella trygghet.
Ibland förvärrar samtidiga sjukdomar, som i sig själva inte orsakar betydande nedsättning av arbetsförmågan, patientens tillstånd och orsakar i kombination med huvudsjukdomen mer uttalad funktionsnedsättning. Därför är det vid en undersökning av arbetsförmågan i sådana fall nödvändigt med extrem försiktighet och ett kritiskt förhållningssätt för att korrekt kunna bedöma den specifika vikten av nämnda förändringar i fråga om nedsättning eller förlust av arbetsförmåga.

